Мужское бесплодие
Мужское бесплодие – комплекс разнообразных патологий половой системы, которые делают невозможным естественное зачатие потомства. На него приходится 45% случаев бесплодия супружеских пар. Проблема выражается нарушением производства сперматозоидов и их доставки к женской яйцеклетке; возникает под воздействием совокупности внешних и внутренних факторов и требует всестороннего изучения организма.Диагностикой и лечением бесплодия занимаются уролог, андролог, иммунолог, кардиолог, ангиолог, хирург.

Общие сведения о мужской половой системе
Наследственный материал мужчины сосредоточен в его половых клетках – сперматозоидах. Каждый спермий состоит из хвостовой части, которая отвечает за движение, шейки и тела с хромосомным набором отцовского организма. Образование, развитие и доставку сперматозоидов для оплодотворения женской яйцеклетки обеспечивает комплекс половых органов. Среди них:
- Яички, или семенники – парные половые железы, расположенные в полости мошонки. Их структуру формируют семенные канальцы – полые извилистые трубочки, которые ответственны за главную функцию всей мужской системы – производство сперматозоидов и выработку тестостерона.
- Придатки яичек – своеобразное продолжение комплекса извитых канальцев, где молодые половые клетки созревают до полноценных гамет.
- Предстательная железа (простата) и семенные пузырьки – обе структуры ответственны за формирование полноценной питательной среды для сперматозоидов. Их секрет богат углеводами, которые обеспечат гаметам достаточный запас энергии для двигательной активности.
- Бульбоуретральные (куперовы) железы – нейтрализуют кислую среду мочевыводящего канала и облегчают движение сперматозоидов по каналам.
- Семявыносящие и семяизвергающие протоки – система мышечных трубок, ответственный за доставку комплекса гамет и половых секретов в мочеполовой канал пениса.
Вся совокупность половых структур выполняет свою работу под контролем гипоталамо-гипофизарного отдела головного мозга. Он вырабатывает и выбрасывает в кровь так называемые гонадотропины, которые стимулируют развитие репродуктивной системы в процессе роста, активизируют производство половых клеток и тестостерона.
Виды мужского бесплодия
Различают 3 формы патологии: обтурационную, секреторную и иммунологическую. На иммунологическую разновидность, связанную с иммунной несовместимостью пары, приходится не более 15% всех известных случаев мужского и женского бесплодия. Она вызвана патологической выработкой женским организмов антител к сперматозоидов мужчины. В более редких случаях аутоиммунной агрессии антитела производит организм самого мужчины. В обоих случаях половые клетки погибают прежде чем достигнут зрелой яйцеклетки.
На заметку! В медицинской литературе можно встретить еще одну особо редкую форму – идиопатическую (до 1% случаев). Она не имеет конкретной причины в глазах врачей-диагностов и, соответственно, не может быть обследована и устранена.
Секреторная форма
Данная разновидность бесплодия связана с нарушением производства половых клеток. Яички либо вырабатывают их в недостаточном количестве, либо с высоким процентом структурных нарушений. И то, и другое в одинаковой степени затрудняет оплодотворение. Причины такого явления:
- врожденные патологии развития, в том числе крипторхизм (неопущение яичка) и генетические аномалии;
- гормональные сбои – низкий тестостерон, высокий кортизол;
- инфекционное поражение организма – тиф, паротит (свинка), туберкулез, сифилис с поражением области малого таза;
- застой венозной крови;
- водянка яичка – давление жидкости в тканях нарушает нормальный кровоток;
- травмы – удары, занятия велоспортом, верховой ездой сдавливают артерии паховой зоны;
- длительное высокотемпературное воздействие – частое посещение бань, саун, ношение тесного синтетического белья;
- облучение радиацией;
- ненормированный прием токсических медикаментов – антибиотиков, противоопухолевых препаратов.
Обтурационная форма
Связана с нарушением структуры семявыносящих и семяизвергающих протоков, которые создают барьер на пути естественного выхода половых клеток в мочеполовой канал. Основные причины развития:
- врожденные нарушения строения – протоки недоразвиты (слишком узкие) или полностью отсутствуют;
- проток сдавливают или перекрывает различные новообразования – кисты, опухоли;
- рубцевание с образованием спаек – при травмах, операциях, острых инфекциях.
Как проходит диагностика?
Чтобы учесть все причины мужского бесплодия, назначают полное обследование системы размножения. При первом посещении врача, пациента осматривают, выслушивают на предмет основных жалоб и возможных симптомов проблемы, после чего назначают комплекс диагностических тестов и процедур. Основу исследования составляют спермограмма, анализ на половые гормоны, УЗИ органов малого таза и обследование сосудов.
Спермограмма – основной тест на способность к оплодотворению. Ее базовые показатели должны соответствовать следующим параметрам:
- Объем эякулята – 2,5 мл (примерно чайная ложка). Значение менее 2,0 мл заметно снижает шансы на оплодотворение.
- Кислотно-щелочной баланс – 7,2–8. Смещение показателя в сторону повышения кислотности обездвиживает половые клетки и приводит к их гибели.
- Вязкость – до 20,0 мм. Превышение значения – свидетельство слишком вязкой спермы, что затрудняет продвижение гамет.
- Содержание сперматозоидов во всем эякуляте – от 60 млн.
- Количество спарматозоидов в 1 мл спермы – от 20 млн.
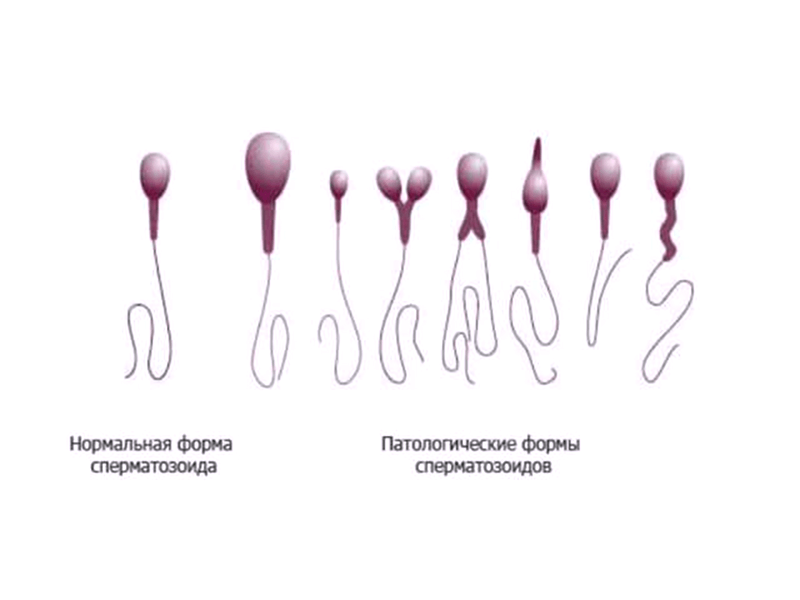
Помимо этого определяют подвижность спермиев и процент аномальных форм. Концентрация морфологически нормальных клеток должна быть не менее 50%. Количество незрелых клеток не должно превышать 4%, однако у сексуально активных мужчин оно заметно выше за счет того, что организм просто не успевает восполнять уровень зрелых сперматозоидов.
Для оценки подвижности используют градацию качества:
- категория А – движение быстрое и по прямой;
- категория В – движение по прямой, но замедленное;
- категория С – быстрое движение не по прямой (по кругу или вращаясь на одном месте);
- категория D – неподвижные спермии.
Совокупное количество клеток категорий А и В в одном эякуляте должно составлять не менее 50%. При снижении концентрации способность к оплодотворению патологически снижается. Характерный диагноз – астенозооспермия, на которую приходится 2/3 случаев мужского бесплодия.
Внимание! Показатели спермограммы непостоянны – они меняются в зависимости от образа жизни, питания, состояния нервной системы, уровня половой активности. Для подтверждения диагноза потребуется 2–3 повторных анализа с перерывом в 2–3 недели между ними.
Лечение мужского бесплодия
Этапы терапии:
- Устранить причины – вылечить водянку, снять воспаление, восстановить кровообращение в области малого таза, отменить патогенные медикаменты, выполнить хирургическое вмешательство и т.п.
- Восстановить функции спарматогенеза – сбалансированное питание, витаминотерапия, умеренная двигательная активность, при необходимости – гормонозаместительная терапия.
Гормонотерапия при бесплодии
Качество сперматогенеза зависит от уровня половых гормонов мужчины, которые вырабатываются железистой тканью яичек и надпочечников. Если организм испытывает недостаток собственных гормонов, прибегают к терапии их искусственными аналогами.
Виды воздействия:
- Заместительная терапия – предназначена для простого восполнения дефицита тестостерона.
- Блокирующая терапия – за счет высоких доз синтетических гормонов временно отключает работу собственных желез для отдыха и восстановления тканей.
- Стимулирующая терапия – проводится при патологиях гипоталамо-гипофизарной недостаточности. Лечение гонадотропинами стимулирует естественную выработку собственного тестостерона.
Хирургические методы
С помощью операций лечат обтурационные формы мужского бесплодия, устраняют варикоцеле и различные врожденные аномалии структуры половых органов. Наиболее распространенные направления:
- восстановление кровообращения – перевязывание варикозных вен, склеротомия, расширение сосудов шунтированием;
- восстановление проходимости семявыводящих и семяизвергающих протоков – вазостомия, вазоэпидидимостомия;
- операции устранения врожденных пороков – опущение яичек при крипторхизме (орхипексия), воссоздание уретры при гипоспадии (незаращении мочеполового канала).
Вышеперечисленные методики позволяют вернуть полноценную способность к зачатию в 40– 45% случаев мужского бесплодия. Остальные 55% пациентов могут надеяться на успешное решение проблемы за счет современных методик искусственного оплодотворения – ЭКО и ИКСИ.
