Изменения тела и новые ощущения женщины Если мы скажем, что сейчас мамы вовсю наслаждаются
Что такое мазок на ПЦР Полимеразная цепная реакция (ПЦР коротко) является отдельным видом молекулярно-генетической
Автор: Бродский Сергей Евгеньевич Заместитель главного врача, кандидат медицинских наук по специальностям: стоматология и
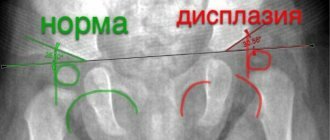
Развивающаяся дисплазия тазобедренных суставов (РДТБС) наиболее часто встречающаяся врожденная патология опорно-двигательной системы. Патология выявляется
Эндокринология, и особенно гинекологическая эндокринология — это молодая медицинская наука. Её прогресс неотделим от
Многие пациенты стоматологических клиник уже хорошо знакомы с ортопантомографией — диагностическим рентгенографическим исследованием, позволяющим
Главная Общая хирургия Доброкачественные опухоли и кисты печени — клиника, диагностика, современные методы хирургического
После операции на позвоночнике наступает реабилитационный период – длительный (от 3 до 12 месяцев)
Лабораторное исследование мочи не только позволяет сделать выводы о состоянии здоровья человека, но и
По информации западных СМИ, количество людей, сделавших ДНК-тесты, в 2021 году превысило 12 миллионов.