Что такое цервикальный канал? Это внутренняя часть шейки матки, что соединяет матку с влагалищем. Полип — доброкачественное новообразование. Почти 30 процентов доброкачественных опухолей органов малого таза выпадают на долю полипов цервикального канала.
Полипы шейки матки легко увидеть при обычном гинекологическом осмотре. Если же он расположен выше, то его обнаружит врач на УЗИ.
Сами по себе полипы исчезнуть не могут, исключение составляет лишь так называемый псевдополип, что появляется у беременных женщин. После родов он исчезает сам.
Истинные полипы — это образование на ножке или на широком основании, снабженные сосудами. Такие полипы лечат хирургическим способом с последующей терапией. Полип обязательно следует удалить, иначе существует риск перерастания в рак. К тому же при половом акте он может травмироваться и представляет собой очаг инфекции.
ПОЛИП ПРИ БЕРЕМЕННОСТИ: ВОЗМОЖНО ЛИ ВЫНАШИВАНИЕ РЕБЕНКА
Ситуация каждой пациентки индивидуальна, влияние на фертильность может оказывать локализация полипа, его размеры, количество (если их много). Имея полип, можно ли забеременеть, – спрашивают многие женщины. Небольшие наросты, которые не препятствуют внедрению яйцеклетки в эндометрий, не мешают естественным процессам. С другой стороны, образование может физически занимать место, где должен прикрепиться зародыш, и в этом случае воспроизведение потомства не наступает. В результате – диагноз первичное бесплодие.
Еще один фактор, который влияет на возможность зачатия, – это гормональный фон. Наличие полипов свидетельствует о его дисбалансе, а значит и вынашивание будет затруднено. При обнаружении нароста врачи рекомендуют его удалять. Стоит отметить, что беременность после удаления полипа и нормализации гормональной составляющей наступает с большой вероятностью.
Полип эндометрия и ЭКО
Патологии матки часто становятся причиной бесплодия. К нарушению фертильности может приводить полип эндометрия. И ЭКО, и другие вспомогательные репродуктивные технологии противопоказаны при обнаружении данного образования.
Необходимо пройти лечение, и только после этого беременеть.
Записаться на прием

Полип эндометрия и бесплодие
Если на слизистой оболочке матки появляются полипы, это часто приводит либо к бесплодию, либо к привычному невынашиванию беременности.
В развитии бесплодия основную роль играют два фактора:
- Гормональный.
Существует несколько разновидностей полипов в матке. У женщин репродуктивного возраста это чаще железистый полип. Он развивается на фоне гиперплазии эндометрия. Его появление обычно ассоциировано с дисгормональными процессами в организме, которые приводят к нарушению процесса созревания яйцеклетки. - Маточный.
Даже если яйцеклетка созревает и оплодотворяется, после этого она должна имплантироваться в стенку матки. Но структура и функция её слизистой оболочки нарушена. Как следствие, матка не готова принять эмбрион. Он не встраивается в эндометрий, а потому беременность часто не наступает даже при сохраненной овуляции.
Полип в матке и ЭКО
Если в матке появляются полипы, и ЭКО, и другие вспомогательные репродуктивные технологии имеют низкий процент успеха. Поэтому в «ВитроКлиник» мы проводим ЭКО после удаления полипа.
С помощью экстракорпорального оплодотворения можно преодолеть разные формы бесплодия. Многие процессы мы можем контролировать практически полностью. Это созревание яйцеклеток, их оплодотворение спермой или отдельными сперматозоидами (ИКСИ). Мы культивируем эмбрионы в искусственной среде и доставляем их сразу в полость матки, минуя цервикальный канал.
Но процесс самой имплантации эмбриона в эндометрий мы контролировать не можем. А ведь именно здесь чаще всего кроется причина бесплодия. Оплодотворенная в лабораторных условиях яйцеклетка, будучи перенесенной в полость матки, не встраивается в её стенку. Поэтому шансы наступления беременности низкие.
Даже если беременность наступает, значительно повышается риск невынашивания. Пораженная патологическим процессом слизистая оболочка матки нередко отторгает плод на ранних этапах его развития.
Наконец, проводить ЭКО, не удалив полип, попросту опасно для женщины. Некоторые виды полипов способны перерождаться в рак. Другие увеличиваются на фоне гормональной стимуляции суперовуляции.
Удаление полипа
Полип перед ЭКО нужно удалить. Это значительно повысит шансы наступления беременности и её успешного окончания родами.
Удаление полипа проводится хирургическим способом. Для этого обычно используется гистерорезектоскопия. Данная манипуляция выполняется внутриматочно, под внутривенным наркозом.
После хирургического лечения проводится гистологическое исследование полипа. Исходя из его результатов, будет определена дальнейшая терапевтическая тактика. Возможно, потребуется назначение гормональных препаратов курсом 2-3 месяца.
По данным биопсии (по гистологическому строению) полип может быть четырех видов:
- железистый;
- фиброзный;
- смешанный (фиброзно-железистый);
- аденоматозный.
У молодых женщин чаще всего встречается железистый полип. Он имеет благоприятный прогноз и не перерождается в рак. Но при этом заболевание может сопровождаться выраженными гормональными изменениями с присоединением эндокринного фактора бесплодия.
ЭКО после удаления полипа
Обычно через 1-3 месяца после удаления полипа можно вступать в протокол ЭКО. Перед этим проводят УЗИ или гистероскопию, чтобы выяснить, пригодна ли слизистая оболочка матки для принятия эмбриона.
После качественного лечения прогноз для наступления и вынашивания беременности благоприятный, если нет дополнительных факторов бесплодия, вызванных другими заболеваниями.
Полип эндометрия после ЭКО обычно не рецидивирует. Повторное развитие заболевания наблюдается лишь в случае, когда образование было удалено не полностью. Если полип после ЭКО рецидивировал, его нужно снова удалить.
ОБНАРУЖЕНИЕ ОБРАЗОВАНИЯ ПОСЛЕ ЗАЧАТИЯ

В медицинской практике диагностируются такие состояния. Если слияние половых гамет прошло успешно, и сформировавшийся эмбрион получает питание, то полип при беременности не трогают, переносят его удаление на время после родов. В большинстве случаев дополнительная терапия не требуется, и пациентка благополучно вынашивает плод.
В отдельных ситуациях и по решению врача проводится извлечение образования. Локализация нароста в шеечном канале требует дополнительной антимикробной терапии, в этом случае полип при беременности может стать источником инфекции и спровоцировать осложнения. Клиника «Добромед» рекомендует планировать беременность и перед таким важным шагом проходить комплексное обследование. Наши специалисты грамотно продиагностируют и проведут лечение.
Атипическая гиперплазия эндометрия
типическая гиперплазия эндометрия — патологическое разрастание внутреннего слоя матки с появлением атипических клеток. Провоцируется избытком эстрогенов и недостатком прогестерона. Рассматривается, как предраковое заболевание. Может развиваться в любом возрасте, однако чаще выявляется после 45 лет. Сопровождается нарушениями менструального цикла и маточными кровотечениями (меноррагиями, метроррагиями). Диагноз устанавливается на основании жалоб, анамнеза и данных дополнительных исследований. Лечение — гормонотерапия, выскабливание или абляция слизистой оболочки.
Симптомы атипической гиперплазии эндометрия
Симптомы атипической гиперплазии эндометрия имеют место в виде тех или иных проявлений присущих каждому конкретному характеру и типу развития патологического процесса. Основным симптомом данного заболевания являются маточные кровотечения. У большинства пациенток такие кровотечения возникают на фоне задержки менструации сроком на 1-3 месяца. Реже (как правило, при отсутствии ожирения и явной эндокринной патологии) наблюдаются регулярные циклы при продолжительности меноррагии более 7 дней. Примерно у четверти больных с атипической гиперплазией эндометрия выявляются ановуляторные маточные кровотечения. В 5-10% случаев диагностируются метроррагии. Возможны скудные кровянистые выделения в середине менструального цикла либо при отсутствии менструаций. Так при железистой форме заболевания, которое по своей сути является доброкачественным, происходит пролиферация стромы и эндометриодных желез. Отмечается утолщение слизистой оболочки, а железы в строме располагаются неправильным образом. Выраженность процессов железистой гиперплазии обуславливает ее дифференциацию на активную, острую стадию заболевания и находящуюся в состоянии покоя, хроническую его форму. Активная форма характеризуется большим количеством клеточных митозов в строме и эпителии желез, что проявляется как следствие продолжительного чрезмерно высокого уровня эстрогенов. На стадии хронического заболевания митозы образуются редко, что имеет причиной недостаточную гормональную стимуляцию из-за малого количества эстрогенов. Симптомы атипической гиперплазии эндометрия железисто-кистозного типа сходны с проявлениями железистой гиперплазии, с той лишь разницей, что имеют несколько большую степень выраженности. Одним из характерных признаков является кистозное расширение желез.
Лечение атипической гиперплазии эндометрия
Лечение данной патологии может быть как консервативным, так и оперативным, проводиться амбулаторно или в условиях стационара. Показанием к плановой госпитализации в репродуктивном возрасте являются кровотечения и кровянистые выделения, в постменопаузе — кровотечения, продолжительные водянистые или гнойные выделения. Экстренная госпитализация показана при обильных кровотечениях. Тактика лечения атипической гиперплазии эндометрия определяется с учетом возраста больной, ее желания иметь детей, наличия соматических заболеваний и болезней репродуктивной системы (особенно — аденомиоза или миомы), формы атипической гиперплазии эндометрия и количества рецидивов. Главным является своевременное выявление этого заболевания или начальных стадий рака, когда атипичные клетки только появились в базальном слое эндометрия. Поэтому все нарушения менструального цикла должны быть немедленно обследованы. Для этого женщинам проводят вначале ультразвуковое исследование матки, а затем, если были выявлены изменения, — эндоскопическое (гистероскопию). Гистероскопия может быть диагностической и лечебной. Чаще всего диагностическая гистероскопия, когда врач глазом рассматривает увеличенный оптической аппаратурой эндометрий, переходит в лечебную, то есть эндометрий удаляется. Но это делается не всегда. В детородном возрасте сегодня стараются использовать в основном гормональную терапию: подавление секреции эстрогенов при помощи препаратов с антиэстрогенными свойствами, прогестагенов (синтетических аналогов прогестерона) или аналогов ризлинг-гормонов гипоталамуса (они подавляют секрецию гормонов гипофиза). Если детородную функцию сохранять не требуется, то проводится аблация слизистой оболочки полости матки — полное ее уничтожение различными способами вместе с базальным слоем, после чего эндометрий уже не восстанавливается. Проводится также последующая гормональная коррекция. Для профилактики рака эндометрия следует своевременно выявлять и лечить любые нарушения менструального цикла женщины.
Оперативное лечение гиперплазии эндометрия
Путем выскабливания полости матки врач кюреткой удаляет гиперплазированный эндометрий под визуальным контролем гистероскопа. Полипы удаляют специальными ножницами или щипцами, под контролем зрения их ‘откручивают’ или срезают.Операцию по удалению полипа называют ‘полипэктомией’. Далее после получения результатов гистологического исследования в зависимости от типа гиперплазии, возраста пациентки и сопутствующих заболеваний подбирается гормональная терапия(кроме фиброзных полипов,не требующих гормонального лечения). Цель гормонотерапии — подавить дальнейшую пролиферацию (разрастание) эндометрия и урегулировать гормональный дисбаланс.
Для лечения гиперплазии эндометрия применяются следующие группы гормонов:
— КОК — комбинированные оральные контрацептивы( Регулон, Жанин,Ярина) назначают в течение шести месяцев по контрацептивной схеме. Препараты подходят женщинам репродуктивного возраста до 35 лет, а также девушкам подросткового возраста с обильными и/или нерегулярными менструациями с железистыми и железисто-кистозными типами гиперплазий или полипами.
КОКи можно использовать для ‘гормонального гемостаза'(прием гормонов в больших дозах) у девочек в экстренных ситуациях для остановки кровотечения, чтобы не прибегать к выскабливанию. КОК назначают по 2-3 таблетки в сутки, далее дозу снижают, доводя до 1 таблетки в день. Курс лечения составляет 21 день. При неэффективности гормонального гемостаза — если кровотечение продолжается и угрожает жизни ребенка прибегают к выскабливанию полости матки.
— гестагены (Дюфастон,Утрожестан) с 16 по 25 день менструального цикла назначают на 3-6 месяцев.Подходят женщинам любого возраста с любыми видами гиперплазий. С успехом применяют гестагенсодержащую контрацептивную внутриматочную спираль ‘Мирена’,которая оказывает местный эффект на эндометрий в отличие гестагенов, применяемых оральным путем,которые имеют системное воздействие. Спираль ставят на 5 лет.Минус спирали в том,что довольно часто возникает побочный эффект в виде межменструальных кровяных выделений в течение 3-6 месяцев после постаковки спирали.К тому же многих пациенток смущают мажущий характер менструальных выделений на фоне Мирены и наличие инородного тела в полости матки;
— аГнРГ-агонисты гонадотропин рилизинг-гормона (Золадекс, Бусерелин) -наиболее эффективная группа гормонов. Применяют у женщин после 35 лет и в период перименопаузы от 3 до 6 месяцев при любых формах гиперплазий. Неприятный побочный эффект препаратов данной группы-симптомы раннего климакса (приливы жара). Гонадотропные рилизинг-гормоны образуются в нервных клетках переднего и среднего гипоталамуса и регулируют синтез и выделение гонадотропных гормонов гипофиза, опосредованно — образование половых гормонов в яичниках. Механизм действия агонистов ГнРГ (как и натуральных) состоит в связывании с рецепторами клеток гипофиза, секретирующих гонадотропные гормоны. В результате развивается картина, сходная с наблюдаемой при гипогонадотропной аменорее. Этот феномен называют также ‘медикаментозной кастрацией’. Процесс обратимый: после прекращения введения аГнРГ через 14-21 день восстанавливается функция всей гипоталамо-гипофизарно-яичниковой системы у женщин репродуктивного возраста. Препараты аГнРГ нашли широкое применение в гинекологической клинике, прежде всего при эстрогензависимой патологии: гиперплазии эндометрия, миомах матки, эндометриозе, раке молочных желез. Препараты вводятся раз в 28 дней в течение 3-6 месяцев в зависимости от характера патологического процесса.
Пациентки с атипической гиперплазией эндометрия требуют особого динамического наблюдения гинеколога. Контрольное УЗИ следует проводить через 3,6 и 12 месяцев после выскабливания и начала приема гормонов для оценки эффективности лечения. При повторном рецидиве аденоматоза показано удаление матки.
При рецидиве полипов эндометрия, железистой и железисто-кистозной форм гиперплазий, при неэффективности гормонотерапии — если пациентка не заинтересована в деторождении — показана аблация (резекция) эндометрия — полное разрушение эндометрия. С этой целью применяют электрохирургический (с режущей петлей) и лазерные методы аблации под контролем гистероскопа. Операцию проводят под общим внутривенным наркозом.
После выскабливания полости матки и/или резекции эндометрия пациентка может быть выписана домой в день операции либо на следующий день. В течение 3-10 дней после манипуляции могут быть необильные кровяные выделения из половых путей. После аблации обычно вместе с выделениями выходят остатки резецированных тканей. Подобные выделения являются нормой и не должны смущать. Параллельно с гормонотерапией для быстрого выздоровления показан прием витаминов: аскорбиновая кислота, витамины группы B, препараты железа при анемии ( Сорбифер, Мальтофер). Назначается седативная терапия (настойки валерианы или пустырника). Полезны физиотерапевтические процедуры (электрофорез) и иглорефлексотерапия. Питание должно быть полноценным, необходимо соблюдать режим труда и отдыха. Также рекомендуется половое воздержание в течение 2-х недель после выскабливания.
« На предыдущую страницу
БЕРЕМЕННОСТЬ ПОСЛЕ УДАЛЕНИЯ ПОЛИПА
Многих пациенток волнует, как быстро наступает беременность после удаления полипа. Многое зависит от конкретного организма, опытные врачи рекомендуют не спешить и подождать, пока эндометрий восстановится, скорректировать гормональный баланс. Как правило, через 2 месяца можно предпринимать попытки. У многих получается забеременеть во 2 месяце, но в среднем у пациенток проходит 3-6 месяцев до наступления долгожданного результата.
Врачи клиники «Добромед», отвечая на вопрос, если полип, можно ли забеременеть, рекомендуют пройти комплексное обследование и определить причины нарушения, провести своевременное лечение.
Анализы, что следует сдать перед операцией.

У каждого медицинского учреждения свой перечень требований к анализам, но ниже будут приведены обязательные требования.
- Мазок на флору;
- ПЦР анализ на вирус папилломы человека;
- общий анализ крови и на свертываемость;
- Анализ крови на Вич и реакцию Вассермана, на гепатит В и С;
- анализ мочи;
- Узи органов малого таза;
- заключение терапевта;
- ЭКГ и флюорография.
В качестве дополнительных методов диагностики гинеколог может направить на кольпоскопию или гистероскопию (эндоскопическое исследование матки и цервикального канала).
Когда нельзя проводить оперативное вмешательство.
- При воспалительном процессе органов малого таза. Сначала следует вылечить воспаление, любая операция — это снижение защитных сил организма и обострение заболеваний.
- Онкология.
- Беременность.
- При менструации и маточных кровотечениях.
При наличии хронических заболеваний, таких как цирроз печени, сахарный диабет, гемофилия, почечная недостаточность следует определить целесообразность операции совместно с лечащим врачом.
Операцию проводят в самом начале цикла с 4 по 8 день.
Диагностика эндометриоза:
- Анамнез. Как и в случае с гиперплазией эндометрий, грамотно собранный и детализированный анамнез может помочь гинекологу заподозрить наличие эндометриоза
- Гинекологических осмотр. Увеличение матки, а также напряжение в органах малого таза служит косвенным свидетельством эндометриоза, и послужить поводом для проведения более детальной диагностики для подтверждения или исключения данного диагноза
- Ультразвуковая диагностика является достаточно информативным методом, но не все узлы могут быть обнаружены посредством ультразвукового исследования.
- Гистероскопия эффективна при локализации патологического процесса в полости матки, а также этот метод позволяет исключить другие заболевания
- МРТ или КТ органов малого таза обладают высокой эффективностью в выявлении очагов эндометриоза
- Лапараскопическое исследование позволяет достоверно оценить картину и является высокоточным методом в диагностике эндометриоза.
Лечение эндометриоза.
Как и при гиперплазией эндометрия, для терапии эндометриоза применяется консервативное и хирургическое лечение.
Обычно в консервативной терапии применяются препараты на основе гормонов. Пациенткам также назначается симптоматическая терапия, для снятия болевого синдрома.
Хирургическое лечение направлено на иссечение очагов эндометриоза с сохранением органов и восстановлением нормальной анатомии внутренних органов. Крайне редко приходится прибегать к тотальному удалению матки с придаточными органами.
При малых очагах эндометриоза, как и на первых стадиях заболевания операция по удалению эндометриозных узлов может быть проведена лапараскопически, в иных случаях показано проведение полостной операции. При применении любой из методик оперативного вмешательства проводится гистологическое исследование удаленных тканей, а также исследование клеток на атипию.
Не стоит забывать, что отсутствие лечения или проведение его не в полном объёме может приводить к бесплодию, тяжелой анемии и даже инвалидизации пациенток (на последней стадии, когда наступает сращение органов или прорастание их стенок ).
Внутриматочные синехии
Внутриматочные синехии – это спайки в полости матки, которые очень часто мешают имплантации оплодотворенной яйцеклетки, что приводит к бесплодию. Причинами внутриматочных синехий могут быть воспалительные заболевания органов малого таза, так и внутриматочные вмешательства (аборты, выскабливания по поводу замершей беременности, оперативные вмешательства на матке).
Наличие внутриматочных синехий безопасно для жизни, и может проявлять себя скудными менструациями или их отсутствием. Однако, при возникновении вопросов беременности, внутриматочные сращения могут быть серьезной проблемой, особенно при распространенных формах и выраженном повреждении матки./p>
Патология полости матки
- Патология эндометрия
Исходя из вышеперечисленной информации, патология полости матки может быть условно подразделена на несколько подгрупп:- Гиперплазия эндометрия — то есть патологическое разрастание эндометрия, иногда неравномерное, очаговое. Отдельные участки разрастания называются «полипами». Лечение гиперплазии эндометрия — хирургическое с последующим назначением консервативной терапии (при необходимости).
Внутриматочные синехии (спайки, сращения), которые образуются после внутриматочных вмешательств (аборты), при длительном ношении спиралей или после воспаления эндометрия (эндометрит);
- Злокачественные заболевания эндометрия (аденокарцинома);
- Остатки плодного яйца после выскабливания полости матки;
- Инородные тела в полости матки (внутриматочные спирали или нити после оперативных вмешательств).
- Патология миометрия
-
Субмукозная миома матки, находящаяся в полости матки;
- Интерстициальная миома матки, предлежащая к полости матки и деформирующая ее;
- Аденомиоз (внутренний эндометриоз) — подтвердить наличие которого можно при гистероскопии.
- Пороки развития матки
-
в частности, внутриматочные перегородки
Основные виды патологии полости матки представлены на Рисунке 2.
Рисунок 2. Основные виды патологии полости матки
Анатомическая справка
Эндометрий — внутренняя слизистая оболочка матки, выстилающая ее мышечной слой, она состоит из железистой ткани и стромы — ткани-основы. Эндометрий — гормонозависимая ткань и его структура изменяется в соответствии с менструальным циклом женщины.
Основная функция эндометрия в репродуктивной системе женщины — успешная имплантация эмбриона, ведь для вынашивания беременности он должен закрепиться как раз на стенке эндометрия. Поэтому патологии эндометрия зачастую приводят к бесплодию, при котором имплантация и благополучное вынашивание эмбриона становятся невозможны. Но патология патологии рознь, и прежде, чем ставить диагноз «бесплодие», специалист диагностирует конкретное заболевание. Их может быть несколько.
Удаление полипа цервикального канала
Нужно ли удалять полипы цервикального канала?
Полипы не поддаются консервативному лечению. Образовавшийся полип никуда не исчезнет, а риски озлокачествления, хотя и небольшие (1.5%) по сравнению с полипозными образованиями в полости матки, существуют. Избавиться от полипа цервикального канала можно только посредством его удаления.
Показания для удаления полипов в цервикальном канале
Удаление полипов в цервикальном канале обязательно при:
- Кровянистых выделениях
- Невозможности забеременеть
- Скудных или обильных месячных
- Болезненном половом акте
- В постменопаузе
Обьем операции и метод удаления полипа определяет врач в зависимости от показаний после обследования пациентки на кресле, кольпоскопии и УЗИ.
Определяющими факторами являются:
- Возраст пациентки. В постменопаузе врач скорее всего порекомендует удаление полипа путем выскабливания цервикального канала.
- Репродуктивное будущее. Если пациентка планирует беременность, то врач, если это возможно, будет удалять полип точечно.
- Локализация. Если врач диагностирует рост полипа из полости матки, то по медицинским стандартам положено раздельное диагностическое выскабливание. Если полип ограничивается только цервикальным каналом, то возможно или точечное его удаление, или удаление путем выскабливания цервикального канала.
- Размер полипа. Размер полипа при прочих равных условиях влияет на метод точечного удаления полипа.
- Состояние окружающих тканей. При подозрении на гиперплазию эндометрия полости матки по медицинским стандартам положено раздельное диагностическое выскабливание. При патологии цервикального канала показано удаление полипа путем выскабливания.
Современными методами точечного удаления полипов являются:
- радиоволновой метод на аппарате Сургитрон применим при небольших размерах полипа;
- лазерная вапоризация полипа – эффективна для небольших полипов;
- инструментальный – применяется при единичных полипах крупных размеров.
Схема диагностики и лечения полипов цервикального канала
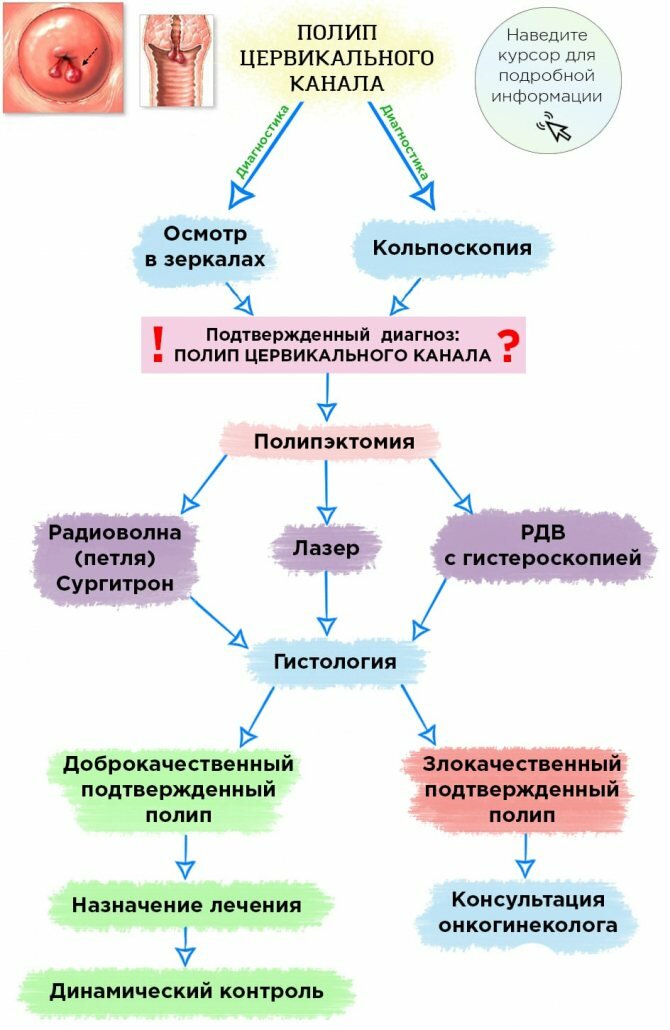
Кольпоскопия – это осмотр влагалищной части цервикального канала при помощи кольпоскопа (оптического прибора). Безболезненная и высокоинформативная процедура.
Полипэктомия – хирургическая процедура удаления (иссечения) полипа различными методами.
РДВ (раздельное диагностическое выскабливание)– хирургический метод диагностики и лечения различных патологий слизистой оболочки матки и цервикального канала .Читать подробнее…
Гистероскопия – метод оптической визуализации слизистой цервикального канала и полости матки, позволяющий диагностировать патологические изменения этих органов.Читать подробнее…
Этот метод удаления полипов цервикального канала рекомендуется всем женщинам после 27 лет
Метод лазерной коагуляции позволяет устранить полипы без существенных повреждений тканей. Метод заключается в точном воздействии лазера на ткани. Читать подробнее…
Радиоволновой – это один из методов удаление полипов на аппарате “Сургитрон”.
Гистология – высокоинформативный диагностический метод исследования клеток ткани на атипию.
Осмотр в зеркалах – гинекологическая манипуляция, позволяющая провести осмотр цервикального канала на кресле.
Операция по удалению полипа в цервикальном канале в клинике «Медсервис»
Операция по удалению полипов цервикального канала проводится в один день. Пациентка после обследования, подтверждения диагноза и сдачи анализов поступает в оперблок клиники, где с ней работает хирургическая бригада в составе хирурга, анестезиолога и операционной медсестры. Под внутривенным наркозом «Диприван» пациентка вводится в медикаментозный сон. Контроль витальных функций осуществляет врач-анестезиолог. Сама процедура удаления цервикального канала длится не более 10-15 мин. После восстановления в палате оперблока через 3-4 часа пациентка отпускается домой с выдачей рекомендаций на постоперационный режим и медикаментов для противобактериальной и противовоспалительной терапии.
Отобранный биоматериал отправляется на гистологическое исследование. Анализ готовится в течение недели. По результатам гистологического исследования определяется природа патологии цервикального канала и наличие атипичных клеток. Назначается соответствующее лечение в зависимости от степени патологии.
Как подготовиться к операции в клинике «Медсервис»
Необходимо взять:
- халат;
- ночнушку или длинную футболку;
- носочки;
- прокладки;
- тапочки;
- натощак;
- побриться.
Стоимость удаления полипов цервикального канала в клинике “Медсервис”
| УСЛУГА | СТОИМОСТЬ, руб. | ЧТО ВХОДИТ |
| 1. Первичный приём акушера-гинеколога | 2 000 | УЗИ, осмотр, консультация |
| 2. Анализы в день операции | 4 150 | Госпитальный комплекс, коагулограмма, мазок |
| 3. Анастезиологическое пособие | 3 900 | Внутривенный наркоз “Пропофол”. Контроль витальных функций при операции |
| Удаление полипа цервикального канала (сургитрон, лазер, инструментально, выскабливание цервикального канала ) | 2 950 | Операция по удалению полипа |
| Гистология биоматериала из цервикального канала | 2 000 | Исследование на атипичные клетки |
| ИТОГО | 15 000 | |
| Если показано Раздельное диагностическое выскабливание: | ||
| Хирургическое удаление полипа цервикального канала путем раздельного диагностического выскабливания без / с гистероскопией | 7 950/15 950 | Операция по удалению полипа из цервикального канала без/с визуализацией каждого этапа |
| Гистологическое исследование биоматериала из цервикального канала | 2 000 | Исследование на атипичные клетки |
| Гистологическое исследование биоматериала из полости матки | 2 000 | |
| ИТОГО без / с гистероскопией | 22 000 / 30 000 | |
Позвонить онлайн Записаться на приём
Методы лечения
Лечение зависит от типа заболевания и степени его выраженности.
- Если эндометрий на 2-4 мм толще нормы, то наступление овуляции стимулируют гормональными инъекциями.
- Если толщина превышает 4 мм по сравнению с нормой, врач может назначить курс гормональной терапии для увеличения выработки прогестерона.
- В случаях, когда гиперплазия сопровождается образованием полипов и кист, требуется диагностическое выскабливание.
- При атипической гиперплазии требуется консультация гинеколога-онколога. Так как в 10% она перерождается в злокачественную опухоль, одним из методов лечения является удаление матки.
Эндометриоз: причины и симптоматика
Чтобы разобраться, делают ли ЭКО при эндометриозе, необходимо понимать суть и причины появления этого заболевания. Они до сих пор точно не установлены и являются предметом дискуссий в медицинской среде. Считается, что важную роль в появлении патологии играет способность клеток эндометрия «мигрировать» в другие органы и их подверженность воздействию гормонов, которые в норме регулируют рост слизистой оболочки матки в пределах менструального цикла. Также развитию этого заболевания способствуют следующие факторы:
- нарушения иммунитета, из-за которого клетки эндометрия не уничтожаются защитной системой организма при проникновении за пределы маточной полости;
- генетическая предрасположенность – доказано, что вероятность возникновения эндометриоза выше у женщин, чьи родственницы также страдают этим заболеванием;
- генетические аномалии, приводящие к тому, что клетки эндометрия становятся более жизнеспособными и могут выживать в условиях, к которым изначально не приспособлены.
В нормальном менструальном цикле эндометрий матки претерпевает изменения под влиянием половых гормонов. В предменструальную фазу (за несколько дней до начала месячных) этот слоя утолщается, в нем увеличивается количество кровеносных сосудов и желез. Тем самым создаются оптимальные условия для имплантации эмбриона после его оплодотворения – именно это является основной функцией эндометрия. Если зачатия не происходит, излишки слизистой оболочки слущиваются и выходят вместе с менструальными кровотечениями, после чего начинается новый цикл подготовки к оплодотворению. Такой механизм позволяет женщинам забеременеть круглый год, в то время как у многих других животных эта способность ограничена достаточно коротким периодом.
Однако, в некоторых случаях данный процесс может быть нарушен различными факторами. Так, обратный ток менструальной крови, возникающий вследствие травм, аномального строения половых путей, секса во время менструации и других причин, приводит к тому, что слущенные клетки эндометрия не выходят наружу, а через маточные трубы проникают в брюшную полость и «поселяются» в других органах, имеющих интенсивное кровоснабжение – яичниках, кишечнике, брюшной стенке, пупке и т. д. Они проникают к приютившие их ткани и начинают прорастать вглубь них, формируя очаги эндометриоза.
Ситуация осложняется тем, что клетки эндометрия, «поселившись» за пределами матки, остаются подвержены влиянию гормонов. Из-за этого аномально расположенная эндометриальная ткань продолжает периодически сшелущиваться, что вызывает следующие негативные последствия:
- внутренние кровотечения, локализованные вне маточной полости и не имеющие естественного выхода из тела;
- воспалительные процессы, которые приводят к поражению тканей, «приютивших» эндометриальные клетки и, как следствие, к нарушению функции пораженных органов;
- высокий риск возникновения вторичной инфекции, для которой не находящая выход кровь и слущенные клетки аномального эндометрия становятся питательной средой.
Эти процессы проявляются симптомами, к числу которых относятся боли в нижней части живота и пояснице (периодические или постоянные), более интенсивные и длительные месячные, болезненный половой акт, нарушение репродуктивной функции. Симптоматика зависит от локализации и степени разрастания клеток эндометрия – бывает и так, что эндометриоз никак себя не проявляет, что затрудняет его обнаружение.
Так же имеется внутренняя разновидность эндометриоза, при которой прорастание эндометрия происходит не в другие органы, а вглубь подлежащего слоя матки, что также приводит к нарушению работы этого органа. Часто обе разновидности заболевания (внутренняя и экстрагенитальная) сочетаются друг с другом, приводя к комплексному поражению репродуктивной системы женщины.
Сделайте первый шаг
запишитесь на прием к врачу!