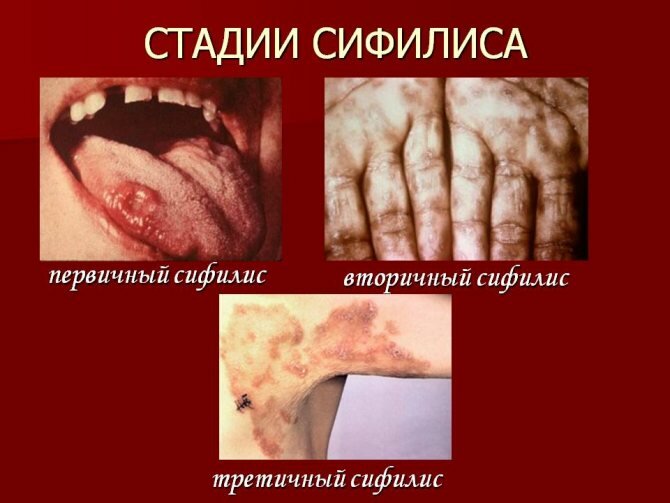
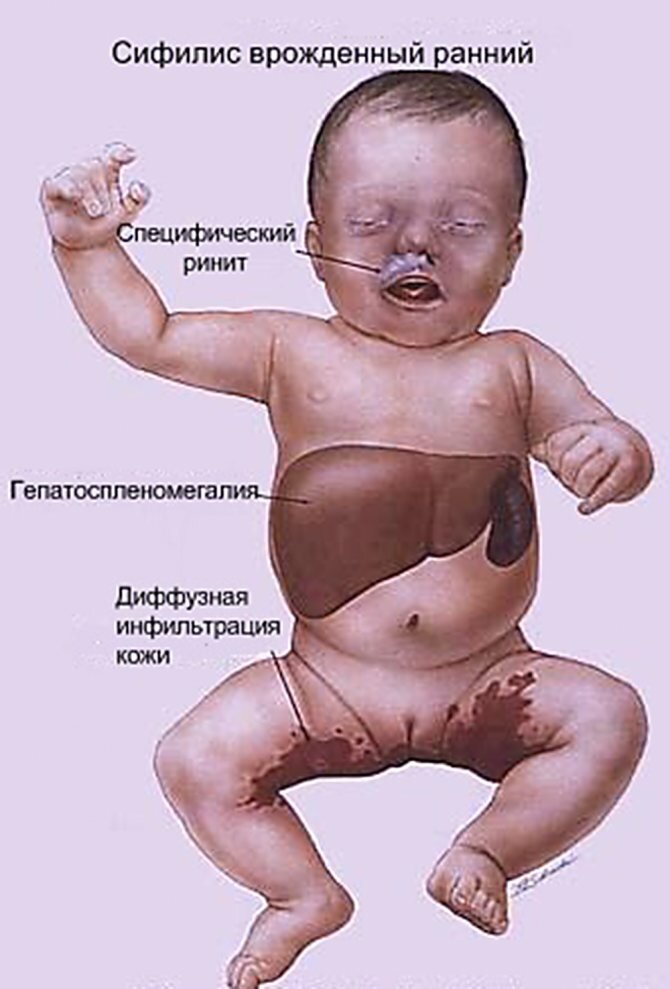
Анализ крови на ЭДС — что это? Экспресс-диагностика сифилиса, которая обозначается аббревиатурой ЭДС, представляет собой один из нетрепонемных серологических исследовательских методов анализа крови. Данный тест предложил иммунолог из Германии А. Вассерман, и он был назван в его честь – реакция Вассермана, или RW. Основные его достоинства – дешевизна, простота, быстрый результат.
На ЭДС кровь сдается в период скринингов, то есть массовых обследований, для определения заболеваний у здоровых, на первый взгляд, людей, у которых отсутствуют какие-либо тревожные симптомы. В настоящее время такой тест считается устаревшим и заменяется другими, но до сих пор, когда речь идет о нетрепонемном обнаружении сифилиса, применяется такое выражение — «сдать кровь на RW».
Описание анализа крови ЭДС и его назначение
Анализ крови на ЭДС сдается не только теми пациентами, которые подозревают, что у них есть заболевание, либо намереваются подтвердить уже поставленный диагноз, но и в обязательном порядке донорами крови и беременными женщинами. Терапия сифилиса может осуществляться посредством применения антибиотиков, но невылеченное заболевание перерастает в хроническую форму, поражающую все органы человеческого организма, а также характеризуется постоянными ремиссиями и рецидивами.
Проводят тест в следующих случаях:
- Если имеется подозрение на заболевание сифилисом.
- Для подтверждения диагноза — скрытого сифилиса.
- В случае необходимости проверки доноров.
- Тесты при беременности.
- Скрининг.
Сколько времени делается анализ крови на ЭДС? Этот тест очень оперативный. Уже через полчаса можно анализировать результат.
Лечение
Поскольку миелодиспластический синдром — собирательное название для различных синдромов различной степени тяжести, лечение определяется ведущими симптомами и может быть крайне индивидуализировано. Выбор терапии зависит, помимо диагностированного варианта миелодиспластического синдрома, от возраста пациента, принадлежности к группе риска, степени цитопении и её динамики, количества бластных клеток в костном мозге наличия и тяжести сопутствующей патологии. Также немаловажным фактором является наличие потенциального донора костного мозга, так как только аллогенная трансплантация костного мозга приводит к стойкому и полному излечению.
Важно отметить, что пациенты с низким и промежуточным риском и с бессимптомной цитопенией, согласно современным представлениям, не нуждаются в скорейшем начале лечения — им рекомендуется активное динамическое наблюдение с целью выявления дальнейшего прогрессирования заболевания (например, нарастание цитопении, увеличение числа бластных клеток).
К симптоматической терапии относятся следующие методы лечения:
- Заместительная терапия компонентами крови (донорские эритроциты, донорские тромбоциты, свежезамороженная плазма). Переливание эритроцитов рекомендуется при наличии анемического синдрома, явлений гипоксемии и уровня гемоглобина ниже 85-90 г\л. Переливание тромбоцитов проводится при снижении их уровня до 10×10 9 \л или до уровня 20×10 9 \л в случае риска развития жизнеугрожающего кровотечения (например, при сопутствующей лихорадке).
- Хелаторная терапия. Лечение, направленное на устранение избытка железа, которое может быть следствием частых переливаний крови. Кроме того, проведение хелаторной терапии показано в рамках подготовки к трансплантации костного мозга. С этой целью применяется препарат деферазирокс.
- Стимуляторы гемопоэза. Назначается пациентам, у которых собственный эритропоэтин имеет уровень не менее 500 МЕ и уровень гемоглобина ниже 100 г\л. Такие препараты, как эпоэтин альфа, способны повысить у этих пациентов уровень собственного гемоглобина и тем самым снизить необходимость в переливании донорских эритроцитов. Препарат отменяется при достижении целевого уровня (обычно он соответствует 110-120 г\л). Возможна комбинация эпоэтина и колониестимулирующих факторов.
- Системные гемостатики. Назначаются с целью повышения уровня тромбоцитов и профилактики развития явлений геморрагического синдрома.
- Антибактериальная терапия. Назначается при присоединении инфекционных процессов.
Одним из возможных подходов в лечении миелодиспластического синдрома может быть применение цитостатической терапии — препаратов, используемых для химиотерапии злокачественных новообразований и направленных на остановку роста патологических клеток. Отдельные препараты обладают не только цитотоксическим, но и дифференцирующим действием, способствующим созреванию бластов.
Пациентам из групп высокого риска при неэффективности стандартной цитотоксической терапии может быть назначена полихимиотерапия, аналогичная проводимой у больных острыми лейкозами. Наиболее часто используется комбинация цитарабина и препаратов антрациклинового ряда. Такой подход к лечению может привести к достижению полной ремиссии в 40-60% случаев, хотя продолжительность её довольно ограничена. Поэтому даже по достижению полной ремиссии может быть назначена поддерживающая химиотерапия — тот же цитарабин, но в комбинации с 5-меркаптопурином. Цитарабин в монорежиме может применяться у пожилых пациентов (старше 65 лет) с рефрактерной анемией с избытком бластов как I, так и II типов. Такая терапия может применяться длительно, сроком до 3-х лет или же до появления значительной токсичности.
Ещё одна группа химиотерапевтических препаратов, которая нашла своё применение в лечении миелодиспластического синдрома, — гипометилирующие средства. К ним относятся азацитидин и децитабин. Их применение показано пациентам промежуточного — 2 и высокого риска, которые не являются кандидатами для проведения интенсивной химиотерапии или трансплантации костного мозга, или же, напротив, в качестве индукционной терапии перед проведением трансплантации.
Отдельным пациентам, которые относятся к группам низкого и промежуточного риска, возможно проведение иммуносупрессивной терапии такими препаратами, как циклоспорин и антитимоцитарный глобулин. Иммуносупрессивная терапия применяется длительно, не менее двух лет.
Больным миелодиспластическим синдромом с 5q может быть назначен цитостатический препарат под названием леналидомид. Оптимальная длительность его приёма не определена, но может составлять 24 месяца.
В зависимости от течения заболевания пациентам может быть назначена комбинация различных препаратов или же последовательное назначение лекарственных средств различных групп при прогрессировании или переходе одного заболевания в другое (например, увеличение бластов при рефрактерной анемии с избытком бластов, что позволяет изменить диагноз с РАИБ-I на РАИБ-II).
У ряда пациентов может быть показано удаление селезёнки. Основным показанием является значительное увеличение органа, но также такая операция может быть показана пациентам с признаками гипоплазии кроветворения при условии отсутствия эффекта от иммуносупрессивной терапии, пациентам с признаками аутоиммунной анемии или тромбоцитопении. Наиболее предпочтительным доступом является лапароскопический.
Помимо лечебного эффекта, заключающегося в возможности уменьшить зависимость пациента от переливаний крови, удаление селезёнки может носить и диагностический характер, так как проведённое гистологические исследование позволит лечащему врачу получить больше информации о течении заболевания.
Трансплантация костного мозга, как уже говорилось ранее, на данный момент является единственным радикальным методом лечения миелодиспластического синдрома. Однако возможности его применения значительно ограничены, во-первых, пожилым возрастом большинства заболевших и наличием у них сопутствующих заболеваний, и, во-вторых, отсутствием в большинстве случаев подходящего донора. Благоприятными прогностическими факторами для выполнения трансплантации являются возраст моложе 60 лет, отсутствие бластных клеток в костном мозге, отсутствие неблагоприятных хромосомных изменений. Лучшие результаты продемонстрированы у пациентов из группы низкого риска. Оптимальным сроком выполнения трансплантации принято считать выполнение её до трансформации миелодиспластического синдрома в острый миелобластный лейкоз.
В силу возможного развития токсичности как побочного эффекта проводимого лечения пациентам должны быть назначены определённые препараты с профилактической целью:
- Противорвотные — с целью предупреждения тошноты и рвоты,
- Аллопуринол — с целью профилактики повышения мочевой кислоты в крови, если пациенту проводится терапия цитостатическими препаратами,
- Антибиотики — при развитии фебрильной нейтропении с целью купирования инфекционных осложнений. Также антибиотики назначаются в комбинации с противогрибковыми средствами при терапии антитимцитарным глобулином,
- Антиагрегантная терапия — применяется при терапии леналидомидом с целью профилактики тромбоза глубоких вен,
- Антигистаминные средства — применяются перед переливанием компонентов крови.
Наконец, в течение всего периода лечения и во время ремиссии необходимо избегать инсоляции, отказаться от посещения саун и бань, не проходить физиотерапевтические процедуры и, при работе на вредном производстве, желательно сменить условия труда. В данном случае к вредным условиям труда относятся тяжёлое физическое и значительное нервно-психическое напряжение, воздействие токсических агентов, вибрации, работа с движущимися механизмами. Указанные меры являются профилактикой не только прогрессирования заболевания, но и развития рецидива.
Переносчик
В качестве переносчика сифилиса выступает заболевший пациент и жидкости его тела. Возможно заражение половым путем, через кровь либо посредством применения предметов личной гигиены. Обычно причиной заболевания становятся беспорядочные сексуальные контакты. Чем раньше будет диагностирована патология, тем быстрее и проще становится лечение. Чтобы пройти тест, можно просто сдать натощак кровь. Если не требуются никакие другие анализы, кроме ЭДС, то нужно лишь не употреблять пищевые продукты в течение восьми часов. За день до проведения анализа соблюдать специальную диету не требуется. Обычно кровь берется из вены, однако возможно и из пальца, поскольку не нужно большое ее количество. Что это — ЭДС (анализ крови)? Рассмотрим подробнее.

Если обнаружены антитела
При обнаружении антител можно судить о проникновении инфекции в организм человека в определенной степени. Принимающий участие в тесте кардиолипин является таким веществом, которое извлекается из бычьего сердца. Особый кардиолипиновый раствор соединяется с небольшим количеством крови в стеклянных лунках. Полученный раствор оценивается через полчаса на количество получившегося осадка.
Необходимо помнить о возможных погрешностях. Положительный результат не всегда говорит о том, что пациент болен. Хотя тест является достаточно эффективным, он в любом случае нуждается в подтверждении другими анализами, поэтому кровь нужно сдать несколько раз. Особенно это относится к беременным женщинам. Кроме определения диагноза, данный тест дает возможность выявления стадии заболевания от первой до четвертой. Лечение назначается на основе полученных сведений.
Не все знают, что это — анализ крови на ЭДС.
Причины развития
Причины развития миелодиспластического синдрома на данный момент не известны. Лишь в 10-15% случаев миелодиспластический синдром развивается у людей, получавших ранее химиотерапию или лучевую терапию по поводу иного заболевания. В остальных случаях предрасполагающими факторами могут быть курение, контакт с определёнными химическими соединениями (бензин, инсектициды, пестициды, ряд органических веществ). Также одной из возможных причин может быть инфицирование парвовирусом В19, так как для него характерно размножение в предшественниках эритроцитов.
Воздействие повреждающих факторов на стволовые клетки костного мозга, являющиеся предшественниками клеток крови, приводит к образованию в них мутаций, которые будут воспроизводиться по мере деления клеток. Дальнейшее накопление мутаций является причиной трансформации миелодиспластического синдрома в острый лейкоз.
Расшифровка анализа на сифилис и показатели нормы

При процедуре ЭДС затруднительно говорить об определенной норме или ее нарушениях. Результат в этом случае либо отрицательный, либо положительный. Но помимо этого существуют еще и титры, которые показывают, в каком количестве присутствуют антитела в крови. Каждый конкретный результат расшифровывать должен специалист. Имеется большое количество различных тонкостей, в связи с чем не нужно делать преждевременные выводы и пытаться самостоятельно расшифровать анализ или найти ответ на вопрос, что это такое — анализ крови на ЭДС — с помощью интернета.
Прогноз
В силу развития цитопенических синдромов, особенно при снижении количества тромбоцитов, само по себе заболевание может быть жизнеугрожающим, но главная опасность миелодиспластического синдрома — перерождение его в острый лейкоз. Для оценки общей продолжительности жизни и риска трансформации миелодиспластического синрома в лейкоз используются две шкалы — International Prognostic Scoring System (IPSS) и шкала ВОЗ. В обеих шкалах используется балльная система, оценивающая кариотип, наличие цитопении (в шкале IPSS) или выраженной анемии (в шкале ВОЗ), а также количество бластов в костном мозге (шкала IPSS) или изначальный вариант миелодиспластического синдрома (шкала ВОЗ). Согласно сумме баллов и оценивается прогноз, а также планируется терапия и динамическое наблюдение.
Миелодиспластический синдром объединяет в себе несколько заболеваний, различных по степени тяжести и по их течению; кроме того, в рамках одного заболевания возможны различные проявления его с различной степенью тяжести. К сожалению, миелодиспластический синдром на данный момент является практически неизлечимым заболеванием, но своевременное обращение к врачу, грамотно подобранная терапия и тщательное динамическое наблюдение способны предотвратить злокачественное перерождение и контролировать его течение, сохраняя пациенту долгую жизнь с минимальным нарушением её качества.
Запись на консультацию круглосуточно
+7+7+78
Список литературы:
- Миелодиспластический синдром. Клинические рекомендации Ассоциации Онкологов России, 2021.
- Миелодиспластический синдром у взрослых. Клинические рекомендации Национального гематологического общества, 2014.
- Усс А.Л. Миелодиспластический синдром: классификация, прогноз, лечение. Проблемы здоровья и экологии. С.57-62.
- Косанова А.К. и соавт. Рефрактерные анемии и цитопении как диагностические критерии при миелодиспластических синдромах. Вестник КазНМУ, 2015, № 1. С. 131-133.
- Кохно А.В. и соавт. Миелодиспластический синдром. Клиническая геронтология. 2009. № 3. С. 33-46.
- Зельцер А.Н. Миелодиспластический синдром: трудности и успехи диагностики. Журнал фундаментальной медицины и биологии. 2021. № 1. С. 27-37.
- Myelodysplastic Syndromes. NCCN Guideline version 2.2020.
Классовая принадлежность клеток lgM или lgG
Указывается классовая принадлежность клеток lgM или lgG: при попадании в организм трепонемы иммунная система начинает бурно реагировать на проникновение инородных клеток. Сначала формируются такие антитела, как lgM. Обнаружить их можно уже через неделю после того, как человек заразился. lgG же появляются в организме приблизительно через месяц и способны сохраняться в нем на протяжении длительного периода, даже если болезнь была успешно вылечена. Присутствие данного класса может служить указанием того, что в организме была выработана устойчивая реакция иммунитета к бледной трепонеме.
При отрицательном результате и указанных при этом титрах со словом lgG рядом с ними можно судить о вторичном характере сифилиса. То есть в крови имеются антитела к бледной трепонеме, однако это антитела памяти, способные долго циркулировать в организме уже после выздоровления пациента. Подобный анализ в некоторых случаях может быть положительным, хотя на самом деле он ложноположительный. Для точного определения требуется учет всех предыдущих результатов исследований и наблюдение за уменьшением титра. Все последующие анализы при этом могут продолжать давать положительный результат.

Расшифровку анализа крови на ЭДС должен проводить высококвалифицированный специалист.
Лабораторное выявление возбудителя сифилиса
Бледная трепонема (возбудитель сифилиса) относится к грамотрицательным бактериям вида спирохет. В 95% случаев инфицирование происходит при незащищенной интимной близости. Контагиозность (заразность) проявляется при концентрации бактерий в секреторных жидкостях инфицированного человека (сперме, влагалищных выделениях) и микроскопических повреждениях слизистых у партнера.
Бактерия попадает в межклеточные соединения эндотелия, клетки и ткани, размножается в лимфатических узлах. Высокая вирулентность бледной трепонемы обеспечивает быстрое распространение инфекции по организму с кровотоком и лимфотоком.

Бледная трепонема не обнаруживается под световым микроскопом и не растет на питательных средах, что исключает из лабораторной практики обычный микроскопический анализ и бактериологический посев (бакпосев). Обнаружить бактерию можно только в сыворотке крови, посредством серологических анализов.
RPR в списке диагностических методов определения бледной трепонемы
Серологическое исследование крови базируется на иммунных реакциях организма: взаимодействии проникнувших в кровь антигенов (бактерий или вирусов) и иммуноглобулинов Ig – специфических белков плазмы крови, отвечающих за дифференциацию и уничтожение антигенов.
Справка! Иммуноглобулинами называют антитела к чужеродным болезнетворным микроорганизмам, а серологические реакции – реакциями антиген-антитело.
Для диагностики сифилиса применяются трепонемные и нетрепонемные тесты. Трепонемное тестирование – сложные и дорогостоящие методы с использованием настоящих антигенов бледной трепонемы. Их проведение необходимо для подтверждения диагноза при ложноположительных результатах.
В перечень входят реакции:
- иммунофлуоресценции (РИФ);
- иммобилизации бледных трепонем (РИБТ);
- пассивной гемагглютинации (РПГА).
Аналогичными являются иммуноферментный анализ (ИФА) и иммунохемилюминесценция (ИХЛ). В нетрепонемных тестах для реакции антиген-антитело используют дешевые неспецифические антигены и не разделяют иммуноглобулины по титрам, а определяют их суммарное количество. К нетрепонемным исследованиям относится РПР, методом которого проводят экспресс-диагностику сифилиса.
Как определить степень поражения?
Он может давать как положительный, так и отрицательный результат. Поражение тем серьезнее, чем большее количество плюсов имеется в показателях.
- слабоположительная реакция — + и ++ (если плюс один, то результат является сомнительным);
- положительная — +++;
- резко положительная — ++++.
По результатам анализа указываются титры антител. При проведении исследования для контроля терапии титры позволяют определить, выздоравливает ли пациент. Как правило, больной после лечения находится под наблюдением специалистов на протяжении года. За этот период он несколько раз проходит тестирование. Об эффективности терапии также свидетельствует снижение титров за год в четыре и более раз. При отсутствии иммуноглобулинов IgM в крови можно говорить об отсутствии возобновления инфекции. Присутствие же IgG возможно в течение длительного времени после лечения, а порой даже всю жизнь.
Оценка эффекта проведённого лечения
Значительное многообразие клинических проявлений различных заболеваний, объединённых в понятие «миелодиспластический синдром», затрудняет выработку общей шкалы, согласно которой возможно проводить оценку эффективности лечения. На данный момент применяется классификация IWG (International Working Group), которая включает следующие варианты:
- Полная ремиссия — в костном мозге выявляется не более 5% или 30×10 9 /л бластных клеток, в периферической крови уровень гемоглобина составляет более 110 г/л, число нейтрофилов 1,0×10 9 /л и более, бластные клетки не определяются,
- Частичная ремиссия — в костном мозге количество бластных клеток составляет более 5%, но снизилось на 50% и более от исходного значения, показатели периферической крови аналогичны критериям полной ремиссии,
- Костно-мозговая ремиссия — в костном мозге количество бластных клеток составляет более 5%, но снизилось на 50% и более от исходного значения,
- Стабилизация — отсутствие признаков частичной ремиссии и признаков прогрессирования заболевания в течение 8 недель,
- Цитогенетическая ремиссия — выделяют полную ремиссию, обязательным условием для которой является исчезновение исходных аномалий кариотипа и отсутствие вновь появившихся. Уменьшение количества клеток с хромосомными нарушениями на 50% и более расценивается как частичная цитогенетическая ремиссия.
Отдельно выделяют состояние, именуемое гематологическим улучшением. Для его установления необходимо, чтобы следующие критерии были выполнены и сохранялись не менее 8 недель:
- Эритроидный ответ. Исходно уровень гемоглобина составлял менее 110 г\л; при наличии ответа гемоглобин повышается на 15 единиц и более, снижается необходимость в переливания эритроцитарной массы.
- Нейтрофильный ответ. Исходное количество нейтрофилов составляет менее 1,0×10 9 /л. Наблюдается увеличение числа нейтрофилов более, чем на 100% от исходных значений, а абсолютное их число составляет более 0,5×10 9 /л.
- Тромбоцитарный ответ. Исходное количество тромбоцитов составляет менее 100×10 9 /л. Абсолютное число тромбоцитов должно увеличиться до 30×10 9 /л и более или же в случае, если исходный уровень тромбоцитов составлял менее 20, увеличиться до 20×10 9 /л и минимум вдвое.
Прогрессирование заболевания также устанавливается согласно определённым критериям:
- снижение количества гранулоцитов или тромбоцитов минимум на 50% от максимального значения за всё время течения заболевания,
- снижение уровня гемоглобина на 20 г\л и более,
- увеличение бластных клеток на 50% и более,
- появление зависимости от переливания клеток,
- усугубление цитопении при стабильных показателях бластных клеток.
Трансформация в острый миелоидный лейкоз констатируется при обнаружении в пунктате костного мозга или периферической крови более 20 % бластных клеток.
Положительный результат анализа крови ЭДС
Что это? Нужно помнить о том, что у этого метода есть определенные недостатки. Исследование назначается для того, чтобы подтвердить подозрения, однако на достоверный результат рассчитывать можно далеко не во всех случаях.
Реакция Вассермана способна иметь положительные показатели не только при сифилисе, но и при малярии, волчанке, туберкулезе. К сожалению, более эффективный и точный метод все еще отсутствует. Зачастую такой анализ проводится одновременно с остальными для более полной картины. У беременных женщин результат может оказаться положительным даже при отсутствии каких-либо патологий. Он способен стать ложным также во время менструации. Сколько делается анализ крови на ЭДС, лучше узнать заранее.
Перепроверить тест
При получении положительного результата необходимо перепроверить его несколько раз. Пациент имеет право сдавать другие тесты и требовать подтверждения, поскольку ЭДС не является надежным на 100 %. Если же появляются язвы, шанкры, при этом они не болят и не кровоточат, можно судить о том, что произошло заражение. Нужно сразу же обратиться к специалисту. Пациент должен узнать все подробности терапии, действие и состав назначенных препаратов.

При беременности возможно профилактическое лечение, и от него не нужно отказываться. Если женщина до беременности лечилась от сифилиса (либо на ранних ее сроках), врач может назначить профилактический медикаментозный курс. Также пациент имеет право требовать абсолютной анонимности. О диагнозах и терапии врач распространяться не может.
Не нужно откладывать лечение, поскольку на начальных этапах оно происходит быстрее. Необходимо отказаться от жирных и тяжелых продуктов, алкоголя и всего, что может осложнить процесс выздоровления.
Мы рассмотрели ЭДС — анализ крови. Что это, теперь понятно.
Диагностика
При сборе анамнеза врач обращает внимание на время появления первых жалоб, их динамику, сопутствующие заболевания и особенно — проводимую по их поводу терапию, наличие профессиональных вредностей. При осмотре могут обращать на себя внимание следующие проявления различных синдромов:
- Бледность кожных покровов и слизистых,
- Наличие признаков геморрагического синдрома (множественные синячки, гематомы, кровоизлияния в слизистые оболочки),
- Отёки,
- Увеличение селезёнки и лимфатических узлов;
- Нарушения в работе центральной нервной системы, сердечно-сосудистой, лёгочной, мочевыделительной, эндокринной и костно-суставной систем, органов желудочно-кишечного тракта.
Следующим этапом диагностического поиска выступают лабораторные исследования.
Основным анализом, позволяющим выявить цитопению, является общий анализ крови. Её основными признаками являются следующие:
- Снижение гемоглобина ниже 110 г\л,
- Снижение абсолютного числа нейтрофилов ниже 1,8×10 9 \л,
- Снижение тромбоцитов ниже 100×10 9 \л.
Может наблюдаться как изолированное снижение одного из показателей, так и их сочетание. Важно отметить, что снижение показателей должно быть длительным, стойким (в течение минимум 6 месяцев) и не иметь иных причин.
Всем пациентам, у которых заподозрен миелодиспластический синдром, показано выполнение пункции и трепанобиопсии костного мозга с последующим гистологическим и, при необходимости, иммуногистохимическим исследованиями.
Так как жалобы, возникающие при миелодиспластическом синдроме, носят неспецифический характер и могут быть проявлениями других заболеваний, разработаны критерии, на основании которых и ставится диагноз. Выделяют необходимые, решающие и дополнительные критерии.
К необходимым критериям относятся стабильная цитопения, обусловленная поражением минимум одного кроветворного ростка в костном мозге, в течение минимум 4 месяцев; выявление при цитогенетическом исследовании пунктата костного мозга характерных изменений кариотипа.
Решающие критерии включают в себя:
- дисплазию ≥10% от всех клеток одного из кроветворных ростков, выявленную при морфологическом исследовании костного мозга;
- кольцевые сидеробласты в количестве 15% и более или же 5% и более при условии выявления мутации SF3B1;
- 5–19% бластных клеток в костном мозге или 2–19% бластных клеток в периферической крови;
- типичные аномалии кариотипа (—7, 5q— и др.), выявленные при стандартном цитогенетическом исследовании или методом FISH.
Дополнительные критерии учитываются в случае наличия необходимых и отсутствии решающих критериев. К ним относятся атипичный иммунофенотип клеток костного мозга, несущий признаки, характерные для миелодиспластического синдрома, и характерные изменения в гистологической картине костного мозга.
Следует отметить, что диагноз может быть выставлен и при менее значимой цитопении (например, гемоглобин 115 г/л, количество тромбоцитов >100×10 9 /л), если при цитогенетическом исследовании костного мозга выявлены достоверные изменения кариотипа.
С целью исключения иных заболеваний и индивидуализации лечебной тактики также показано выполнение следующих анализов:
- Общий анализ мочи — для диагностики сопутствующей патологии, а также для оценки развития токсичности со стороны почек на фоне проводимой терапии;
- Биохимический анализ крови — с целью выявления наличия признаков разрушения клеток крови, сопутствующей патологии, а также оценки побочных эффектов со стороны проводимой терапии;
- Исследование сывороточных показателей метаболизма железа — для оценки его исходного уровня и изменений последнего в процессе лечения;
- Определение уровня витамина В12 и фолиевой кислоты — для оценки содержания витаминов группы В и назначения соответствующей терапии при их дефиците;
- Исследование уровня эритропоэтина крови — важно для пациентов с анемическим синдромом, которым планируется в рамках проводимой терапии переливание эритроцитарной массы;
- Исследование крови методом проточной цитофлуориметрии для выявления клона клеток пароксизмальной ночной гемоглобинурии — применяется в случае, если у пациента количество бластных клеток в костном мозге составляет менее 5% и выявлены признаки внутрисосудистого гемолиза (разрушения клеток крови). Так как у 18–25% больных миелодиспластическим синдромом данные клетки определяются, это обуславливает необходимость коррекции тактики лечения;
- Коагулограмма — для определения состояния свёртывающей системы крови;
- Определение уровня иммуноглобулинов — в случае развития инфекционных осложнений;
- Определение количества меди, свинца и цинка в периферической крови. Показано при выявлении клеток-сидеробластов;
- Исследование маркеров воспаления соединительной ткани (антистрептолизин—О, ревматоидный фактор) — с целью исключения аутоиммунного заболевания как причины цитопении;
- Анализ на уровень гормонов щитовидной железы — для исключения гипотиреоза;
- Исследование периферической крови и/или пунктата костного мозга на парвовирус B19, так как он является одной из причин развития миелодиспластического синдрома и требует назначения специальной противовирусной терапии. Проводится при диагностированной анемии и угнетении костномозгового ростка-предшественника эритроцитов на 10% и более.
Наконец, больным может быть назначен ряд инструментальных обследований, направленных на выявление сопутствующих заболеваний и на исключение других причин цитопении:
- УЗИ брюшной полости и забрюшинного пространства, щитовидной железы, органов малого таза для женщин и предстательной железы для мужчин;
- МРТ головного мозга,
- КТ органов грудной клетки,
- ЭГДС.

Следует особо подчеркнуть, что выявленные нарушения должны быть стойкими и выявляться в рамках двух-трёх обследований, выполненных в течение 6-12 месяцев.
Таким образом, можно заключить, что при заподозренном миелодиспластическом синдроме необходимо тщательное и полное обследование с целью исключения всех возможных иных заболеваний, способных стать источником симптоматики, в первую очередь цитопении.