Кавернозный туберкулез — отдельная клиническая форма туберкулеза, которая отличается формированием в области туберкулезного поражения полости, отделенной от рядом находящейся ткани легкого трехслойной стенкой. Эта полость называется туберкулезной каверной.
- Эпидемиология
- Патогенез
- Симптомы
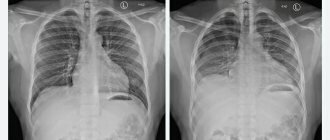
- Рентгенологическая картина при кавернозном и фиброзно-кавернозном туберкулезе легких
Если течение туберкулеза легких относительно благоприятное, свежие очаги и инфильтрация рассасываются со временем. Но в легочной ткани может оставаться полость распада, которая отграничивается и становится каверной. Последнее время такое течение заболевания стало более частым по причине специфической химиотерапии.
После формирования каверны туберкулез уже не проявляется характерными для него симптомами. Туберкулезный процесс сохраняется с новыми проявлениями. Особенность его заключается в ограниченном и обратимом характере морфологических изменений (тонкостенной полости без выраженных очаговых, инфильтративных, фиброзных изменений в лежащей рядом легочной ткани).
Каверна — постоянный источник инфекции для организма, который может обернуться усугублением патологического процесса. Вероятная трансформация клинической формы в фиброзно-кавернозный туберкулез легких. Предотвратить его можно, своевременно назначив и проведя комплекс терапевтических действий. При фиброзно-кавернозной форме туберкулеза существует одна или даже несколько каверн, у которых хорошо сформирован фиброзный слой в стенках, выражены полиморфные и фиброзные очаговые изменения в легочной ткани.
Фиброзно-кавернозный туберкулез имеет волнообразное течение и прогрессирует. Терапевтическое действие на процесс болезни ограничено по причине тяжелого специфического поражения ткани легкого и грубого фиброза. Эта клиническая форма болезни может протекать в одном из трех вариантов:
- ограниченный и относительно стабильный;
- прогрессирующий:
- осложненный.
Диссеминированный туберкулез легких
Диссеминированный туберкулез легких — характеризуется наличием множественных, обычно в обоих легких, очагов диссеминации гематогенного, лимфогенного или смешанного генеза различной давности и с разным соотношением экссудативного и продуктивного воспаления, острым, подострым или хроническим течением. Среди других клинических форм диссеминированный туберкулез легких составляет 20-25%.
Патогенез диссеминированного туберкулеза
При диссеминированном туберкулезе легких МБТ проникают в легкие гематогенным, лимфогенным, лимфогематогенным и редко лимфобронхогенным путем. При гематогенной диссеминации очаги локализуются на протяжении обоих легких, преимущественно симметрично на верхушках, в кортикальном отделе легких. При лимфатическом пути поражения МБТ распространяются ретроградно из лимфатических узлов средостения (лимфатическими сосудами). Возникает, как правило, односторонний диссеминированный туберкулез легких. Очаги располагаются преимущественно в прикорневых участках и верхних отделах легких на фоне значительного лимфангита.
Насущными условиями развития гематогенно-диссеминированного туберкулеза являются:
1) туберкулезная бактериемия (понятие ввел Бенда в 1884 году), которая является обязательным;
2) наличие местной гиперсенсибилизации к туберкулезной инфекции в органах, где задерживаются МБТ;
3) резкое снижение сопротивляемости, обусловлено различными причинами: переохлаждение, гиперинсоляция, нарушения обмена веществ и деятельности нервной системы, неспецифические заболевания.
Проникновение МБТ в кровь происходит различными путями:
- при первичном попадании значительного количества вирулентных МБТ в кровеносное русло;
- через стенку сосудов в результате ее повышенной проницаемости в зоне поражения, специфического воспаления сосудов или прорыва казеозного очага непосредственно в сосуд. Такие изменения имеют место при локальных первичных формах туберкулеза, обострении после первичной очагов в легких или других органах (почки, кости, мочеполовая система и т.п.). Обострение старого очага может происходить у лиц как пожилого, так и молодого возраста;
- чаще всего МБТ попадают в кровь из пораженных лимфатических узлов.
В случаях указанных в пунктах 1и 2 имеет место временная (по определению П. И. Беневоленского) транзиторная бактериемия. Но наличие только бактериемии редко вызывает развитие гематогенно-диссеминированного туберкулеза, даже при специфическом поражении сосудов. Это объясняется тем, что человек имеет врожденную резистентность к туберкулезной инфекции и приобретенный иммунитет. Микобактерии туберкулеза обезвреживаются в крови с помощью таких защитных механизмов как фагоцитоз, внутри- и внеклеточное разрушение МБТ и вывода их с мочой.
Таким образом, гематогенно-диссеминированный туберкулез возникает при взаимодействии специфических и неспецифических факторов, способствующих возникновению бактериемии, повышению реактивности тканей, снижению сопротивляемости организма и специфического иммунитета.
Различают острый, подострый и хронический дисемипированный туберкулез легких. Острый гематогенно-диссеминированный туберкулез называется милиарным и выделяется в отдельную клиническую форму туберкулеза.
Патоморфология диссеминированного туберкулеза
Возникновению туберкулезных бугорков предшествует измененное состояние сосудистой системы. А. И. Абрикосов, В. Г. Шгефко, А. И. Струков в таких случаях отмечали разбухания и дезорганизацию коллагена, фибриноидный некроз стенки сосудов, образование эндотромбофлебитов и очагов кровоизлияний. Вокруг последних и формируются туберкулезные очаги за счет одновременного поступления из крови и осадки МБТ.
При гематогенно-диссеминированном туберкулезе экссудативно-некротическая фаза воспаления переходит в производительную, что способствует развитию ингерстициального склероза, обуславливающего постепенное формирование фиброзной ткани и эмфиземы. Фиброз и эмфизема является основой деформации бронхов и развития бронхоэктазов. Кроме того, у таких больных вследствие специфического поражения сосудов в дальнейшем наступает их сужение, потом облитерация. Такие изменения ведут к изменениям всей системы малого круга кровообращения.
Подострый диссеминированный туберкулез может возникать гематогенным, лимфогенным, лимфогематогенным, бронхогенным (очень редко) путем.
Для подострого диссеминированного туберкулеза легких характерно поражение внутридолькового вен и междольковых ветвей легочной артерии, поэтому такие очаги крупные, мягкие и сливаются друг с другом. Имея тенденцию к склерозу, очаги уплотняются, превращаются в рубцы, в результате чего образуется сетчатый фиброз.
В случае прогрессирования подострого диссеминированного туберкулеза поражаются альвеолы и бронхи, в результате чего образуются пневмонические фокусы типа инфильтратов. В дальнейшем, при условии неблагоприятного течения туберкулезного процесса, инфильтраты распадаются и образуются каверны. Такие каверны отличаются от каверн при других формах туберкулеза тем, что не имеют фиброзной стенки, поэтому они тонкостенные, так называемые «штампованные». Вследствие эластичности и отсутствия фиброзной капсулы они могут самостоятельно спадаться и даже рубцеваться. Особенно высок процент заживления каверн наблюдается после антимикобактериальной терапии. Каверны могут возникать в одной или в обеих легких на симметричных участках.
Симптомы подострого диссеминированного туберкулеза
Подострый диссеминированный туберкулез развивается медленно и масс разнообразный начало и течение. Иногда отмечается острое начало с выраженными симптомами интоксикации: повышение температуры тела до 38-39 ° С, потливость, слабость, снижение аппетита и массы тела. Чаще у больных наблюдается постепенное начало заболевания. Жалобы усиливаются в течение недель или даже месяцев. У некоторых больных эта форма туберкулеза протекает под маской гриппа, очаговой пневмонии или бронхита с затяжным течением.
Также встречаются внелегочные проявления подострого диссеминированного туберкулеза — поражение гортани, голосовых связок. Первыми признаками болезни является боль в горле при глотании, охриплость голоса. Туберкулезный процесс может локализоваться в почках, костях, суставах, особенно в плевре — экссудативный плеврит. У больных отмечается выраженный бронхо-пульмонально-плевральный синдром — кашель, выделение мокроты, иногда кровохарканье, одышка. Перкуторно определяется притупление легочного звука в верхних отделах легких и тимпанит в нижних участках вследствие эмфиземы.
Аускультативно отмечается ослабленное дыхание в нижних отделах, а в верхних — дыхание с жестким оттенком и рассеянные сухие хрипы. При прогрессировании процесса, когда возникают инфильтраты и формируются каверны, выслушиваются влажные хрипы.
Диагностика диссеминированного подострого туберкулеза
При гематогенно-диссеминированном подостром туберкулезе рентгенологически отмечается:
- Симметричные очаги, преимущественно в верхних отделах, одинаковые по форме и интенсивности (малая и средняя), размерами от 5-6 до 10-15 мм с неровными и размытыми контурами (симптом «хлопьев снега»);
- Инфильтративные фокусы вследствие вовлечения в процесс альвеол и бронхов;
- Наличие многочисленных или отдельных «штампованных» каверн (симптом «очков»);
- Часто поражается плевра;
- Наличие сетчатого фиброза.
При лимфогенно-диссеминированном подостром туберкулезе преобладал односторонняя, прикорневая локализация очагов, а также поражение лимфатических сосудов. В крови увеличивается количество лейкоцитов до 12-14 х 10ч / л, палочкоядерные нейтрофилы, моноцитов, СОЭ. Одновременно уменьшается количество лимфоцитов. Туберкулиновая реакция может быть как положительная, так и отрицательная.
Прогноз
Благоприятный — полное рассасывание очагов и заживления каверны. Относительно благоприятный — частичное рассасывание очагов с образованием кальцинатов, развитие сетчатого склероза, эмфиземы, переход в хронический диссеминированный туберкулез легких. Неблагоприятный — переход в фиброзно-кавернозный туберкулез легких, казеозную пневмонию.
Лимфолейкоз (лимфаденопатия)
Основой болезни является гиперплазия и лимфатическая метаплазия кроветворных органов (лимфатических узлов, селезенки, печени, костного мозга). При этом заболевании внутригрудные лимфатические узлы увеличены и имеющиеся симптомы интоксикации, напоминает туберкулез внутригрудных лимфатических узлов. Однако эта болезнь редко развивается у детей.
В начальном периоде хронический лимфолейкоз имеет бессимптомное течение. Случайно обнаруживают увеличение многих групп периферических лимфатических узлов. В дальнейшем развиваются явления интоксикации (повышение температуры тела, потливость, слабость, снижение аппетита). Периферические лимфатические узлы тестообразной консистенции, не сросшиеся между собой и кожей, безболезненны. Одновременно увеличиваются внутригрудные лимфатические узлы. Они однородны, с четкими полициклическими контурами, образуют крупные конгломераты.
Диагностические критерии лимфолейкоза:
- чаще развивается у мужчин в возрасте 40 лет и старше;
- клинические проявления разнообразны, что обусловлено стадийностью течения и наличием различных клинико-гематологических вариантов болезни;
- в большинстве случаев лимфолейкоз начинается медленно, имеет длительный латентный ход;
- постепенно развивается второй период болезни, который характеризуется генерализованным увеличением лимфатических узлов, селезенки, печени;
- симптомы интоксикации (повышение температуры, потливость, слабость, анорексия) нарастают постепенно с одновременным увеличением периферических лимфатических узлов;
- появляется кожный зуд (обусловлена разрушением лейкоцитов и наполнением организма продуктами нуклеиновых соединений);
- отмечается бледность кожных покровов и видимых слизистых оболочек вследствие анемии;
- периферические лимфатические узлы увеличиваются в различных участках тела, имеют значительные размеры (с грецкий орех или куриное яйцо), эластично-тестоватой консистенции, безболезненны, подвижны, не спаяны между собой и с кожей;
- важный признак — увеличение, плотность печени, селезенки;
- в крови обнаруживается значительный лейкоцитоз (от 30×109 / л до 250×107л лейкоцитов), лимфоцитоз (до 95%), с появлением юных и патологических форм (лимфобласты), тромбоцитопения, растущая анемия (следствие угнетение эритропоэза и скрытого гемолиза);
- рентгенологически — увеличение тени лимфатических узлов в корнях лёгкого и средостения, которая имеет четкие контуры; для лимфолейкоза характерно поражение всех групп внутренне грудных лимфатических узлов, которые достигают больших размеров и формируют крупные симметричные конгломераты с четкими контурами
- основной метод диагностики (особенно при алейкемической форме лимфолейкоза, когда отсутствуют характерные изменения в крови) — пункция костного мозга, которая выявляет наличие его лимфоидной метаплазии.
Хронический диссеминированный туберкулез легких
Возникает чаще всего вследствие острого или подострого диссеминированного туберкулеза легких. Характерным признаком является наличие очагов различной интенсивности и размеров среди фиброзно измененной легочной ткани. Если очаги локализуются в верхних отделах легких, то это ограниченная форма, а если поражаются все отделы легких, то это распространенная форма.
Симптомы
Хронический диссеминированный туберкулез легких имеет волнообразное течение, при котором симптомы в период ремиссии частично угасают, а при обострении процесса — усиливаются. Эта форма туберкулеза сопровождается мало выраженными признаками интоксикации. Часто больные чувствуют себя удовлетворительно. При тщательном расспросе жалуются на общую слабость, одышку при физической нагрузке.
Выделение МБТ возникает при распаде легочной ткани и образовании каверны. Когда происходит прогрессирование процесса с образованием деструктивных изменений в легких, нарастают симптомы интоксикации, может возникать кровохарканье. Одновременно появляются признаки хронического легочного сердца — одышка, диффузный цианоз.
Вследствие развития фиброза у больных хроническим диссеминированным туберкулезом легких в верхних отделах нередко образуются бронхоэктазы, поэтому перкуторно определяется укорочение легочного звука. В нижних отделах развивается эмфизема, поэтому здесь определяется тимпанит. В легких, чаще в паравертебральной области, выслушиваются сухие, реже — влажные хрипы.
Изменения в анализе крови характеризуются:
- незначительным лейкоцитозом,
- сдвигом лейкоцитарной формулы влево,
- моноцитозом,
- повышением СОЭ.
При стабилизации процесса анализ крови может быть не измененным.
Рентгенологическими признаками хронического диссеминированного туберкулеза легких являются:
— Асимметрично размещенные полиморфные очаги (разных размеров и плотности) — симптом «звездного неба». Большие плотные очаги отмечаются в верхних долях легких;
— Наличие «штампованных каверн»;
— Фиброзные изменения в легких (симптом «плакучей ивы»);
— Бронхоэктазы, эмфизема, эмфизематозные были.
Последствия. Благоприятные — уплотнения и петрификация очагов. Относительно благоприятные — развитие фиброзных изменений, эмфиземы, бронхоэктазов. Неблагоприятные — переход в фиброзно-кавернозный туберкулез легких или казеозную пневмонию.
Дифференциальная диагностика диссеминированного туберкулеза проводится с:
- двусторонней очаговой пневмонией,
- бронхиолитом,
- карциноматозом легких,
- пневмокониозами (силикозом и т.п.),
- саркоидозом,
- застойными явлениями в легких,
- коллагенозаным муковисцидозом.
Эпидемиология
Среди больных кавернозным и фиброзно-кавернозным туберкулезом легких — большинство взрослых. У детей с туберкулезом внутригрудных лимфатических узлов и первичным туберкулезным комплексом (оба варианта являются первичными формами туберкулеза) каверны образуются в редких случаях.
Фиброзно-кавернозную и кавернозную форму заболевания находят у трех процентов впервые диагностированных больных, причем процент кавернозного составляет 0,4% и менее. Среди больных, которых наблюдают в диспансерах по поводу активного туберкулёза, кавернозную форму выявляют, по статистике, у 1%, а фиброзно-кавернозная форма обнаруживается у 8-10% наблюдаемых лиц.
Фиброзно-кавернозный туберкулёз и его осложнения — основная причина летальных исходов среди пациентов с диагнозом «туберкулез легких». Среди пациентов, которые умерли от туберкулеза, рассматриваемая форма была обнаружена у 80%.
Пневмония
Пневмония — двусторонняя очаговая пневмония проявляется рентгенологическим синдромом легочной диссеминации. Ее возбудителями являются стафилококки, стрептококки, пневмококки вирусы, пневмоцисты, легионеллы. Поэтому и клинические симптомы не всегда одинаковы. Классическая бактериальная пневмония начинается остро с симптомами ангины, фарингита, ларингита, ознобом, высокой температурой тела. Четко выраженный бронхолегочной синдром: кашель сухой, затем влажный, при аускультации — много сухих и влажных хрипов одышка. При такой же распространенности процесса у больных туберкулезом общее состояниелегче, аускультативные изменения мизерные, нет симптомов катара верхних дыхательных путей В гемограмме при пневмонии отмечают высокий лейкоцитоз (часто более 15 х 10ч / л) и: значительным сдвигом формулы влево, увеличенной СОЭ.
На рентгенограмме очаги небольшой интенсивности с нечеткими контурами, размеры тени преимущественно в нижних отделах легких, верхушки не поражены. В случаях абсцедирования — полости с горизонтальным уровнем жидкости, формируются чаще и средних или нижних отделах легких.
Нужно выполнить бактериологическое исследование мокроты для выделения возможного возбудителя и определить его чувствительность к антибиотикам. Одновременно проводят поиски МБТ. Адекватная антибиотикотерапия дает быстрый клинико-ренттенологический эффект. Диагностические критерии неспецифической пневмонии:
- резко выраженные симптомы интоксикации, общее состояние более тяжелое;
- над местом поражения выслушиваются многочисленные влажные и сухие хрипы;
- анализ крови — значительное повышение лейкоцитов, сдвиг нейтрофилов влево, резкое увеличение СОЭ;
- как правило, неспецифические очаги есть в одном легком, в нижних отделах и в прикорневой области, а верхушки остаются неизмененными;
- нет полости распада, отсутствуют очаги обсеменения;
- в анализе мокроты форуме МБТ;
- неспецифические изменения воспаления рассасываются полностью через 2-3 недели от начала лечения неспецифическими антибиотиками широкого спектра действия.
Симптомы
Кавернозный туберкулез легких чаще всего развивается по причине неуспешной терапии других форм туберкулеза. Больные могут жаловаться на кашель с отделением слизистой мокроты в небольшом количестве. Иногда может быть снижение аппетита, повышенная утомляемость, изменчивость настроения. Данные жалобы могут быть вызваны большими дозами или длительным приемом лекарств. При впервые выявленном кавернозом туберкулезе жалоб нет в большинстве случаев.
При перкуссии груди над областью каверны выявляют укороченный перкурторный звук, который объясняется уплотнением плевры и ткани легкого вокруг каверны. Пациента просят покашлять и глубоко вдохнуть, после чего над пораженным участков выслушивают единичные влажные и сухие хрипы. У большинства больных каверны «немые», это значит, что их нельзя обнаружить физикальными методами исследования.
При фибронзо-кавернозом туберкулезе появляются такие симптомы:
- кашель с мокротой
- проявления интоксикации
- кашель продуктивный
- примеси крови в мокроте (иногда)
- одышка
- смещение органов средостения в сторону поражения
- деформированная грудная клетка
- выраженная и разнообразная стетоакустическая симптоматика
От фазы туберкулезного процесса меняется выраженность симптомов. Как уже было отмечено выше, течение болезни волнообразное. Во время обострения жалоб пациента много. Состояние становится удовлетворительным при кратковременных ремиссиях. Если адекватно лечить эту форму туберкулеза легких, в большинстве случаев поражения отграничивается, состояние стабилизируется. В результате долгих курсов терапии уменьшается перикавитарное воспаление, частично санируется грануляционный слой, рассасываются туберкулезные очаги. Такая динамика типична для ограниченного фиброзно-кавернозного туберкулеза.
Бронхиолит
Это распространенное поражение очень мелких бронхов и бронхиол, что вызывает развитие выраженной обструкции и, как следствие, дыхательной недостаточности. Чаще заболевание возникает в весенне-зимний период во время гриппа или ОРВИ.
Диагностические критерии бронхиолита:
- развитию бронхиолита предшествует неспецифическое заболевание или грипп;
- температура через 4-5 дней при бронхиолите снижается до нормальных цифр;
- у больных выслушиваются множественные мелкопузырчатые и сухие хрипы;
- на рентгенограмме видны мелкие очаги, участки инфильтративных теней (слиты между собой очаги), которые размещаются в прикорневых и нижних участках легких;
- изменения физикального и рентгенологического обследования быстро нормализуются.
Карциноматоз
Это злокачественные опухоли молочной, щитовидной желез, костей, половых органов, надпочечников, а также легких могут метастазировать в легкие с формированием рентгенологического синдрома легочной диссеминации. По при туберкулезе, на начальных этапах больных беспокоит сухой кашель, слабость, снижение аппетита, повышенная температура тела. В дальнейшем состояние пациента ухудшается: увеличивается одышка, сухой кашель становится надрывным, возможна боль в груди. Над легкими могут прослушиваться мелкопузырчатые или сухие хрипы, жесткое дыхание.
Гемограмма при туберкулезе и карциноматозе подобная, однако анемия, значительно увеличенная СОЭ более свойственны карциноматозу. Проба Манту при карциноматозе чаще отрицательная. Проводят бронхоскопию, хотя ее положительные результаты и клетки опухоли в содержании бронхов чаще находят, если метастазирования обусловлено раком легких.
При карциноматозе на рентгенограмме в обоих легких обнаруживают очаги, которые могут быть различной величины, но чаще мономорфные и четко очерченные, чем при туберкулезе. Преимущественно их количество и размеры увеличиваются в апикокаудальном направлении. Для установления диагноза имеют значение сведения о перенесенной в прошлом операцию, поиски опухоли в других органах.
Диагностические критерии карциноматоза:
- данные анамнеза об операции или другое лечение по поводу опухоли;
- выявление опухоли в другом органе;
- малосимптомное начало (возможен сухой кашель, слабость, иногда — повышенная температура);
- состояние больного неуклонно ухудшается — появляются и постоянно прогрессируют одышка, боль в грудной клетке, сухой кашель. Иногда определяется незначительное повышение температуры тела;
- рентгенологически: при карциноматозе на рентгенограмме в обоих легких обнаруживают очаги, которые могут быть различной величины, но чаще мономорфные;
- очага четко очерчены и локализуются преимущественно в нижних отделах легких, ближе к корням;
- легочный рисунок на фоне очагов не прослеживается;
- гемограмме при туберкулезе и карциноматозе подобная, однако анемия и значительное увеличение СОЭ более характерны для карциноматоза.
Неспецифические аденопатии
Они развиваются иногда при вирусных инфекциях, кори, коклюше. У таких детей есть проявления соответствующего инфекционного заболевания, воспаления ЛОР-органов, проявления аллергии. На рентгенограмме, кроме гомогенных теней увеличенных лимфатических узлов, видно диффузное усиление легочного рисунка, преимущественно в нижних отделах легочных полей, обусловленное интерстициальним отеком. Реакция на туберкулин выражена слабо. При бронхоскопии обнаруживают диффузный неспецифический эндобронхит (при туберкулезе возможно специфическое поражение бронха, лимфобронхиальный свищ). Под влиянием адекватного лечения, десенсибилизирующей терапии наблюдается быстрое обратное развитие процесса.
Диагностические критерии неспецифических аденопатий:
- у детей с неспецифическими аденопатиями в анамнезе отмечают частые ОРВИ, заболевания носоглотки;
- характерны острое начало, выраженные симптомы интоксикации, лихорадка, кашель со значительным количеством мокроты;
- рентгенологически наблюдается двустороннее поражение — умеренное увеличение бронхо-пульмональных лимфатических узлов, которые имеют четкие контуры, структура их однородная. В остром периоде отмечают усиление легочного рисунка, преимущественно в нижних отделах легких, где также может быть обнаружена пневмоническая инфильтрация;
- в результате неспецифической терапии наблюдается быстрое обратное развитие процесса.
Пневмокониоз
Диагноз устанавливают, если пациент работал в условиях высокой запыленности (в шахте, каменном карьере и т.д.). Процесс развивается постепенно без симптомов интоксикации, характерных для туберкулеза, но с признаками бронхита. Над легкими выслушивается ослабленное дыхание, обусловленное эмфиземой, сухие хрипы как проявление бронхита.
На рентгенограмме видно двусторонние симметричные очаговые тени преимущественно в средне-латеральных отделах. Очаги четко контурированные на фоне фиброзной деформации легочного рисунка. Иногда лимфатические узлы в корне заизвествленные, больше по периферии, что создает картину «яичной скорлупы». Часто отмечается несоответствие между большими изменениями на рентгенограмме и относительное малыми клиническими проявлениями.
Силикоз
Это профессиональное заболевание, возникающее вследствие поражения легких пылью очень мелкими частицами минеральных пород. Чаще всего с пневмокониозов именно где нему присоединяется туберкулез.
Диагностические критерии силикоза:
- профессиональный анамнез;
- в клинической картине преобладают симптомы поражения бронхов и легких (кашель с мокротой, боль в груди, нарастающая одышка);
- рентгенологически — пневмосклероз, эмфизема, главным образом базальных отделов;
- наличие очагов (силикотические узелки), размером 3-5 мм с четко очерченными кон турами, количество их увеличивается вниз;
- корни легких расширены, значительно уплотнены;
- во II-III стадиях появляются многочисленные рассеянные очаги, местами сливаются в крупные конгломераты, буллезная эмфизема, уплотнения межчастичных и костальный плевры
- антимикобактериальная терапия не имеет положительного результата.
Диагностические критерии силикоза и силикотуберкулезе
| Силикоз | Силикотуберкулез |
| Жалобы | |
| Кашель, одышка, боль в грудной клетке | Дополнительно — симптомы интоксикации |
| Результаты объективного обследования | |
| Признаки бронхита, эмфиземы (сухие хрипы, над нижними отделами легких — коробочный перкуторный звук) | Кроме этого, локальные влажные хрипы, при наличии инфильтратов — притупление перкуторного звука над верхними отделами легких |
| Лабораторные данные | |
| Нормальная гемограмме, МБТ- | Возможен лейкоцитоз, сдвиг формулы влево, лимфопения, увеличенная СОЭ, МБТ + |
| Изменения на рентгенограмме | |
| Деформация легочного рисунка, узелковые тени в середньолатеральних отделах, корни «обрубленные» | На этом фоне появление новых полиморфных очагов, инфильтратов или полостей распада, особенно в верхних отделах легких |
Лимфосаркома (ретикулосаркома)
Это гиперпластическая опухоль, происходящая из ретикулярных клеток лимфатических узлов и характеризующаяся агрессивным, инфильтративным ростом.
Первичная лимфосаркома может возникать в любом возрасте, в том числе и у детей. Развивается общая слабость, похудание при нормальной температуре тела. Состояние пациента быстро ухудшается. В гемограмме обнаруживают лимфопению, анемию, увеличенную СОЭ, порой лейкоцитоз. Возможно увеличение определенных групп периферических лимфатических узлов. На начальных стадиях они болезненны, различной плотности, не беспокоят больного. При прогрессировании процесса лимфатические узлы образуют конгломераты, становятся деревянистые-твердыми, инфильтрующегося окружающие ткани, иногда прорастают в кожу, образуя язвы. Частым симптомом является спленомегалия. Туберкулиновые пробы отрицательны, что бывает чрезвычайно редко при первичных формах туберкулеза.
На рентгенограмме видно значительно увеличены внутригрудные лимфатические узлы с одной или двух сторон, с резкими контурами, размер которых быстро увеличивается. На поздних стадиях отмечается изнурительный сухой кашель, одышка, боль в груди. Может развиться синдром сдавления верхней полой вены (одышка, цианоз, расширение подкожных вен грудной клетки, отек шеи, лица). Таких симптомов при туберкулезе не бывает. Процесс часто осложняется плевритом.
Для подтверждения диагноза выполняют биопсию увеличенного периферического лимфатического узла, трансбронхиальную пункцию, цитологическое исследование плеврального экссудата.
Диагностические критерии лимфосаркомы (ретикулосаркомы):
- лимфосаркоматозные элементы прорастают в капсулу лимфатических узлов, проникают в соседние ткани и органы, тем самым вызывая явления компрессии. Поэтому у больных часто отмечаются одышка, приступы сухого кашля, сильная боль в груди, цианоз, отек лица и шеи;
- быстро развивается кахексия;
- температура тела длительное время остается нормальной;
- увеличены периферические лимфатические узлы плотные, безболезненные, образуются крупные конгломераты (отмечается их быстрый рост);
- в анализе крови обнаруживается гипохромная анемия, незначительный лейкоцитоз со сдвигом паличкоядерных нейтрофилов, лимфопения, резко повышенная СОЭ;
- для лимфосаркомы и ретикулосаркомы характерна отрицательная туберкулиновая реакция;
- рентгенологически определяется значительное двустороннее увеличение всех групп внутригрудных лимфатических узлов (аденопатия), которые имеют выраженную четкую бугристость контуров, отсутствие вокруг них перифокального воспаления;
- при цитологическом исследовании пунктата периферических лимфатических узлов оказывается большое количество лимфоидных элементов (до 98%) с большими ядрами;
- рост опухоли быстрый.
Саркоидоз (болезнь Бенье — Бека — Шаумана)
Саркоидоз II стадии, как и дисеминированный туберкулез, чаще начинается бессимптомно или малосимптомно с сухого кашля, небольшой одышки, боли в груди. Аускультативные изменения, даже при значительной распространенности процесса, мизерные. Возможно одновременное поражение глаз, слюнных желез, кожи, сердца и других органов, увеличение отдельных групп периферических лимфатических узлов.
Туберкулиновые пробы преимущественно негативные или слабопозитивные. В гемограмме — лейкопения, лимфопения, возможно незначительное увеличение СОЭ. На рентгенограмме видно множественные очаги, увеличенные лимфатические узлы, обычно бронхолегочной группы, что бывает при диссеминированном туберкулезе. В отличие от туберкулеза, полости распада не образуются.
Диагностические критерии II стадии саркоидоза:
- наличие синдрома Лефгрена (температура 38-39 ° С, боль в суставах);
- локализация очагов преимущественно в нижних и средних отделах легких;
- очага однотипные, количество их уменьшается в направлении от корней легких;
- рентгенологические изменения при легочной форме саркоидоза без видимого увеличения внутригрудных лимфатических узлов характеризуются наличием очаговых теней и интерстициальных уплотнений в легких, чаще в средних отделах; при увеличении лимфатических узлов отмечается однородная тень, резко отграничена от окружающей ткани;
- при саркоидозе часто наблюдается гиперкальциемия, повышенная активность ангиотензинпревращающего фермента. При наличии соответствующего антигена выполняют тест Квейма;
- при бронхоскопическом исследовании находят нежную сосудистую сеточку на слизистой оболочке бронхов, саркоидные бляшки, признаки атрофического бронхита;
- использование антимикобактериальних препаратов для лечения неэффективно, позитивныеизменения наступают от назначения кортикостероидов.
Лимфогранулематоз (болезнь Ходжкина)
Это заболевание, протекающее с опухолевидным разрастанием лимфатических узлов. Чаще возникает у мужчин в возрасте от 20 до 40 лет, хотя могут болеть и дети. Часто отмечается поражение селезенки печени, костного мозга, придает этому заболеванию системный характер.
Начало заболевания безсимптомное или постепенное с общей слабостью, потливостью, периодически субфебрильной температурой тела, очень напоминает туберкулезную интоксикацию. Редко начало острое с ознобом, высокой температурой тела, болями в пояснице. Иногда такие больные жалуются на боль в груди, конечностях, кашель похудения. Типичным признаком лимфогранулематоза является увеличение периферических лимфатических узлов, чаще всего — шейных. Сначала увеличиваются надключичные, иногда паховые, подмышечные или другие группы лимфатических узлов. Узлы безболезненны при пальпации, не сросшиеся между собой и окружающими тканями, эластичные.
Характерными, хотя непостоянными, признаками этого заболевания являются волноподобный тип лихорадки, зуд кожи, спленомегалия. Классическими изменениями гемограммы является нормохромная анемия, лейкоцитоз, лимфопения, эозинофилия и моноцитоз, на поздних стадиях — лейкопения, увеличенная СОЭ. Туберкулиновые пробы преимущественно негативные.
На рентгенограмме обнаруживают увеличенные лимфатические узлы преимущественно передне-верхнего средостения, симметрично с обеих сторон, что создает картину «фабричного трубы». Реже поражения асимметричное. Тени увеличенных лимфатических узлов гомогенные, с четкими контурами.
Иногда, как и при туберкулезе, развиваются ателектаз, плеврит. Диагноз подтверждают результаты гистологического исследования биопсийного материала пораженного периферического лимфатического узла, в котором обнаруживают клетки Березовского — Штернберга.
Симптомы, характерные для туберкулеза внутригрудных лимфоузлов и лимфогранулематоза:
- острое или постепенное начало,
- потеря массы тела,
- слабость,
- быстрая утомляемость,
- повышение температуры тела,
- кашель сухой или с выделением слизисто-гнойной мокроты,
- потливость,
- увеличение лимфатических узлов на рентгенограмме.
Диагностические критерии лимфогранулематоза:
• характерна триада клинических симптомов: волнообразный тип гектической лихорадки, профузное потоотделение, кожный зуд. У больных также появляется боль в груди, конечностях и суставах, землисто-желтоватый цвет кожи; увеличивается селезенка;
• увеличение периферических лимфатических узлов (чаще шейных); в 90-95% случаев одновременно поражаются внутригрудные и периферические лимфатические узлы (чаще шейные и надключичные). В отличие от туберкулеза они могут достигать значительных размеров, эластичные, подвижные, безболезненные, не подвержены гнойного расплавления, очень плотные, не спаяны с кожей («картофель в мешках», по выражению А. А. Киселя);
• может возникать сдавление верхней полой вены, проявляется тяжелой одышкой, цианозом, одутловатость лица, набуханием вен шеи;
• часто протекает с отрицательной туберкулиновой реакцией за счет иммунологической недостаточности (даже если заболевание предшествовала положительная чувствительность к туберкулину);
• в анализе крови — анемия, лейкоцитоз с нейтрофилезом, прогрессирующая лимфопения, гиперэозинофилия. Для туберкулеза не характерны изменения со стороны эритроцитов, наблюдается лимфоцитоз;
• при лимфогранулематозе чаще поражаются паратрахеальные и трахеобронхиальные лимфатические узлы переднего и среднего средостения, симметрично с обеих сторон (симптом «фабричного трубы»). Рентгенологически они имеют вид однородного конгломерата, имеет четкие, крупные волнистые контуры. Отсутствует перифокальной воспаление вокруг узлов;
• основной метод диагностики — пункция или биопсия лимфатического узла. При цитологическом исследовании биоптата в увеличенных периферических лимфатических узлах обнаруживают полиморфизм клеток: лимфоциты, нейтрофилы, плазмоциты, базофилы, эозинофилы, гигантские многоядерные клетки Березовского-Штернберга (они верифицируют диагноз).
Застойные явления в легких
Застойные явления в легких развиваются при недостаточности левого желудочка, что бывает при декомпенсированных митральных пороках сердца, гипертонической, ишемической болезнях сердца, постинфарктном кардиосклерозе и т. д. Застой крови: в малом круге кровообращения может быть причиной формирования в легких двусторонних очаговых теней, подобно теням при диссеминированном туберкулезе.
Диагностические затруднения возникают в случае постепенного, хронического развития этого процесса, особенно если у пациента есть еще и послетуберкулезные изменения в легких. Но, в отличие от диссеминированного туберкулеза, при застойных явлениях в легких нет явлений интоксикации, преобладает прогрессирующая одышка, сухой, иногда (при застойном бронхите влажный) кашель. Из анамнеза можно узнать о лечении больного в прошлом по поводу ревматизма, сердечной патологии. Следует обращать внимание на изменение конфигурации сердца шумы, нарушения ритма, патологические изменения на ЭКГ. Если присоединяют признаки недостаточности правого желудочка, обнаруживают отеки, увеличенную печень.
На рентгенограмме, кроме изменений конфигурации и размеров сердца, видны симметрично размещенные очаговые тени (от милиарных к Крупноочаговый), преимущественно в нижних и прикорневых участках легких. Корни расширены, «застойные». Возможно скопление транссудата в плевральной полости, напоминающее диссеминированный туберкулез легких, осложнении плевритом.
Клинический эффект и исчезновение очаговых теней наступает после лечения мочегонными препаратами, вазодилататорами, сердечными гликозидами.
Диагностические критерии застойных явлений в легких:
- данные анамнеза о перенесенном ревматизме, других заболеваниях сердца;
- прогрессирующая одышка, кашель при нормальной температуре тела;
- изменения размеров и конфигурации сердца, нарушения ритма, сердечные шумы, иногда — отеки, увеличение печени;
- на рентгенограмме: очаги преимущественно в нижних и прикорневых участках, расширенные корни;
- клинический и рентгенологический эффект под влиянием мочегонных препаратов, сердечных гликозидов и др.
Следует учесть, что туберкулез легких может развиться у лиц с сердечной патологией, поэтому в каждом случае требуется детальное обследование, многократные поиски МБТ.
Какие изменения в легких происходят
Обширность и степень изменений, в первую очередь, зависят от общего состояния здоровья пациента и способности его иммунной системы дать «адекватный отпор» наступающим микобактериям Коха (возбудители туберкулеза). В легких появляются очаги уплотнения ткани, которые могут быть частично или полностью кальцинированы. Все это происходит на фоне довольно выраженных и довольно специфических фиброзных изменений в пораженных сегментах.
Коллагенозы
Под этим названием объединены ряд заболеваний, характеризующихся диффузным поражением соединительной ткани и сосудов (ревматизм, ревматоидный артрит, системная красная волчанка, узелковый периартериит, системная склеродермия, дерматомиозит). При этих заболеваниях возникают изменения в легких, которые иногда ошибочно принимают за диссеминированный туберкулез.
Собственно колагенозные поражения в легких при различных нозологических формах неодинаковы и могут проявляться очагами, инфильтратами, четко очерченными узлами, тонкостенными пустотами, полосатыми тенями, усилением и деформацией легочного рисунка, плевральными изменениями. Можно обнаружить также двустороннюю диссеминацию и плевральный выпот, что характерно для диссеминированного туберкулеза легких, от которого нужно их дифференцировать.
Сходство проявляется и в общих клинических симптомах (лихорадка, снижение массы тела, боль в груди, кашель с мокротой, иногда кровохарканье, одышка, цианоз, хрипы в легких) и в рентгенологической картине в легких. К ним относятся: очаговые изменения, полостные образования, плеврит.
Диагностические критерии коллагенозов:
- коллагенозам свойственно формирование васкулитов (сопровождающиеся кровохарканьем, одышкой) и периваскулярного склероза рентгенологически проявляется усилением легочного рисунка и очаговоподобными тенями, которые напоминают диссеминированный туберкулез легких;
- для коллагенозов характерно одновременное поражение многих органов: кожи, суставов, почек, легких, лимфатических узлов, плевры, сердца и других;
- коллагенозы имеют ряд особенностей, которые присущи отдельным видам коллагенозов;
- характерные аллергические и аутоиммунные реакции в виде кожных высыпаний, артритов, артралгий;
- в крови обнаруживают высокое содержание фибриногена, Р- и у-глобулинов, значительное повышение СОЭ;
- часто может возникать астматический компонент заболевания, быстро проходит;
- рентгенологические проявления этих заболеваний характеризуются двусторонним симметричным поражением; однако локализация диссеминированного туберкулеза — преимущественно в верхних и средних отделах легких, а колагенозные изменения — в нижних и прикорневых;
- вовлечение в процесс плевры (плеврит) свойственно обоих заболеваний, но при туберкулезе оно чаще одностороннее, при коллагенозах — двустороннее и плеврит имеет склонность к быстрому исчезновению (ревматизм, ревматоидный артрит, системная красная волчанка, узелковый периартериит);
- формирование полостей распада при туберкулезе сопровождается бактериовыделением, при коллагенозах возможно возникновение тонкостенных полостей, но МБТ не находят.
- Для дифференциальной диагностики этой группы заболеваний следует использовать бронхоскопию, проводить биопсию кожи, мышц.
Свежее колагенозное поражение легких, в отличие от туберкулеза, быстро проходит на фоне кортикостероидной терапии, оставляя после себя фиброзные и буллезно-дистрофические изменения. Лечение туберкулеза длительное, обратное развитие медленное.
В процессе обследования больных колагенозом с синдромом легочной диссеминации нужно учитывать возможность присоединения туберкулеза под влиянием массивной кортикостероидов, поэтому нужно детальное клинико-рентгенологическое обследование больного, туберкулинодиагностика, многократные поиски МБТ.
Диагностика в условиях АЦМД-Медокс
В первую очередь, при подозрении на очаговый туберкулез необходимо выполнить качественный рентген легких. В зависимости от стадии и распространенности процесса картина может сильно варьировать, но «общие черты» сохраняются: в основном поражаются верхушки легких, в них визуализируются очаги овальной или округлой формы, размерами до 1-1,5 см, очаги могут сливаться друг с другом, образуя частично кальцифицированные конгломераты неправильной формы.
Для более точной и глубокой диагностики или в качестве дополнительной диагностики широко применяется спиральная компьютерная томография – СКТ. На сканах тела пациента можно четко идентифицировать очаги как отдельно, так и слитые в группу, можно определить их структуру, оценить степень кальцификации, фиброзных изменений, экссудативных изменений и прочее, определить степень инфильтрации прилегающих отделов легочной паренхимы, вовлечение плевры в процесс, распространение его от корня легкого, также можно четко увидеть состояние невидимых ни глазу, ни классическому рентгену лимфоузлов средостения, легких, глубоких подмышечных групп и сделать вывод о поражении лимфоузлов туберкулезной палочкой.
Муковисцидоз (экриноз, кистозный фиброз поджелудочной железы — синдром Фанкони)
Это наследственное заболевание, характеризующееся системным поражением желез (поджелудочной железы, кишечника, дыхательных путей, а также потовых, слезных, слюнных) вследствие закупорки их выводных протоков вязким секретом. Характерным признаком муковисцидоза является повышение вязкости секрета желез, еще образующие слизь.
Диагностические критерии муковисцидоза:
- наличие в анамнезе больных с поражением легких повторных бронхитов с тяжелым течением, трудно поддающихся лечению, а также пневмоний (чаще двусторонних) с развитием полисегменгарних ателектазов с длительным течением;
- типичной жалобой есть невыносимый кашель с вязкой мокротой, в связи с чем кашель может заканчиваться рвотой;
- у значительной части больных (до 80%) возникают жалобы, обусловленные поражением пищеварительной системы: чередование поносов и запоров, урчание в животе, плохая переносимости жиров, боль в правом подреберье вследствие сопутствующего холецистита;
- для больных муковисцидозом характерен хронический насморк;
- в легких выслушиваются разнокалиберные влажные и сухие хрипы как следствие обструкции бронхов слизью и инфекционного процесса. В верхних отделах легких может быть ослабленное дыхание вследствие эмфиземы;
- рентгенологические изменения должны диффузный характер, но чаще поражается верхняя доля правого легкого. Легочный рисунок усилен и деформирован, с грубыми сетчато-линейными структурами. В ряде случаев наблюдаются дольчатые, субсегментарных или сегментарные ателектазы. При наличии эмфиземы выявляется повышение прозрачности легочных полей, преимущественно в верхних отделах. Часто появляется пневмоническая инфильтрация;
- бронхологическое исследование выявляет типичные изменения: «обрывы» бронхов, фрагментованоеих заполнение, неровность контуров. Более чем у трети больных диагностируются бронхоэктазы, которые локализуются преимущественно в нижних отделах легких;
- чрезвычайно важное значение в диагностике и дифференциальной диагностике муковисцидоза имеет исследование электролитов пота (потовая проба) по методу Гибсона Кука. Содержание хлоридов более 60 ммоль / л и натрия — 70 ммоль / л считается абсолютным доказательством наличия заболевания.