Из этой статьи Вы узнаете:
- что такое острый и хронический синусит,
- как распознать симптомы синусита,
- причины заболевания,
- как лечить синусит у взрослых.
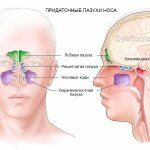
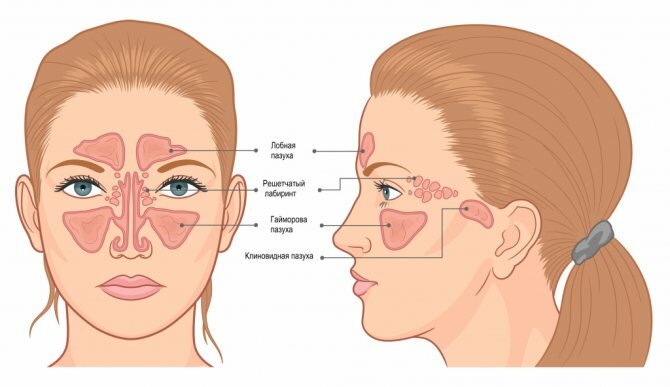
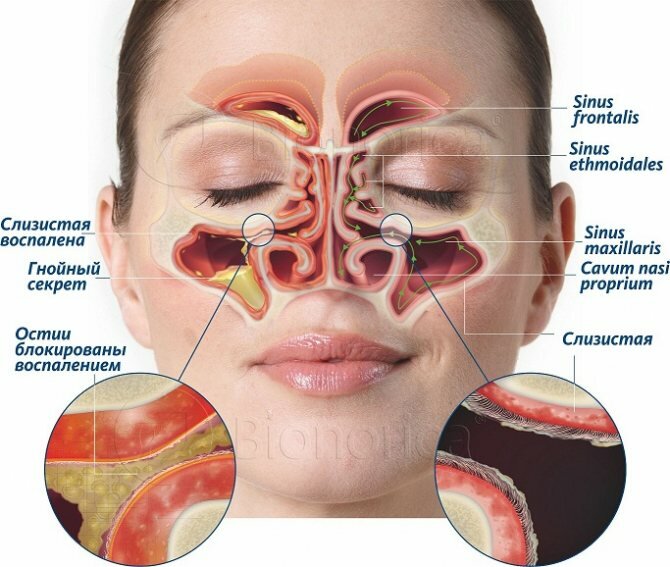
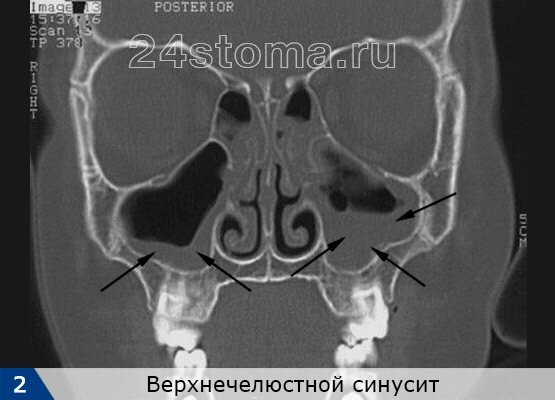
Синусит (от лат. sinusitis) – это воспаление слизистой оболочки, которая выстилает изнутри придаточные пазухи носа. Воспаление может локализоваться только в одной из пазух, либо сразу в нескольких. Чаще всего воспалению подвержены верхнечелюстные синусы (гайморовы пазухи), которые расположены в проекции верхушек корней 5-6-7 зубов с каждой стороны верхней челюсти. Такое заболевание принято называть терминами – верхнечелюстной синусит или гайморит (рис.2).
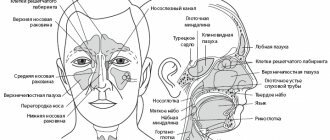
Синусит (помимо верхнечелюстных пазух) может также локализоваться в лобных пазухах, клиновидных пазухах, а также в ячейках решетчатой кости. Для его обозначения в этих случаях используются термины – фронтит, сфеноидит и этмоидит, соответственно. Однако, чаще всего пациентам приходится сталкиваться именно с верхнечелюстным синуситом, что связано прежде всего с некоторыми анатомическими особенностями верхнечелюстных пазух.
Схема придаточных пазух носа –
В этой статье мы прежде всего рассмотрим верхнечелюстной синусит – симптомы и лечение у взрослых, расскажем о современных методах диагностики и терапии (компьютерной томографии, эндоскопической эндоназальной гаймороскопии, а также о современных радикальных методах лечения, например, эндоскопической гайморотомии и других).
Что представляют из себя верхнечелюстные пазухи –
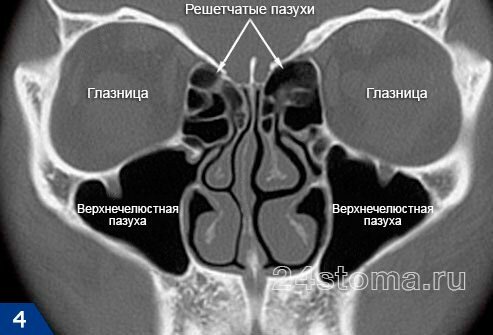
Таких пазух две (по одной с каждой стороны верхней челюсти). Средний размер верхнечелюстных пазух у взрослого: от 2,5 до 3,5 см – в ширину, от 3,6 до 4,5 см – в высоту, от 3,8 до 4,5 см – в глубину. Заполнены пазухи воздухом, а внутренняя их поверхность выстлана слизистой оболочкой. На рис.3 вы можете увидеть, что верхняя костная стенка пазухи является одновременно нижней стенкой глазницы, а дно каждой пазухи – отделено от верхушек корней 5-6-7 зубов лишь тонким слоем костной ткани (в среднем от 1 до 3 мм).
Важно, что верхнечелюстные пазухи имеют сообщение с носовыми ходами (при помощи специальных соустий, т.е. отверстий). Благодаря этим отверстиям происходит постоянное физиологическое очищение пазухи от слизи и слущенных эпителиальных клеток. Тем не менее, именно наличие таких соустий и близость пазухи к верхушкам корней зубов верхней челюсти – и определяет основные причины развития верхнечелюстных синуситов у взрослых и детей.
Причины верхнечелюстного синусита –
Основные причины развития верхнечелюстного синусита можно разделить на 3 группы (в порядке убывания):
- острые и хронические воспалительные заболевания носа,
- очаги воспаления у корней верхних зубов,
- переломы верхней челюсти и скуловой кости.
Чаще всего развитие верхнечелюстного синусита происходит на фоне насморка при острых инфекционных заболеваниях (например, при ОРВИ и гриппе), а также на фоне хронического ринита. На эти причины приходится порядка 62% всех случаев заболевания. При этом, чаще всего воспаление возникает при наличии предрасполагающих факторов, например, искривленной носовой перегородки, при нарушения проходимости носовых ходов, либо на фоне аллергического ринита или полипозных разрастаний в носовых ходах. Не менее важную роль играет проходимость соустий, соединяющих верхнечелюстные пазухи с полостью носа, через которые происходит процесс физиологического очищения пазух.
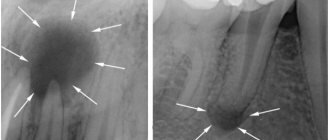
Вторая большая группа причин – это причины одонтогенного происхождения (т.е. связанные с зубами). Примерно в 32% случаев развитие верхнечелюсного синусита связано с воспалительными очагами у верхушек корней 5-6-7 зубов верхней челюсти. Дело в том, что дно верхнечелюстных пазух находится всего в 1-3 мм от верхушек корней этих зубов, и поэтому при возникновении очага воспаления у верхушки корня – воспаление может затронуть и слизистую оболочку пазух (рис.5).
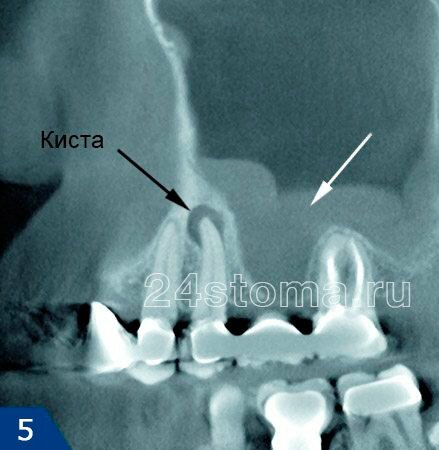
Одонтогенный верхнечелюстной синусит может также развиться – 1) при ошибках при пломбировании корневых каналов, когда пломбировочный материал выводится за верхушку корня, 2) в результате проталкивания инфицированной пульпы за верхушку корня при лечении пульпита и периодонтита, 3) при возникновении перфорации верхнечелюстной пазухи, допущенной во время удаления боковых зубов верхней челюсти, 4) как осложнение при имплантации зубов в боковых отделах верхней челюсти.
Важно: у большой группы пациентов могут одновременно быть и риногенная, и одонтогенная причины развития синусита. Например, в области верхушек корней 5-6-7 верхних зубов у пациента могут быть очаги хронического воспаления, которые сами по себе не вызывали воспаления слизистой оболочки верхнечелюстных пазух. Но в случае развития ОРВИ происходит развитие не только острого насморка (затрудняющего отхождения слизистого секрета из верхнечелюстных пазух), но и активизация воспалительных очагов в области верхушек корней зубов. Сочетание этих факторов во много раз повышает риск развития синусита у пациента.
Острый синусит –
Как мы уже сказали выше – острый синусит может быть риногенного или одонтогенного характера. В первом случае он будет развиваться на фоне ОРВИ и гриппа, хронических заболеваний носа, аллергического ринита. И в этом случае развитие воспаление пазухи происходит на фоне насморка, заложенности носа, развития отека слизистой оболочки носовых ходов. Дело в том, что отек слизистой оболочки приводит к сужению или полному закрытию отверстий между верхнечелюстными пазухами и полостью носа, что приводит к нарушению оттока из пазухи слизистого секрета и образующегося при воспалении серозного экссудата.

Если развитие синусита связано с зубами – очень часто пациенты жалуются на боль в одном из боковых зубов верхней челюсти, которая предшествовала возникновению синусита. У одних пациентов боль может быть острой и пульсирующей, у других – появляться только при накусывании на причинный зуб. Некоторые пациенты могут испытывать только небольшой дискомфорт в одном из зубов, но в ряде случаев зубная боль может вообще отсутствовать (и в этом случае причинный зуб можно выявить только благодаря рентгеновскому обследованию). У таких пациентов синусит развивается не на фоне насморка и заложенности носа, и выделения из носа появляются только в последствии.
На первом этапе развития синусита – помимо насморка и заложенности носа при риногенном синусите, либо болевых ощущений в одном из зубов при одонтогенном синусите – больного обычно сначала беспокоит только недомогание. В начальный период воспаление имеет серозный характер и образование гноя в пазухе еще не происходит. Слизистые выделения из носа в этот период еще имеют прозрачный цвет, без неприятного запаха. В общем, каких-либо активных жалоб на начальном этапе пациент не предъявляет, но все меняется – когда серозный синусит постепенно переходит в гнойный.
Симптомы при переходе серозного синусита в гнойный:
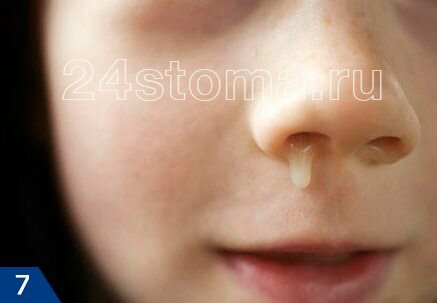
- Из носового хода со стороны воспаленной верхнечелюстной пазухи может выделяться гнойный экссудат, отхождение которого может усиливаться при наклоне головы вперед (рис.7). Утром на подушке часто можно заметить следы вытекшего из носа гноя. Но если отток гнойного экссудата из пазухи в полость носа – полностью нарушен, то такой симптом может отсутствовать.

- Может появиться чувство тяжести в соответствующей половине лица, что характерно, если воспалена только одна верхнечелюстная пазуха.
- При надавливании на кожные покровы в проекции передней стенки пазухи может чувствоваться боль. Кроме того болезненность или дискомфорт могут ощущаться при постукивании по зубам, расположенным в проекции воспаленной пазухи (обычно это 5-6-7 зубы верхней челюсти).
- Из общих симптомов – вялость, ослабление обоняния, озноб, потеря аппетита, а также слабость.
- Температура тела может повыситься до 37,5 – 39,0 градусов (иногда и выше).
- Нарастающие боли, которые сначала локализованы в проекции воспаленной пазухи, но потом могут распространяться в лобную, височную, затылочную области, в область зубов верхней челюсти.
- При выраженном гайморите может также наблюдаться припухлость мягких тканей лица за счет их отека, покраснение, а также развитие гнойного гнойного периостита со стороны полости рта.
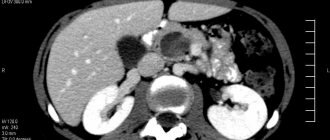
Компьютерная томография и рентгенография –
Окончательный диагноз ставится, исходя из симптомов верхнечелюстного синусита и данных компьютерной томографии или рентгенографии. Оптимальнее делать компьютерную томографию (КТ), т.к. такие снимки позволят не только рассмотреть пазухи в разных проекциях, но и одновременно проинспектировать все зубы верхней челюсти – на предмет наличия воспалительных очагов и некачественно запломбированных корневых каналов. Последнее очень важно для установление причины синусита и выбора правильной тактики лечения (24stoma.ru).
В конце статьи мы приведем конкретный клинический случай, когда пациентке ошибочно был поставлен диагноз верхнечелюстного синусита риногенного происхождения. В результате ее несколько лет мучили проколами, промываниями, антибиотиками, в то время как у нее был классический одонтогенный синусит (причиной которого стал очаг воспаления у верхушки корня одного из зубов верхней челюсти). Поэтому очень важно провести полноценную диагностику и установить правильную причину развития заболевания
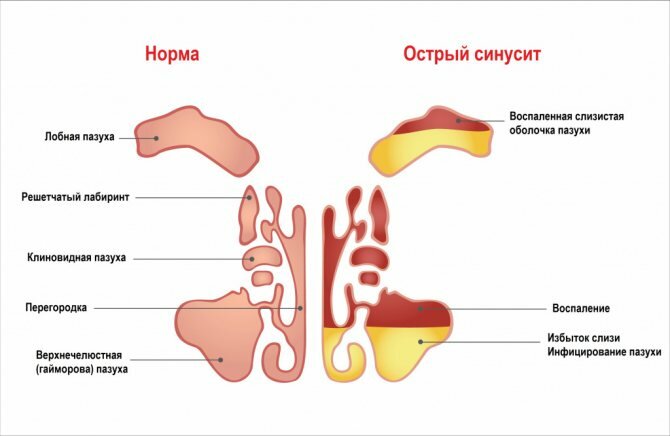
КТ придаточных пазух (в норме и при патологии) –
Важная особенность КТ заключается в том, что она позволяет визуализировать не только заполнение пазухи гноем. Например, при хроническом верхнечелюстном синусите в пазухе может вообще не быть гноя, а процесс развивается по типу катарального воспаления (гиперпластического утолщения слизистой оболочки пазухи). В этом случае КТ позволяет нам рассмотреть – на каких участках слизистой оболочки в пазухе происходят изменения. Например, если мы видим изменения в области дна пазухи, то сразу предполагаем, что воспаление связано с зубами.
Если слизистая утолщена прежде всего в области соустья с носовыми ходами, то прежде всего предполагаем, что воспаление имеет риногенный характер (т.е. инфекция распространилась со стороны полости носа). Что касается традиционной рентгенографии, то она намного менее информативна и только позволяет по степени затемнения пазухи судить о наличии в ней воспаления, а также увидеть уровень гноя в пазухе.
Острый гнойный синусит на рентгенограмме –
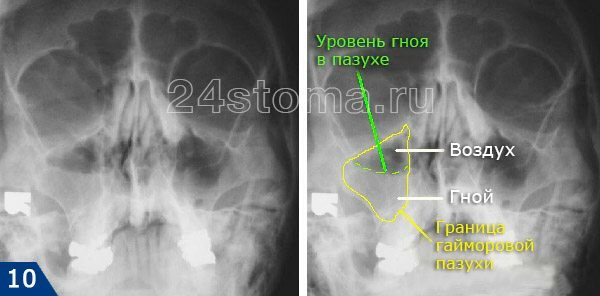
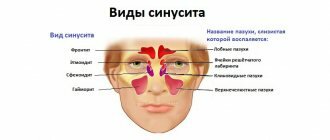
Сколько пазух у человека?
В лицевом черепе взрослого человека располагается несколько пар носовых или придаточных пазух, общим числом от 8 до 16. В лобной кости по одной пазухе, а кости парные, эти пазухи называются лобными, а их воспаление — фронтит. Лобные пазухи сообщаются тонким соустьем со средним отделом внутреннего носа, куда и должен оттекать слизистый секрет.
В верхней челюсти — тоже по одной пазухе с каждой стороны, они разделяют зубные ряды и глазную орбиту, это самые крупные воздухоносные пазухи, их название — верхнечелюстные или гайморовы, а воспаление пазухи — гайморит. Верхнечелюстная пазуха открывается в средний носовой ход.
В клиновидной кости тоже есть по пазухи, они небольшие, но заднего расположения по отношению к носу, к верхней стенке этой пазухи прилегает головной мозг, а конкретнее располагается гипофиз — главный регулятор всех желёз внутренней секреции. Воспаление пазухи называется сфеноидит. Клиновидная пазуха открывается узким протоком в верхний этаж носа. И заключает эту группу решётчатый лабиринт с парными пазухами, а вот число их вариабельно от двух до восьми. Передние его ячейки сообщаются со средним, а задние — с верхним носовым ходом. А сама решётчатая кость снаружи не видна, она располагается внутри черепа, между верхнечелюстной, лобной и клиновидной костями. Её воспаление носит название этмоидит.
Первенствует по частоте воспалительных изменений гайморит, значительно реже развиваются этмоидит, фронтит и сфеноидит. При воспалении всех пазух говорят о пансинусите, а поскольку практически не возникает синусита без воспаления слизистой носа правильно называть это состояние риносинусит. Когда поражены все пазухи с одной стороны лицевого черепа, то это будет гемисинусит.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Хронический синусит: симптомы
Острый верхнечелюстной синусит у взрослых при отсутствии или неправильном лечении очень быстро может перейти в хроническую форму. Если у вас развился хронический синусит – симптомы у взрослых зависят от формы хронического воспаления, которое может быть либо катаральным, либо гнойным, либо полипозным, либо гнойно-полипозным.
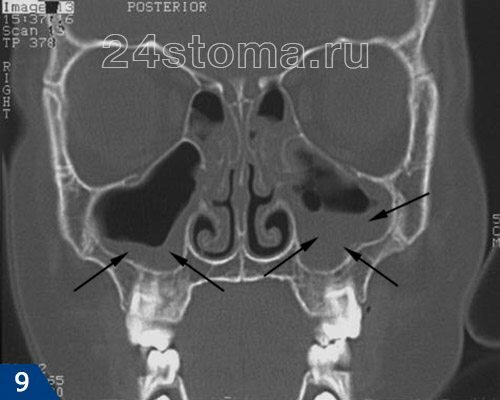
- Катаральная форма – эта форма обычно протекает практически бессимптомно, но с периодическим не ярко выраженным обострением воспалительного процесса. В период обострений больные могут жаловаться на чувство тяжести в определенной половине лица (со стороны воспалительного процесса), на периодическое нарушение носового дыхания, а также некоторое недомогание к концу дня. При инструментальном осмотре носовых ходов ЛОР-врач может обнаружить отечность и синюшность их слизистой оболочки.
Рентгенография при данной форме синусита обычно вообще не дает результатов, а вот КТ может показать утолщение отдельных участков слизистой оболочки в пазухе (в местах ее воспаления). Увидеть катаральную форму синусита вы можете на снимке КТ на рис.9 — в пазухе (на снимке она слева) видно утолщение слизистой оболочки в области дна пазухи, а также стенки, прилегающей к носовым ходам.
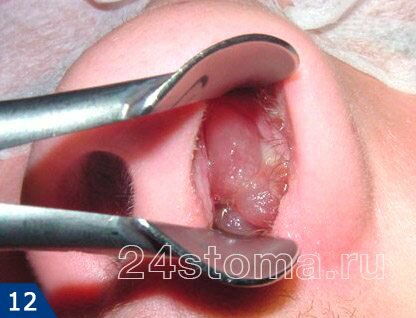
- Гнойная и полипозная формы – диагноз хронического синусита ставится, исходя из симптомов и данных рентгенографии или КТ, а также эндоскопической гаймороскопии. При гнойной форме пазуха будет частично заполнена гнойным экссудатом, а при полипозной форме на поверхности слизистой оболочки будут разрастания полипов (может встречаться и сочетанная гнойно-полипозная форма синусита). Полипы в верхнечелюстной пазухе ничем не отличаются от полипов, которые часто разрастаются в носовых ходах, и выглядят также (рис.12).

Пациенты при гнойной и полипозной формах хронического синусита обычно предъявляют следующие жалобы:
→ на быструю утомляемость, → гнилостный запах, → периодическое выделение гноя из соответствующей половины носа, → температуру 37,5 – 37,8.
Хронический синусит в фазе обострения –
Если источник воспаления слизистой оболочки пазухи не был устранен, либо было проведено неправильное лечение или самолечение – острый воспалительный процесс переходит в хронический, для которого в свою очередь характерно волнообразное течение. Последнее означает, что периоды ремиссии будут периодически сменяться обострениями (волнообразное течение воспаления). Обострения хронического синусита могут происходить в силу разных причин, например, на фоне переохлаждения или снижения иммунитета, на фоне ОРВИ, обострения хронического воспаления в области верхушек корней 5-6-7 зубов и т.д.
Для хронического синусита в фазе обострения характерны симптомы как для острого верхнечелюстного синусита, о котором мы рассказали выше. Очень часто развитие хронического синусита является осложнением неправильных действия врача, либо когда пациент увлекается самолечением. Ниже я продемонстрирую пример из собственной клинической практики.
Этмоидит
Этмоидит – острое или хроническое воспаление слизистой оболочки ячеек решетчатого лабиринта (анатомического лабиринта в переносице). Этмоидит имеет бактериальную или вирусную природу.
Различают острый и хронический этмоидит. Острый этмоидит сопутствует гриппу, риниту и дополняется воспалением околоносовых пазух.
Этмоидит у взрослых поражает одновременно лобные и гайморовы впадины. При слабом иммунитете острая форма этмоидита переходит в длительный хронический этмоидит с периодами обострения и ремиссии.
Полипозный этмоидит отличается появлением полипов в слизистой оболочке решетчатого лабиринта лба. Полипозный этмоидит может появиться после хронического, аллергического ринита.
Катаральный этмоидит возникает вследствие деятельности вирусов. Отличается повышенным слезотечением, слабостью, тошнотой, головокружением, отечностью в области переносицы, температурой.
Этмоидит у детей — очень серьезное заболевание. Инфекция распространяется очень быстро вследствие анатомического строения решетчатого лабиринта. При развитии этмоидита у детей нужна срочная госпитализация.
Симптомы этмоидита
Острый катаральный этмоидит. Симптомы
- боль в переносице и у крыльев носа;
- тяжелое дыхание через нос;
- потеря обоняния;
- головная боль, слабость;
- обильные выделения из носа, которые постепенно становятся гнойными;
- температура поднимается до 38 градусов;
- у детей отекает и краснеет и внутренний угол глазницы.
В острой форме различаются первичный и вторичный этмоидиты.
При первичном этмоидите появляются беспокойство, рвота, диспепсия и токсикоз, температура 39-40 градусов.
Вторичный этмоидит тяжелее протекает и быстрее развивается. Больной находится в крайне тяжелом состоянии с ярко выраженными септическими явлениями. Веки становятся отечными и синюшными, наблюдается отек конъюнктивы и заметное выпячивание глазного яблока, затрудняется носовое дыхание.
Хронический этмоидит. Симптомы
- головные боли, трудно регистрируемые по локализации;
- слабость, быстрое утомление больного;
- болезненность в переносице при нажатии и болезненные точки у крыльев носа;
- гнойные выделения с тошнотворным запахом;
- обширная слизь в носоглотке, которая с трудом отплевывается;
- появившиеся полипы.
Осложнения после этмоидита:
- менингит;
- энцефалит,
- внутриглазное и внутричерепное давление;
- разрушение решетчатой кости.
Лечение этмоидита
Лечение этмоидита в острой форме преимущественно консервативное. Нужно обеспечить отток слизи с помощью сосудосуживающих средств и физиотерапевтических процедур.
Лечение этмоидита в хронической форме преимущественно оперативное.
1 МРТ в МедикСити
2 Лабораторная диагностика в МедикСити
3 УЗИ-исследование околоносовых пазух в МедикСити
Верхнечелюстной синусит: лечение
Лечение верхнечелюстного синусита начинается с установления причины его возникновения, и это самый важный этап в лечении. Наверное, вы уже поняли, что если синусит связан с зубами (одонтогенного происхождения) – лечение должно быть совершенно другим, чем если бы причиной явилась инфекция со стороны полости носа (риногенное происхождение). Плюс вы должны знать, что бывают и сочетанные причины возникновения, которые усугубляют друг друга.
С причинами риногенного происхождения тут все в принципе ясно – это острые и хронические воспалительные процессы в носовых ходах, протекающие с острым насморком и/или заложенностью носа, и т.д. А вот стоматологические причины верхнечелюстного синусита более интересны. Во-первых – это некачественно запломбированные корневые каналы в области 5-6-7 зубов и очаги воспаления у верхушек корней этих зубов. Во-вторых – причиной синусита может стать пломбировочный материал, обильно выведенный за верхушки корней (при пломбировании корневых каналов).
В-третьих – синусит может возникнуть в результате травматичного удаления 5-6-7-8 зубов. Например, врач может протолкнуть в пазуху осколок зуба или костной ткани. Либо он может просто сделать перфорацию пазухи (сквозное отверстие) инструментом. По правилам после этого врач должен провести пластику десны, чтобы наглухо ушить место удаления, но по факту 95% хирургов стоматологов просто не делают этого. В результате формируется свищ между полостью рта и пазухой, и инфекция из полости рта проникает в пазуху, вызывая в ней воспаление. Дальше мы расскажем о том – как лечить синусит.
Фронтит
Фронтит (фронтальный синусит) – воспалительное заболевание лобной придаточной пазухи носа. Данная разновидность синусита протекает тяжелее всего. Различают формы острого и хронического фронтита.
Симптомы фронтита
Острый фронтит, симптомы:
- боль и отеки вокруг носа и глаз;
- усиление боли при постукивании в зоне проекции воспаленных пазух;
- тяжелое дыхание из-за воспаления носовых проходов;
- насморк с выходом густой желтой или зеленой слизи;
- повышение температуры тела до 38-39 градусов;
- сильная головная боль (незначительное облегчение наступает в положении лежа);
- боль, отдающая в область ушей и зубов;
- боязнь света;
- сильная слабость;
- иногда боль в горле, трудности при определении запахов, снижение остроты вкуса.
Хронический фронтит, симптомы:
- ноющая головная боль;
- гнойные, с неприятным запахом, выделения из носа по утрам;
- небольшое повышение температуры;
- затрудненное дыхание носом;
- отход мокроты по утрам.
Причины фронтита
Различают следующие причины развития фронтита:
- вирусная, бактериальная или грибковая инфекция;
- осложнение после гриппа, ОРВИ и т.д.;
- попадание в нос посторонних предметов;
- длительно протекающий инфекционный или аллергический насморк (ринит);
- искривленная носовая перегородка;
- аденоиды;
- аллергия;
- полипы в носу.
Лечение фронтита
Как лечить фронтит? Обязательно под присмотром врача-отоларинголога! Заболевание не только тяжело переносится многими пациентами, но и опасно грозными осложнениями, среди которых абсцесс глазницы, менингит, сепсис и др.
Лечение фронтита направлено на устранение инфекции в пазухах и прекращение воспаления. Лекарственные средства помогут снять отек, улучшат вентиляцию пазух и приведут к отхождению содержимого из них. Если заболевание имеет вирусную природу, то антибиотики при фронтите обязательны!
Для лечения фронтита применяются следующие антибиотики:
- пенициллиновые антибиотики (полусинтетические или синтетические препараты амоксициллина);
- цефалоспориновые антибиотики;
- макролидовые антибиотики (они не оказывают влияния на микрофлору кишечника);
- антибиотики местного действия в виде носовых капель, спрея для носа, аэрозоля;
- гомеопатические препараты;
- симптоматические средства от фронтита в виде сосудосуживающих капель для носа, жаропонижающих и противовоспалительных средств.
При тяжелом течении фронтита и недостаточной эффективности консервативного лечения назначаются промывания пазух методом перемещения и пункции.

1 Риноскопия в МедикСити

2 Консультация ЛОРа в МедикСити

3 Консультация ЛОРа в МедикСити
Профилактика фронтита
Для профилактики фронтита нужно следить за состоянием иммунитета, своевременно устранять очаги воспаления в ЛОР-органах, закаливать свой организм, вести здоровый образ жизни.
Лечение острого синусита –
Острый верхнечелюстной синусит риногенного происхождения можно вылечить без применения антибиотиков, но только при обращении к врачу в самом начале развития воспаления (пока серозное воспаление не перешло в гнойное). Самое важное на этом этапе снять отечность слизистой оболочки носа, ведь отечная слизистая увеличивается в объеме и перекрывает соустье между верхнечелюстной пазухой и полостью носа. Снятие отека позволит нормализовать отток из пазухи серозного воспалительного экссудата.
Традиционные спреи от насморка можно применять не более 2-3 дней, т.к. их более длительное применение приводит к обратному эффекту – стойкому отеку слизистой оболочки. Поэтому, чтобы быстро снять отек слизистой оболочки носа лучше воспользоваться такими средствами только в течении первых 2 дней. Исключением может быть спрей от насморка «Ринофлуимуцил», который можно использовать до 7 дней. Этот препарат не только снимает отечность слизистой носа, но и уменьшает вязкость слизисто-гнойного отделяемого (т.е. улучшит отток из пазухи).
После устранения острых явлений лучше перейти на препарат «Назонекс» (спрей), содержащий низкие дозировки глюкокортикоидов, не оказывающих системного воздействия. Этот препарат обладает выраженным противовоспалительным, противоаллергическим и противоотечным действием, и применяется он до 3 недель. Кроме того, врач может дополнительно назначить вам растительные препараты «Синупрет», «Синуфорте», «ГелоМиртол форте» (они стимулируют вывод воспалительного экссудата из пазухи). Однако применять их можно только, когда отток экссудата из пазухи не нарушен.
Препараты для лечения синусита у взрослых –
Если серозный процесс перешел в гнойный, то тут есть все показания для антибиотикотерапии, а также для промывания пазухи через нос. Для промывания лучше использовать синус-катетер «ЯМИК» – на сегодняшний день это лучший и самый эффективный вариант. И если в клинике его не используют, а делают традиционные проколы, то это вообще несерьезная клиника и лучше бежать оттуда. Как выбрать хорошую клинику: серьезные ЛОР-клиники обязательно проводят эндоскопическую гайморотомию с использованием шейвера, а промывание пазух проводят только с использованием синус-катетера Ямик.
Антибиотикотерапия при синусите –
Антибиотики выбора для лечения синусита:
- β-лактамные лактамазозащищенные синтетические пенициллины (амоксициллин + клавулановая кислота, или ампициллин + сульбактам, или пиперациллин + тазобактам, или цефоперазон + сульбактам, или тикарциллин + клавулановая кислота), либо карбапенемы (имипенем или меропенем).
- Макролиды (азитромицин, кларитромицин).
- Современные фторхинолоны (левофлоксацин или моксифлоксацин).
- Цефалоспорины III-IV поколения (цефтриаксон или цефепим).
- Оксазолидоны (линезолид) – только при выделении мультирезистентной микрофлоры.
При лечении форм гайморита легкой и средней тяжести– лечение лучше начинать с β-лактамных лактамазозащищенных синтетических пенициллинов. Оптимальным вариантом будет комбинация амоксициллина с клавулановой кислотой, например, такие таблетированные препараты как Аугументин, Амоксиклав и другие. Но при тяжелом течении стоит выбрать уже либо из современных фторхинолонов, либо что-то из цефалоспоринов III-IV поколения (но все эти препараты при тяжелом течении уже должны вводиться парентерально).
При непереносимости пенициллинов пациентом – при легких и средних формах заболевания мы назначаем, например, антибиотики группы макролидов или фторхинолоны (в таблетках), а при тяжелых формах – что-то из фторхинолонов (уже парентерально). И помним, что при непереносимости пенициллинов нельзя назначать антибиотики группы цефалоспоринов. Стоит учитывать и то, что при длительном хроническом гайморите к бактериальной инфекции часто может присоединиться и грибковая флора и, следовательно, таким пациентам должны быть дополнительно назначены и противогрибковые препараты (после посева на микрофлору).
Длительность приема антибиотиков в общей сложности обычно составляет от 7 до 10 дней, но в ряде случаев до 14 дней. Искренне советуем никогда и ни при каких условиях не использовать антибиотики российского производства (если не хотим узнать, что такое псевдомембранозный колит). Также стоит учесть, что эффективность антибактериальной терапии значительно увеличивается, когда параллельно пациенту проводятся и процедуры промывания пазух антисептиками (например, при помощи синус-катетера «Ямик»).
→ Схемы антибиотикотерапии при синусите (гайморите)
Важно: не забываем, что если острый синусит связан с образованием воспалительных очагов у верхушек корней 5-6-7 зубов, то вам параллельно необходимо срочно обратиться и к стоматологу-терапевту, чтобы вскрыть причинный зуб и дезинфицировать в нем корневые каналы при помощи препаратов на основе гидроксида кальция (препарат закладывается в корневые каналы примерно на 1 месяц). Имейте в виду, что если синусит имеет одонтогенную природу, то антибиотикотерапия без санирования источника инфекции в корневых каналах – будет неэффективна.
И отдельно хочется сказать несколько слов пациентам, которые планируют вылечить свой синусит дома, используя для этого доступные средства, например, обычные промывания носа и прием антибиотиков. По сути это бесполезно, хотя и может привести к кратковременному улучшению, плюс вызовет хронизацию процесса и необходимость хирургического лечения в будущем.
Лечение: дополнительное и обязательное
В обязательном порядке в лечении синуситов используются сосудосуживающие препараты и не только в каплях, но и в гелях, аэрозолях или таблетках. Препараты оксиметазолина или ксилометазолина быстро устраняют отёк и восстанавливают проходимость соустий. Капли в нос правильно дозировать практически невозможно и аэрозольные спреи имеют преимущество именно возможностью подведения ограниченной разовой дозы.

Применять сосудосуживающие препараты для носа рекомендуют не более недели из-за возможности развития «рикошета», когда вместо снижения отёчности носа они приводят к её увеличению. Таблетки не инициируют «рикошета», но оказывают общее действие на организм в виде повышения давления и сердцебиений. Можно возразить, что за неделю гайморит не вылечится, следовательно, без сосудосуживающих капель будет не обойтись. Верно, но решить эту проблему поможет консультация ЛОР-врача.
Как лечить хронический синусит –
Если у вас хронический верхнечелюстной синусит – лечение также нужно начинать с определения причины и источника инфекции. Пациенты, которые попадают на лечение с гнойным и полипозным синуситом, как правило, всегда тяжелые. Это пациенты с длительным опытом самолечения и применения антибиотиков. Многих из них потом приходится отправлять на радикальную гайморотомию в условиях стационара, но в ряде случаев могут быть использованы и более щадящие методики.
Современные методы диагностики хронического синусита – это КТ или эндоскопическая эндоназальная гаймороскопия. Что касается методов лечения – это по прежнему промывание пазух при помощи синус-катетера ЯМИК и антибиотикотерапия, которые в большинстве случаев дополнены хирургическими методиками – такими как эндоскопическая эндоназальная гайморотомия или радикальная гайморотомия.
Компьютерная томография (КТ) – на диагностическом этапе важно сделать КТ и оценить состояние слизистой оболочки пазухи, есть ли воспалительные очаги у верхушек корней 5-6-7 верхних зубов с этой стороны, насколько качественно запломбированы корневые каналы в этих зубах. Иногда бывает, что верхушки корней расположены сразу под слизистой оболочкой гайморовой пазухи. В этих случаях инфекция из плохо запломбированных корневых каналов напрямую воздействует на слизистую оболочку пазухи, без образования традиционного воспалительного очага в области верхушки корня зуба.
Но в ряде случаев это может приводить и к развитию воспалительного очага в виде кисты, которая проникает в гайморову пазуху и заполнена гноем. Как мы говорили выше – диагностировать такие кисты можно только вне периода обострения (когда пазуха не заполнена гноем), при помощи КТ или эндоскопической гаймороскопии.
Эндоскопическая эндоназальная гаймороскопия – в ряде случаев важно сделать диагностическую эндоскопическую гаймороскопию – она делается через нос при помощи тонкого гибкого зонда с видеокамерой. Это позволяет посмотреть пазуху изнутри (определить наличие полипов и степень поражения пазухи, и т.д.), а также решить вопрос о необходимости расширения соустья между пазухой и полостью носа. В прайсе эта услуга может также называться «Диагностической эндоскопией гайморовых пазух», а ее стоимость в среднем составит около 2000 рублей за 1 пазуху.
Проведение эндоскопическую гаймороскопии:
Комментарий к видео – в пазухе хорошо визуализируются верхушки трех корней 7 зуба, которые просвечивают сквозь слизистую оболочку, а также киста размером до 1 см (имеющая округлую форму и желтый цвет), заполненная гноем. Эндоскопическая гаймороскопия проводится под местной анестезией.
Хирургические методики лечения (гайморотомия) –
1) Эндоскопическая эндоназальная гайморотомия – по результатам диагностической гаймороскопии (при наличии в пазухе полипов, инородных тел и т.д.) – назначается эндоскопическая щадящая гайморотомия с использованием аппарата «шейвер». Этот аппарат позволяет выскоблить полипозные разрастания из пазухи, предотвратив необходимость проведения полноценной гайморотомии в условиях стационара. В процессе этой операции также проводится и расширение соустий, которые улучшат отток из пазухи (это значительно снизит риск новых обострений хронического синусита). Операция проводится под общим обезболиванием.
2) Радикальная гайморотомия – проведение радикальной гайморотомии показано при поражении большей части слизистой оболочки верхнечелюстной пазухи (при ее необратимых изменениях). Если эндоскопическая гайморотомия делается через нос и является достаточно мягкой процедурой, то радикальная гайморотомия требует проведения разреза в полости рта и создание «окошка» в костной ткани в проекции корней 5-6-7 зубов. Через это окошко удаляется измененная необратимо-измененная слизистая оболочка, выскабливаются полипы, удаляются инородные тела (фрагменты зубов или пломбировочный материал).
При этом обратимые отечно-инфильтративные изменения слизистой оболочки пазухи – не являются показанием для ее радикального удаления. Т.е. при хроническом катаральном синусите, конечно, нет необходимости проводить радикальную гайморотомию. Вообще в настоящее время с появлением возможности проведения эндоскопических операций с использованием шейвера – необходимость проведения радикальной гайморотомии стала значительно ниже. Но эта радикальная методика действительно бывает необходима в сложных ситуациях, например, когда хронический синусит наблюдается на фоне ороантрального сообщения (свища между пазухой и полостью рта).
Лечение синусита (пример из практики) –
Пациентка 28 лет обратилась в медицинский центр с симптомами одностороннего острого гнойного верхнечелюстного синусита (рис.15-16). Компьютерная томография выявила, что пазуха на половину была заполнена гноем. Лечение, которое было назначено – это проколы и промывание пазухи антисептиками и массированная антибиотикотерапия. В результате следующие 3 года пациентка регулярно обращалась в эту клиниками с симптомами обострения хронического синусита, и ей проводилась та же самая терапия.
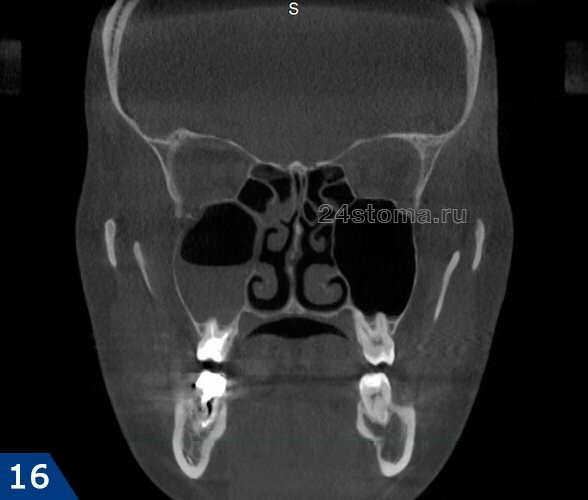
Лечащий врач за это время ни разу не направил пациентку к стоматологу, чтобы определить насколько хорошо запломбированы корневые каналы в 5-6-7 зубах с этой стороны. Причем в течение этого времени пациентке делались снимки КТ и вне периода обострения. Когда пациентка попадает ко мне на консультацию, то на снимке, сделанном вне периода обострения, в области дна гайморовой пазухи визуализируется округлое образование размером до 1 см, которое не характерно для топографии пазухи (рис.17). Предварительный диагноз – киста верхнечелюстной пазухи справа (на снимке правая пазуха отображается слева).
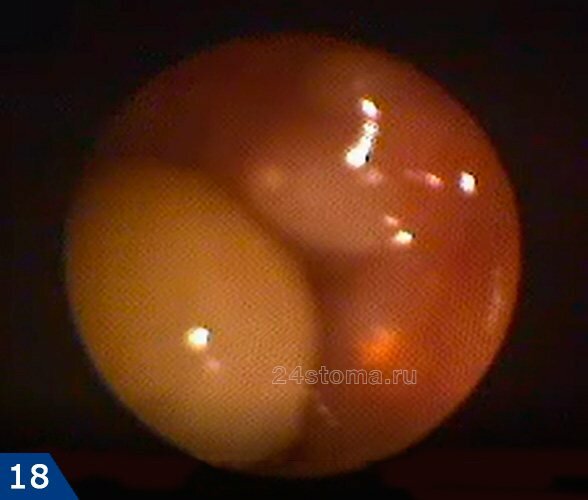
Собственные кисты слизистой оболочки пазухи бывают крайне редко, и практически единственная причина их образования – воспаление в области верхушек корней одного из 5-6-7 верхних зубов. К тому же на КТ было хорошо видно, что верхушки корней находятся прямо под слизистой оболочкой пазухи, т.е. между верхушками корней и дном пазухи нет слоя кости. В результате пациента направляется мной на «диагностическую гаймороскопию», которая предполагает использование тонкого гибкого зонда с видеокамерой и светом. Как результат мы видим – заполненную гноем кисту (рис.18). Киста находилась в проекции 5-6 зубов и нам не удалось точно определить причинный зуб (в том числе и потому, что корневые каналы всех 5-6-7 зубов с этой стороны были запломбированы некачественно).
В результате сначала пациентка была направлена на эндоскопическую гайморотомию с использованием шейвера (через нос) – эта методика применяется для выскабливания и удаления полипов и кист в пазухе. Также пациентке в процессе операции было расширено соустье между верхнечелюстной пазухой и полостью носа. Через 1 месяц после операции и проведения повторной диагностической гаймороскопии – пациентка была направлена на перелечивание 5-6-7 зубов (включающее санацию корневых каналов при помощи препаратов на основе гидроксида кальция). В результате пациентка счастлива и довольна.
Важно: как челюстно-лицевой хирург я вам искренне рекомендую (если ЛОР врач сам не считает нужным направить вас на КТ зубов, а также на консультацию к стоматологу) – самостоятельно обратиться к стоматологу-терапевту на консультацию. Чтобы была проведена тщательная экспертиза каждого корневого канала в области 5-6-7-8 зубов. К сожалению, Лор-врачи допускают очень много ошибок в диагностике одонтогенной природы происхождения синуситов, т.е. когда это связано с зубами.
Факторы, предрасполагающие к развитию синуситов –
Мы уже говорили, что каждая верхнечелюстная пазуха сообщается с носовыми ходами посредством специального соустья (отверстия). Это отверстие необходимо для оттока скапливающейся в пазухе слизистого секрета, а также для вентиляции пазухи. Причем нужно отметить, что инфицирование верхнечелюстных пазух патогенными бактериями полости носа происходит именно через эти соустья (причем регулярно), но у большинства людей это не заканчивается развитием синусита. И этому есть причины.
В норме попавшие в пазухи бактерии – удаляются из пазух (вместе со слизью) через эти же соустья, что происходит благодаря движению ресничек мерцательного эпителия – самого верхнего слоя слизистой оболочки пазух. Благодаря такому механизму очищения количество патогенных бактерий почти всегда оказывается ниже критического уровня, который бы обязательно привел к развитию синусита. Но в ряде случаев происходит нарушение эвакуации слизи и бактерий из пазух. И давайте рассмотрим – с чем это связано
Резкий отек слизистой оболочки носа на фоне гриппа, ОРВИ, хронического ринита – приводит к сужению или полному закрытию соустья между верхнечелюстной пазухой и полостью носа. В результате этого в просвете пазухи скапливается слизь, бактерии, а также нарушается вентиляция пазух (аэрация), что очень быстро приводит к бурному росту бактерий. У некоторых пациентов эти соустья могут быть изначально слишком маленького размера, что при возникновении даже небольшого отека сразу приводит к нарушению оттока секрета из пазухи. И это первый предрасполагающий к развитию синусита момент.
У таких пациентов ЛОР-врачами может проводится расширение размера соустий, что позволит значительно снизить риск развития синусита в дальнейшем. Второй предрасполагающий момент – недостаточность функции мерцательного эпителия, который обеспечивает дренажную функцию, очищая пазуху от слизи. К нарушению работы ресничек мерцательного эпителия часто приводят всевозможные хронические риниты (включая аллергические), сопровождающиеся длительным отеком слизистой оболочки. Ну и третий предрасполагающий к развитию синусита фактор – это когда имеет место сочетанное инфицирование, т.е. как со стороны носа, так и со стороны верхушек корней 5-6-7 верхних зубов.
Диагностика синусита с использованием современных методик
Для подтверждения диагноза «синусит» применяются следующие виды обследоания:
- Видеоэндоскопия полости носа и носоглотки для выявления особенностей анатомического строения и определения предрасполагающих факторов для развития синусита;
- рентгенография околоносовых пазух;
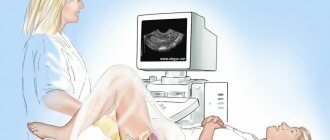
- УЗИ-исследование околоносовых пазух – безопасный, не имеющий противопоказаний метод, применяется для диагностики синусита и контроля над процессом лечения;
- КТ, МРТ — по показаниям;
- лабораторная диагностика по показаниям в полном объеме.
Осложнения верхнечелюстного синусита –
Острый гнойный синусит верхнечелюстной пазухи (или при обострение хронического) может осложниться развитием гнойного периостита верхней челюсти, формированием абсцесса или флегмоны глазницы, а также переходом воспаления на другие пазухи носа, включая ячейки решетчатого лабиринта. Помимо указанных осложнений могут возникнуть флебит и тромбофлебит вен лица, а также синусов твердой мозговой оболочки, которые наряду с флегмоной глазницы могут привести даже к летальному исходу.
Что касается длительно протекающих хронических форм синуситов (гнойной и полипозной формы), то прогноз по ним благоприятный только при хирургическом лечении, т.е. при проведении эндоскопической гайморотомии с применением шейвера или радикальной гайморотомии в условиях стационара. Длительно протекающий хронический синусит приводит кроме того к нарушению иммунологической реактивности и иммунной недостаточности.
Источники:
1. Высшее медицинское образование автора, 2. На основе личного опыта в челюстно-лицевой хирургии, 3. «Руководство по челюстно-лицевой хирургии» (Тимофеев А.А.), 4. «Комплексное лечение одонтогенных верхнечелюстных синуситов» (Шульман Ф.), 5. «Клинические рекомендации по диагностике и лечению острого риносинусита» (Лопатин А.С., Свистушкин В.М.).
Прогноз
В том случае если человек при первых же симптомах двойного синусита обратился за медицинской помощью, прогноз для него благоприятный. Патология будет полностью устранена еще на начальной стадии и при этом с применением самого щадящего метода. В такой ситуации не возникает осложнений, а риск скорого рецидива минимален.
При запущенном заболевании, в зависимости от состояния пациента, наличия или отсутствия осложнений, прогноз меняется от неблагоприятного до плохого. В некоторых случаях при тяжелых осложнениях, даже в условиях современной клиники, спасти человека оказывается невозможно. Из-за этого откладывать терапию или проводить ее самостоятельно крайне не рекомендуется.