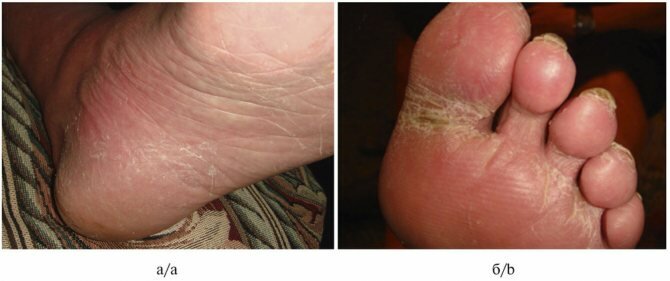
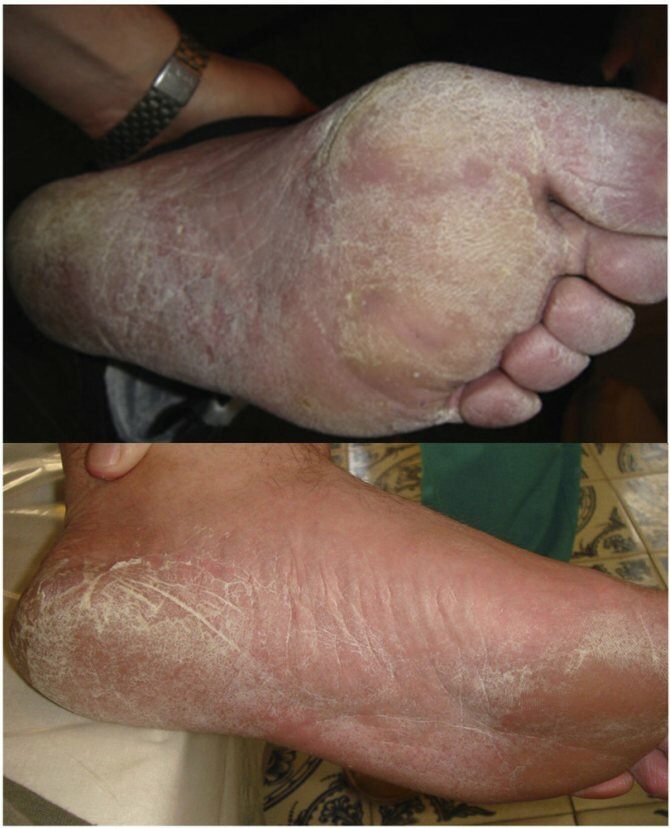
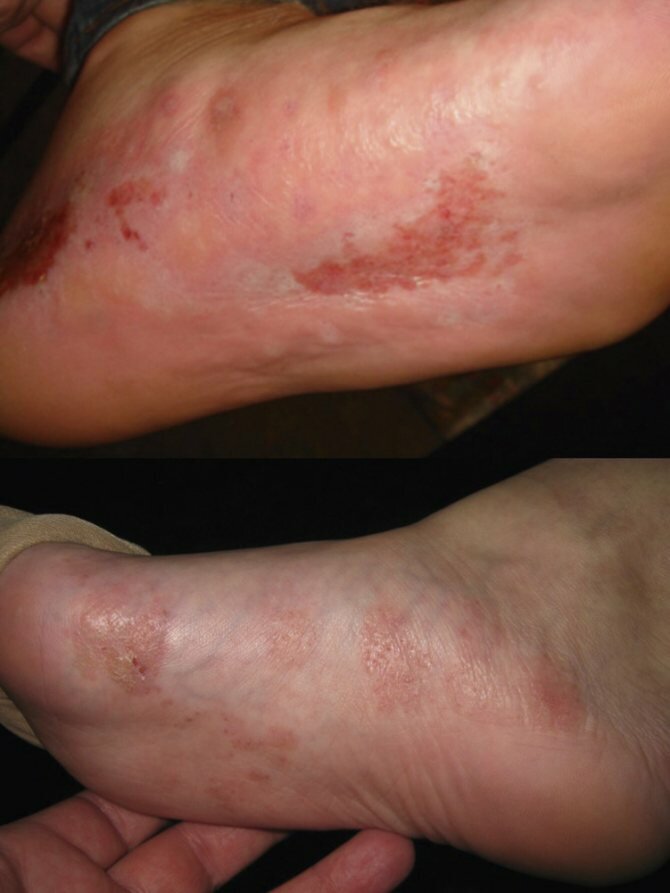
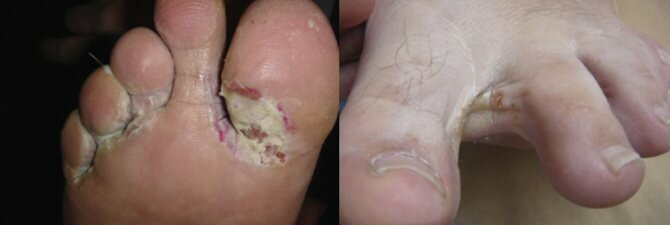
Микозы стоп (МС) — инфекционные заболевания кожи и ногтей, требующие обязательного лабораторного подтверждения клинического диагноза. Среди возбудителей МС преобладают дерматомицеты: Trichophyton rubrum
и
Trichophyton mentagrophytes
[1, 2].
T. rubrum
за последние 15 лет в России верифицировался у больных МС в 65,7—92% случаев, в странах СНГ — в 93,6% [3—7]. В европейских странах соотношение
T. mentagrophytes/T. rubrum
составляет 1:10 [8, 9]. В Москве в 2005—2012 гг. в структуре дерматофитий в целом доля дерматофитии стоп (ДС) составила 82% [10].
Реформирование российского здравоохранения затронуло и микологическую службу. Основными методами диагностики МС по-прежнему считают бактериоскопический и бактериологический (культуральный). Централизация бактериологических лабораторий привела к значительному сокращению посевов для диагностики М.С. Врачи в своей практической деятельности зачастую используют только бактериоскопический метод.
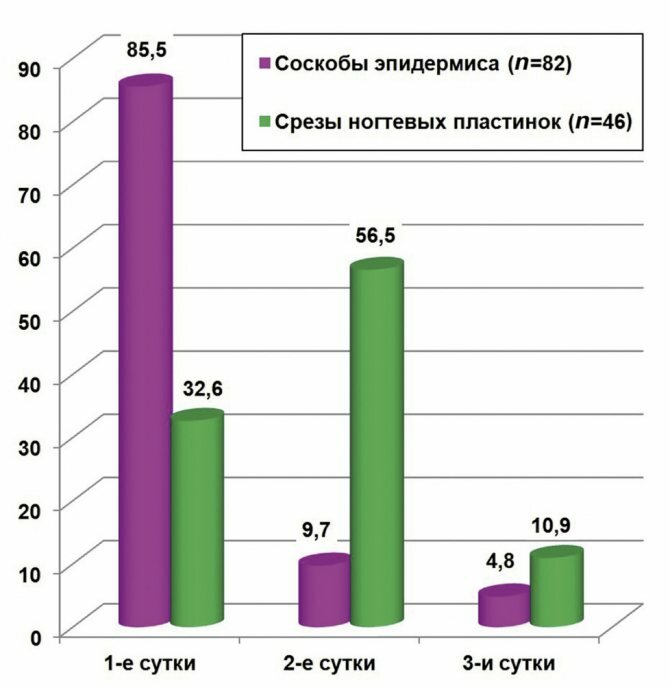
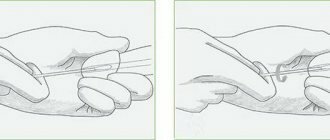
В большинстве случаев материал с очагов поражения на коже берется для исследования путем соскоба скальпелем или предметным стеклом. Реже используют метод скотч-проб [11, 12]. Кусочки ногтей отрезают бритвой, маникюрными ножницами или кусачками. Место забора материала при онихомикозах напрямую зависит от формы заболевания, но всегда ногтевую пластинку следует срезать с захватом всей ее толщины, а исследуемый кусок ногтя должен находиться как можно дальше от свободного края. При выраженном подногтевом гиперкератозе роговые массы извлекают выскабливанием их из-под ногтевой пластинки. Материал направляют в лабораторию в бумажных пакетах из темной бумаги или в сухих закрытых микропробирках.
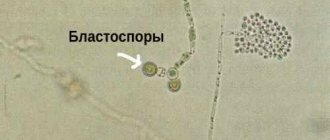
Микроскопическое исследование на грибы выполняют в нативных и окрашенных препаратах. Выделяют прямую (исследование патологического материала) и непрямую (исследование культуры гриба) микроскопию. Для прямой микроскопии готовят нативные препараты путем измельчения и заливки патологического материала 10—30% раствором щелочи (КОН или NaОН). Этот процесс называют мацерацией патологического материала [11]. Прямая микроскопия в практической деятельности врача обладает рядом преимуществ: простота исполнения, экономичность (нет необходимости использовать дорогостоящее обору-дование), быстрое подтверждение клинического диагноза, своевременное начало лечения и решение вопроса о выборе среды для культуральной диагностики. Чувствительность КОН-теста составляет 83,9% [11].
Для просветления препаратов можно использовать 10% раствор дисульфида натрия в этаноле, хлораллактофенол по Аману, лактофенол [13]. Сочетание КОН с димексидом нарушает структуру гриба [11]. При микроскопии препаратов можно получить как ложноотрицательные, так и ложноположительные результаты. Это зависит от качества взятия материала, сроков его хранения и особенностей транспортировки [11, 14—16]. Положительные результаты микроскопической диагностики подтверждаются культуральным методом в 28—60% случаев [17].
В НИИ медицинской микологии им. П.Н. Кашкина разработан и внедрен в практику метод микроскопии нативных препаратов с окраской калькофлюором белым — флюорохромным красителем, имеющим сродство к хитину и целлюлозе. При его смешивании с КОН в препарате происходит поглощение красителя фрагментами гриба [18]. При люминесцентной микроскопии видно зеленое свечение гифов, дрожжевых клеток, псевдомицелия. Краска флюоресцирует в ультрафиолетовом свете. Обнаружение грибов увеличивается на 10% по сравнению с КОН-тестом. Однако этот метод можно использовать только в лабораториях, где имеется флюоресцентный микроскоп с набором фильтров.
При ДС для взятия патологического материала можно использовать метод скотч-проб. Его эффективность при ДС изучена А.П. Малярчуком в 2021 г. [12]. Для этой цели прозрачный скотч размером с предметное стекло многократно с усилием прикладывают к очагу поражения до потери липкости (8—10 раз). Кусочки ногтя, обрывки пузырей приклеивают к скотчу, который помещают на предметное стекло с 30% раствором щелочи с глицерином липкой стороной книзу. Скотч заменяет покровное стекло. Препарат, приготовленный из тонких чешуек кожи, микроскопируют через 20—30 мин. Кусочки ногтя, обрывки пузырей помещают в щелочь на нес-колько часов. Приготовленный препарат может храниться несколько часов и даже суток.
В ходе выполнения кафедральной научно-исследовательской работы «Проблемы инфекционной патологии кожи», одной из задач которой было определить частоту ДС у больных, госпитализированных в стационары многопрофильного лечебного учреждения, возникла необходимость в совершенствовании бактериоскопического метода диагностики. Медико-экономические стандарты регламентируют сроки пребывания больных в стационаре, а обследование и лечение проводится только с учетом профильного для отделения диагноза (Приказ Министерства здравоохранения РФ от 29 декабря 2012 г. № 1706). Для разработки алгоритма дерматологического сопровождения больного с ДС, протекающей на фоне сопутствующей соматической патологии, потребовалось быстрое и эффективное подтверждение диагноза микотической инфекции.
Цель исследования: усовершенствовать метод бактериоскопической диагностики ДС и сравнить его эффективность с традиционным методом и методом скотч-проб.
Бактериоскопический метод (мазок на инфекции)
Мазок (бактериоскопический метод) — самый распространенный метод лабораторной диагностики.
При бактериоскопическом методе анализ выполняется с помощью светового микроскопа. Исследуемый материал вносят в каплю физраствора, тщательно размешивают и распределяют по стеклу. Должно наступить хорошее окрашивание частей клеток и бактерий в разные цвета, чтобы оценить состав выделений из уретры, влагалища и шейки матки.
Анализ соскоба из уретры или влагалища в гинекологии позволяет определить: — количество лейкоцитов (их повышение говорит об инфекции, но у здоровых женщин небольшое число лейкоцитов присутствует во флоре); — количество эритроцитов (основной показатель воспалительного процесса при повышенном количестве); -состав флоры (у женщин он зависит от менструального цикла, но активность клеток говорит о нарушении микрофлоры); — наличие трихомонады, гонококков, грибка – основная цель для выявления возбудителя инфекций; — наличие лактобацилл (их отсутствие говорит о нарушенной микрофлоре). Также мазок определяет степень чистоты влагалища женщины: 1 и 2 степень – характерна для здоровой флоры, а 3 и 4 – выявляет кольпит, воспаление.
Преимущества данного метода состоят в простоте, доступности и быстроте получения результатов (30 — 60 мин и менее). Однако чувствительность данного метода ограничена (около 105 бактерий в 1 мл). Практически не определяются в урогенитальном мазке вирусы, хламидии, микоплазмы и уреаплазмы, и одних только результатов мазка часто бывает недостаточно для постановки диагноза. Для диагностики этих инфекций рекомендуется использовать методы ПЦР-диагностики и ИФА-исследований. Результаты мазка обычно можно использовать как ориентировочные.
Перед сдачей мазка лучше воздержаться от мочеиспускания.
Материал и методы
Диагностика ДС осуществлялась бактериоскопическим методом. Результат считали положительным при обнаружении нитей истинного септированного мицелия.
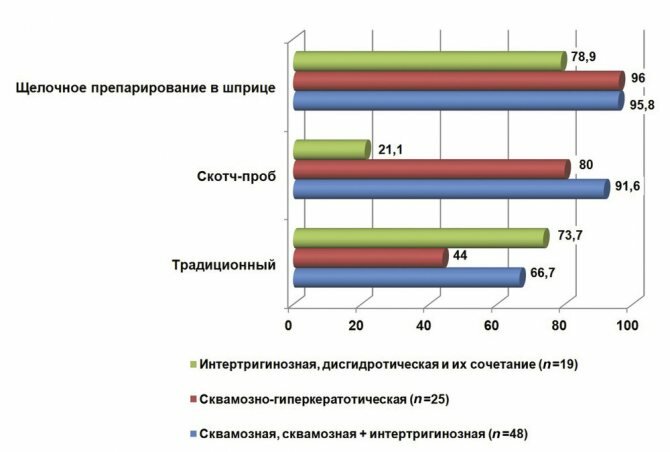
В стационарах многопрофильного лечебного учреждения обследованы 402 больных. Методами бактериоскопической диагностики ДС выявлены у 221 (54,9%) пациента. Использованы методы: традиционный (n
=34), скотч-проб (
n
=44) и щелочное препарирование (ЩП) в шприце (авторский,
n
=51) и все три метода одновременно у одного пациента (
n
=92). На каждого больного с лабораторно подтвержденным диагнозом ДС заполняли унифицированную индивидуальную регистрационную карту «Клинико-эпидемиологические особенности ДС у больных в стационарах». Статистическая обработка материала проведена методами описательной и аналитической статистики, позволяющей определить различия между значениями показателей в выборках (
р
<0,05).
Бактериологический метод (бакпосев)
Бакпосев – метод диагностики ЗППП путем выращивания микробов в благоприятной для этого среде. Он является золотым стандартом в определении инфекций, поскольку выявляет не только вирус, но и его активность. Преимуществом данного метода является возможность не только выявить бактерию, но и возможность получить антибиотикограмму, на основе которой врач назначает точное лечение. Наиболее часто бакпосев используют для диагностики уреаплазмоза, микопламзоза, трихомониаза, хламидиоза, различных форм кандидоза.
Правила сдачи анализа на бакпосев:
- за сутки не спринцеваться, не пользоваться вагинальными свечами;
- за сутки до анализа воздержаться от половых контактов;
- за неделю прекратить прием антибиотиков;
- не опорожнять мочевой пузырь за 1,5-2 часа.
Морфология
Гонококки являются диплококками бобовидной формы и внешне напоминают кофейные зерна. Гонококки — грамотрицательные бактерии, при окрашивании по методу Грама они приобретают красный цвет. Под воздействием внешней среды (химических препаратов, лекарств) гонококки могут менять размеры и форму, становиться грамположительными. Способность гонококков менять свойства часто осложняет диагностику гонореи.
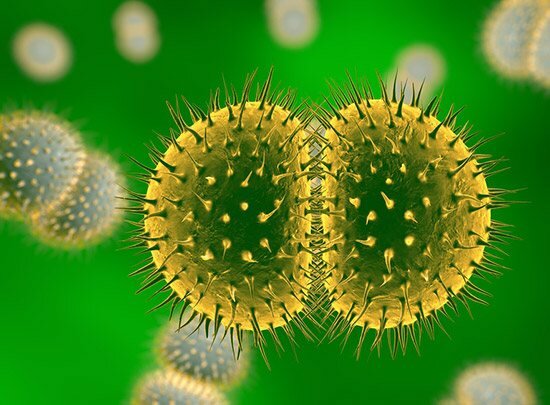
Культуральные свойства
Гонококки хорошо размножаются в жидких питательных средах и на плотных средах с рH от 7,2 до7,4 единиц, содержащих нативный человеческий белок (асцитную жидкость, кровь, сыворотку крови). Культивирование гонококков происходит при температуре 37 градусов Цельсия в атмосфере, содержащей 3 – 5 % углекислого газа. При дальнейшем культивировании потребность в углекислом газе отпадает.
Устойчивость во внешней среде
Во внешней среде гонококки малоустойчивы. На них пагубно влияет повышение и понижение температуры, высыхание, прямые солнечные лучи. Бактерии погибают при самых малых концентрациях дезинфицирующих средств. Но во влажной среде, например, в гное, на грязном белье они могут сохранять свою жизнеспособность до 24 часов.
Эпидемиология
Гонорея – антропогенное заболевание, передаётся только от человека к человеку. Гонорея не переносится животными. Инфекция распространяется при половых контактах, очень редко бытовыми способами, например, через грязное белье. Заболеванию подвержены люди, часто меняющие половых партнёров (девиантные, асоциальные слои населения). Заражение начинается с момента полового контакта с носителем инфекции, инкубационный период длится от одного дня до одного месяца, обычно около недели. У 70 % женщин и 10 % мужчин заболевание проходит бессимптомно.
ПЦР
ПЦР-диагностика, или полимеразная цепная реакция, направлена на определение специфической нуклеотидной последовательности участка ДНК возбудителя инфекции внутри клетки, чего нельзя добиться при мазке или бакпосеве. ПЦР-анализ часто используется для выявления: хламидиоза, уреаплазмоза, микоплазмоза, гениального герпеса, гонореи, трихомониаза. ДНК-диагностика незаменима для выявления вирусных гепатитов и ВИЧ-инфекции. Данный метод способен выявить возбудителя даже на стадии инкубационного периода, однако он не дает представления об активности вируса, как это дает ИФА. Кроме того, ПЦР может не выявить генитальный герпес и цитомегаловирус в соскобе с влагалища, если вирус находится в «спячке» — для выявления данных инфекций рекомендуется использовать метод иммуноферментного анализа. Правила сдачи материала на ПЦР-диагностику такие же, как при бакпосеве.
ПЦР — наиболее точный и современный метод диагностики. Проведенная в нескольких зарубежных исследовательских центрах суммированная оценка чувствительности различных методов диагностики показала, что «быстрые» или экспресс-тесты имеют чувствительность 40-60%, ИФА — 50-70%, прямая иммунофлюоресценция (ПИФ) — 55-75%, культуральное исследование — 60-80%, а ПЦР от 90 до 100%.
Серологические методы исследования
В основе всех серологических реакций лежит взаимодействие антигена и антитела. Серологические реакции используются в двух направлениях.
1. Обнаружение с диагностической целью антител в сыворотке крови обследуемого. В этом случае из двух компонентов реакции (антитело, антиген) неизвестным является сыворотка крови, так как постановка реакции проводится с заведомо известными антигенами. Положительный результат реакции свидетельствует о наличии в крови антител, гомологичных применяемому антигену; отрицательный результат указывает на отсутствие таковых. Достоверные результаты получают при исследовании «парных» сывороток крови больного, взятой в начале заболевания (3-7-й день) и через 10-12 дней. В этом случае удается наблюдать динамику нарастания антител. При вирусных инфекциях лишь четырехкратное и большее повышение титра антител во второй сыворотке имеет диагностическое значение.
С внедрением в практику лабораторий метода иммуноферментного анализа (ИФА) стало возможным определять в крови больных антитела, относящиеся к различным классам иммуноглобулинов (IgM и IgG), что существенным образом повысило информативность серологических методов диагностики. При первичном иммунном ответе, когда иммунная система человека взаимодействует с инфекционным агентом в первый раз, синтезируются преимущественно антитела, относящиеся к иммуноглобулинам класса М. Лишь позднее, на 8-12 день после попадания антигена в организм, в крови начинают накапливаться антитела иммуноглобулинов класса G. При иммунном ответе на инфекционные агенты вырабатываются также и антитела класса А (IgA), которые играют важную роль в защите от инфекционных агентов кожи и слизистых оболочек.
2. Установление родовой и видовой принадлежности микроба или вируса. В этом случае неизвестным компонентом реакции является антиген. Такое исследование требует постановки реакции с заведомо известными иммунными сыворотками.
Серологические исследования не обладают 100%-й чувствительностью и специфичностью в отношении диагностики инфекционных заболеваний, могут давать перекрестные реакции с антителами, направленными к антигенам других возбудителей. В связи с этим оценивать результаты серологических исследований необходимо с большой осторожностью и учетом клинической картины заболевания. Именно этим обусловлено использование для диагностики одной инфекции множества тестов, а также применение метода Western-blot для подтверждения результатов скрининговых методов.
В последние годы прогресс в области серологических исследований связан с разработкой тест-систем для определения авидности специфических антител к возбудителям различных инфекционных заболеваний.
Авидность — характеристика прочности связи специфических антител с соответствующими антигенами. В ходе иммунного ответа организма на проникновение инфекционного агента стимулированный клон лимфоцитов начинает вырабатывать сначала специфические IgM-антитела, а несколько позже и специфические IgG-антитела. IgG-антитела обладают поначалу низкой авидностью, то есть достаточно слабо связывают антиген.
Затем развитие иммунного процесса постепенно (это могут быть недели или месяцы) идет в сторону синтеза лимфоцитами высокоспецифичных (высокоавидных) IgG-антител, более прочно связывающихся с соответствующими антигенами. На основании этих закономерностей иммунного ответа организма в настоящее время разработаны тест-системы для определения авидности специфических IgG-антител при различных инфекционных заболеваниях.
Высокая авидность специфических IgG-антител позволяет исключить недавнее первичное инфицирование и тем самым с помощью серологических методов установить период инфицирования пациента. В клинической практике наиболее широкое распространение нашло определение авидности антител класса IgG при токсоплазмозе и цитомегаловирусной инфекции, что дает дополнительную информацию, полезную в диагностическом и прогностическом плане при подозрении на эти инфекции, в особенности при беременности или планировании беременности.
ПИФ
ПИФ предусматривает прямое выявление антигенов хламидий.
ПИФ-метод является важнейшим скриниговым методом диагностики урогенитального хламидиоза.
Показания к назначению анализа:
- Острая фаза заболевания.
- Хроническая фаза заболевания.
- Установление этиологии хронического инфекционного процесса урогенитального тракта.
- Беременность при отягощённом акушерском анамнезе.
- Бесплодие неясного генеза.
Подготовка к исследованию: У женщин взятие биологического материала лучше всего проводить не ранее чем через 14 дней после менструации. Перед взятием материала пациентам рекомендуется воздержаться от мочеиспускания в течение 1,5-2 часов.
Материал для исследования: соскоб из уретры или цервикального канала, осадок мочи, секрет предстательной железы.
Недостатком данного метода является частота ложноположительных результатов на хламидиоз. При использовании метода прямой иммунофлюоресценции ложноположительный диагноз урогенитального хламидиоза ставится у 36% пациентов. В зарубежной практике установленный по ПИФ диагноз принято подтверждать с помощью культурального исследования.
Подробное описание исследования
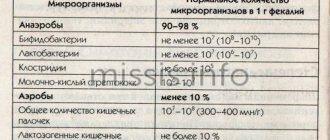
Микрофлорой (микробиотой, биоценозом, флорой) называют совокупность микроорганизмов, которые заселяют определенные участки нашего организма. Микрофлора мочеполовой системы состоит из эубиотических (полезных) видов бактерий, однако может включать в себя и условно-патогенные микроорганизмы. К последним могут относиться некоторые виды стрептококков, стафилококков, энтеробактерий и др. Данные микробы не вызывают заболевания, когда находятся в небольшом количестве, однако при неблагоприятных условиях — сахарном диабете, переохлаждении, наборе избыточной массы тела — могут вызывать воспалительную патологию.
Наиболее часто встречаются следующие болезни мочеполовой системы:
- Уретриты — воспаления мочеиспускательного канала, считаются частой патологией у мужчин, традиционно делятся на гонококковые и негонококковые;
- Циститы — воспалительные болезни мочевого пузыря, в большинстве случаев вызваны кишечной палочкой, болеют преимущественно лица женского пола, что объясняется их анатомофизиологическими и гормональными особенностями;
- Вагиниты и вагинозы — патология влагалища. Вагиниты могут быть специфическими (вызванными гонореей, трихомонадой) и неспецифические. Вагинозы провоцирует дисбаланс микроорганизмов, преобладание Gardnerella vaginalis, Peptostreptococcus, Clostridiales spp. и др.).
Уретрит и цистит в большинстве случаев проявляются:
- Учащенным мочеиспусканием;
- Болевым синдромом;
- Слабостью, плохим самочувствием;
- Небольшим повышением температуры тела.
При вагинитах наблюдаются зуд, жжение в соответствующей области, патологические выделения из влагалища. Последние имеют неприятный запах, дискомфорт при половом акте.
При посеве отделяемого урогенитального тракта на флору используется культуральный метод, который основан на выращивании колоний микроорганизмов на специальных питательных средах. Этот тест определяет качественный и количественный состав микрофлоры, в том числе выявляет условно-патогенные и патогенные микроорганизмы.
Микроскопия урогенитального тракта представляет один из методов диагностики различных инфекционных заболеваний мочеполовой системы и обычно используется как исследование, позволяющее провести скрининг, расширять диагностику и выявлять некоторые микроорганизмы, которые не определяются при посеве отделяемого мочеполовой системы. Для микроскопии используется биоматериал (мазок) из различных органов (половых путей женщины, уретры и пр). Данный анализ и посев взаимодополняют друг друга, выявляя максимальный спектр микробов.
Микроскопический метод является предпочтительным для следующей патологии:
- Бактериальный вагиноз;
- Цитолитический вагиноз,
- Специфический и неспецифический вагиниты;
- Вагинальная эпителиальная атрофия.
В ходе микроскопии определяют количество лейкоцитов, состав флоры (палочковая, кокковая, кокко-бациллярная), наличие грибов и ключевых клеток (показатель бактериального вагиноза). Далее при отклонении от нормы обычно назначается посев, который помогает определить, какая именно флора вызывала заболевание и к чему она восприимчива, а к чему резистентна.
Антибиотики применяются для профилактики и терапии бактериальных инфекций, в том числе и заболеваний урогенитального тракта. Устойчивость микроорганизмов к антибактериальным препаратам представляет собой естественное явление, которое может быть причиной неэффективности проводимого лечения. В то же время при неправильном применении антибактериальных препаратов этот процесс приобретения устойчивости заметно ускоряется. Именно поэтому важно определение чувствительности микробов к данным лекарствам.
Бактериофаги — это вирусы, обладающие способностью проникать в бактериальные клетки, размножаться в них и разрушать их. В медицинской практике бактериофаги применяются для лечения и профилактики инфекционных заболеваний, вызванных бактериями.
Таким образом, анализ представляет собой комплексное исследование, позволяющее наиболее точно выявить различную патологию биоценоза урогенитального тракта, а также определить чувствительность к антибактериальным препаратам (расширенному спектру) и бактериофагам, что позволит назначить эффективное лечение. Исследование подходит как женщинам, так и мужчинам. Нередко назначается в качестве скрининга. Может дополняться другими исследованиями (фемофлора, андрофлора).
ИФА
Иммуноферментный анализ нацелен на выявление антител в крови. Соответственно, чем больше титр, тем больше антител к тому или иному инфекционному заболеванию. IgG – антитела говорят о перенесенном в прошлом инфекционном заболевании, а IgМ – антитела говорят о наличии острого инфекционного процесса. ИФА позволяет диагностировать:
- вирусные инфекций: гепатиты, ВИЧ-инфекции, вирус герпеса, краснухи, цитомегаловирус;
- бактериальные инфекции: туберкулез, боррелиоз, сифилис;
- иные болезни: лямблиоз и токсоплазмоз.
Такой анализ крови необходим, чтобы определить стадию заболевания, оценить эффективность лечения, получить информацию о перенесенном ранее заболевании.
Что ещё назначают с этим исследованием?
Андрофлор (Исследование микрофлоры урогенитального тракта у мужчин), соскоб
28.118. Соскоб 3 дня
2 500 Р Добавить В корзину
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
3.9.1. Венозная кровь 1 день
720 Р Добавить В корзину
Микроскопическое исследование на грибы
166.0. 2 дня
530 Р Добавить В корзину
Микроскопическое исследование нативного мазка с окраской по Граму
167.0. 1 день
510 Р Добавить В корзину
Общий анализ мочи
9.1. Моча 1 день
380 Р Добавить В корзину
Фемофлор-8 (Исследование микрофлоры урогенитального тракта у женщин, 8 показателей), соскоб
27.38. Соскоб 3 дня
1 850 Р Добавить В корзину