Наша клиника может предложить Вам консультацию оториноларинголога (консультация ЛОРа). Если ранее Вы уже выполняли какие-то исследования, мы попросим взять их с собой на консультацию к ЛОРу. В случае заболевания мы предложим Вам помощь врача оториноларинголога, невролога и других нужных специалистов.
- Ухо и слух, слуховой нерв
- Гортань и голосовые связки
Анатомия гортани
У взрослого человека гортань расположена на уровне IV-VI шейных позвонков по средней линии шеи. Вверху она соприкасается с подъязычной костью, внизу – переходит в трахею, сзади – покрыта клетчаткой и сообщается с глоткой. Передняя поверхность гортани покрыта мышцами, фасциями и кожей.
Орган имеет сложное анатомическое строение – в нем присутствуют хрящи, связки, множество мышц и суставов. Крупный щитовидный хрящ, который еще называют кадыком, пальпируется на шее, у мужчин значительно выдается вперед.
Функции гортани:
- дыхательная – регуляция внешнего дыхания, его глубины и ритма;
- изолирующая (защитная) – защита дыхательных путей от попадания пищи во время глотания, поступления из воздуха вредных примесей (для этого происходит спазм гортани), эвакуация наружу с помощью кашля инородных частиц, попавших в дыхательные пути;
- голосовая (фонаторная) – образование гласных и части согласных звуков при прохождении воздуха через голосовую щель.
Рак гортани – злокачественное новообразование, чаще развивающееся из плоского эпителия. Локализуется во всех отделах органа.
Как сохранить голос?
Голос человека — это тончайший инструмент, требующий деликатного обращения. Курение, алкоголь, телефонные разговоры, работа в пыльных помещениях, громкая речь – это список факторов, которые негативно влияют на голосовой аппарат.
Меры профилактики:
- соблюдать режим голосовой нагрузки. При перенапряжении нужен отдых, полное молчание (6-12 часов необходимо для восстановления);
- не ложиться сразу после еды, для предотвращения рефлюкса пищевого комка и попадания через пищевод в гортань;
- сбалансированное питание. Исключение газированных напитков, острой, слишком горячей еды;
- отказ от алкоголя, курения;
- отдых, уменьшение стресса;
- дышать через нос. Это защищает дыхательные пути от попадания пыли, вирусов, инфекций;
- контролировать уровень влажности в помещении;
- пить норму воды в день.
Представителям голосо-речевых профессий рекомендованы консультации врача-фониатра не реже чем раз в полгода.
Статистика заболеваемости
На рак гортани приходится доля в 2,6% от всех онкологических заболеваний. Он находится на первом месте по частоте возникновения среди опухолей головы и шеи. В 95% случаев злокачественные поражения гортани – это плоскоклеточный рак, по 2% приходится на железистый рак и базалиому, 1% – на редкие виды рака.
Более подвержены заболеванию мужчины – у них оно диагностируется в 9-10 раз чаще, чем у женщин. 80-95% больных составляют мужчины от 40 до 60 лет. Большинство из них – злостные курильщики.
Прогноз выживаемости напрямую зависит от того, в какой стадии выявлен рак, и от его локализации. Если опухоль выявлена на I стадии, пятилетняя выживаемость составляет 85%, на II – 70%, на III – 60%, на IV стадии она уменьшается до 20%.
При начале химиолучевой терапии на ранних стадиях достигается стойкая ремиссия в 85-95% случаев, на поздних – в 30-40 %.
Новообразования верхнего отдела гортани дают метастазы в регионарные лимфоузлы в 35-45% случаев, нижнего отдела – в 15-20%. В зоне голосовых связок лимфатическая сеть развита слабее, поэтому опухоль этого отдела метастазирует редко и поздно.
Что покажет КТ гортани?
Метод компьютерной томографии основан на применении рентгеновских лучей, с их помощью производят сканирование изучаемой области. При этом ткани человеческого тела поглощают ионизирующие электромагнитные волны с разной интенсивностью, которая зависит от твердости исследуемых структур. Костные и хрящевые элементы, а также участки с повышенной плотностью выглядят на фотографиях как светлые пятна, мягкие ткани и очаги разрежения представлены темными зонами.
КТ гортани и горла покажет, что происходит в области носо- и ротоглотки, щитовидной железы, верхних третей трахеи и пищевода. По результатам исследования радиолог дает оценку состоянию лимфатических узлов, мышц шеи. При введении контрастного раствора просматривают мягкие ткани и сосуды, визуализируют новообразования и участки воспаления. На томограммах хорошо видны патологические изменения в области шейных позвонков, подъязычной кости, хрящей гортани.
КТ горла позволяет увидеть кальцинацию лимфатических узлов, окостенение связок, обызвествление щитовидной железы. На снимках определяется форма и размеры горла и гортани, их контуры, структура тканей.
Компьютерную томографию перечисленных выше органов проводят для уточнения следующих патологических изменений:
- дивертикулов пищевода;
- доброкачественных и злокачественных опухолей гортани и тканей шеи;
- лимфаденитов;
- флегмон, абсцессов мягких тканей шеи;
- деструкции хрящей гортани;
- ларингита;
- заболеваний щитовидной железы;
- наличия инородных тел в пищеводе, трахее;
- травматических повреждений шеи;
- кистозных полостей в исследуемой зоне;
- атеросклероза, стенозов, тромбозов сосудов шеи.
На основании послойных снимков компьютерная программа создает объемное изображение гортани, на котором детально показаны патологические изменения всех структур органа.
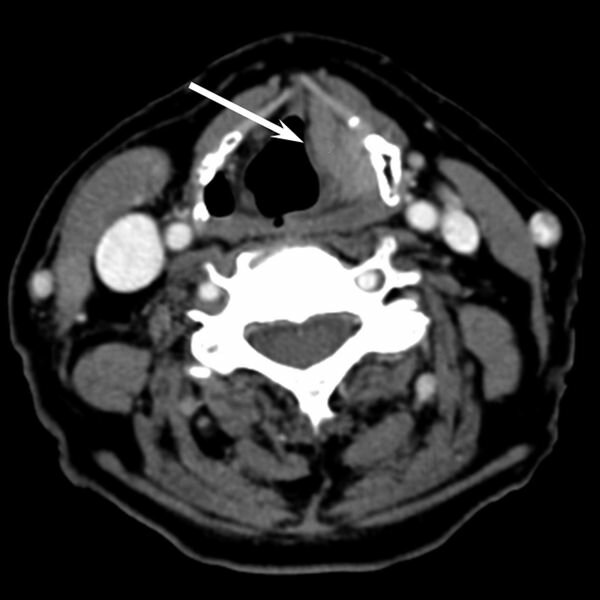
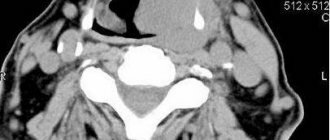
Опухоль (предположительно ларингоцеле) на снимке КТ гортани, стрелка указывает на изменение (выпячивание) слизистой в области новообразования.
Причины и факторы риска
Рак гортани, как и другие онкозаболевания, развивается из мутировавших клеток нормальных тканей или доброкачественных опухолей. Озлокачествление клеток, или малигнизация, происходит под воздействием внешних факторов, также существуют заболевания, имеющие высокий риск перерождения.
Внешние факторы, провоцирующие возникновение рака гортани:
- курение и жевание табака;
- прием алкоголя;
- профессиональные вредности – запыленность, высокие и низкие температуры, пары бензола, нефтепродуктов, смол фенола.
Заболевания, склонные к малигнизации:
- давно существующий папилломатоз;
- фиброма с широким основанием;
- лейкоплакия;
- пахидермия;
- дискератоз;
- желудочковые кисты;
- хронические воспалительные процессы.
Стробоскопия ↑
Рентген, УЗИ, томография и ларингоскопия не могут в полной мере оценить состояние голосовых связок, для их исследования требуется стробоскопия гортани. Этот метод заключается в возникновении вспышек света, которые совпадают с колебаниями связок, создавая своеобразный стробоскопический эффект.
Такие патологии как воспалительный процесс в связках или наличие новообразований выявляются по следующим критериям:
- не одновременное движение голосовых связок. Так одна складка начинает свое движение раньше, а вторая запаздывает;
- неравномерное движение, одна складка заходит больше на среднюю линию, чем вторая. Вторая же складка имеет ограниченное движение.
Симптомы рака гортани
Первые признаки опухоли неспецифические, они сходны с симптоматикой многих воспалительных заболеваний, по ним трудно заподозрить онкологический процесс и, тем более, определить его локализацию.
Ранние симптомы:
- субфебрильная температура;
- слабость, быстрая утомляемость, общее недомогание;
- сонливость.
Поздние признаки различаются в зависимости от места развития новообразования.
Для рака надсвязочного отдела характерны:
- сухость и першение в горле;
- дискомфорт и боль при глотании, иррадиирующая в ухо на стороне развития опухоли, поперхивание;
- ощущение инородного тела в гортани;
- глухой голос.
Симптомы новообразования на голосовых связках:
- изменение голоса, потеря звучности и мелодичности;
- хрипота и осиплость.
- При развитии опухоли в подсвязочной области больные жалуются на:
- приступообразный сухой кашель;
- нарушения голоса.
В позднем периоде, когда рак любой локализации прорастает в просвет гортани, появляются затруднение дыхания, приступы удушья, гнилостный запах изо рта, кашель со сгустками крови. Из-за дискомфорта при глотании больной ограничивает принятие пищи, развивается истощение.
Чем раньше человек обратится за помощью, тем эффективнее будет лечение. Даже ранние признаки (слабость, утомляемость) должны стать причиной для визита к доктору. В этом случае можно успеть диагностировать опухоль на ранней стадии. При появлении кашля, затрудненного глотания обращаться к врачу нужно незамедлительно.
Что лечит отоларинголог
Сфера деятельности отоларинголога – лечение всех заболеваний и патологических состояний, связанных с нарушением функций носа, горла, ушей: ухудшение слуха, затруднение носового дыхания, болезни горла. Кроме того, оториноларинголог может иметь узкую специализацию, например, отоневролог (специалист по патологии связи внутреннего уха и различных отделов головного мозга), аудиолог (специалист по восстановлению слуха), фониатр (врач, специализирующийся на лечении голосовых связок).
Пациенту требуется оториноларинголог, если у него есть жалобы на ухудшение функций таких органов, как:
- ухо;
- горло;
- гортань;
- голосовые связки;
- нос;
- придаточные пазухи носа;
- миндалины;
- пищевод;
- бронхи.
Классификация
Классификацию рака гортани проводят по разным критериям.
Локализация образования
Выделяют три анатомических отдела органа:
- надсвязочный (вестибулярный);
- средний (голосовые связки);
- подсвязочный.
Рак надсвязочной области развивается наиболее часто – от 65% до 70% от всех опухолей гортани. Возникает на одной стороне, быстро распространяется на вторую. Для новообразований в этой области характерны агрессивный рост, скорое появление метастазов.
Опухоль среднего отдела диагностируется в 25-30% случаев. Обычно развивается на одной голосовой связке. Менее агрессивна, чем в надсвязочной. Нарушения голоса заставляют больных достаточно быстро обращаться к врачу, благодаря этому опухоли связок нередко выявляют на ранних стадиях. Локализация образования облегчает хирургический доступ к нему.
Новообразования подсвязочной области самые редкие – примерно 2% случаев. При этом они характеризуются достаточно быстрым инфильтративным ростом, а их расположение затрудняет хирургический доступ и повышает риск травмы голосовых связок при операции.
Стадии рака гортани, российская классификация
По распространенности процесса злокачественные поражения гортани подразделяют на четыре стадии – I, II, III и IV, III стадия имеет подстадии а, б, IV – а, б, в, г.
| Стадия | Характеристика |
| I | Образование ограниченного размера, не выходит за пределы слизистой оболочки одного анатомического отдела гортани. |
| II | Процесс полностью захватывает один анатомический отдел гортани (могут вовлекаться все слои), не распространяется за его пределы, не метастазирует. |
| III | а – опухоль выходит за пределы одного анатомического отдела гортани, распространяется на рядом лежащие ткани, вызывает неподвижность половины гортани. б – помимо перехода рака на соседние анатомические области, поражаются регионарные лимфоузлы: обнаруживается один неподвижный либо несколько подвижных увеличенных узлов. |
| IV | а – распространение новообразования на соседние органы. б – образование занимает значительную часть гортани, проникает в подлежащие ткани. в – в лимфоузлах шеи выявляются неподвижные метастазы. г – опухоль любого размера, метастазирует в регионарные лимфоузлы, отдаленные органы. |
Характер роста
Экзофитный рак – растет в просвет органа либо наружу. Образование обычно возникает на стенке гортани и разрастается наружу, перекрывая просвет верхних дыхательных путей. Не имеет четких границ, поверхность опухоли бугристая, с сосочковидными наростами.
Эндофитный (инфильтративный) рак – растет внутрь, в ткань органа. Выглядит как инфильтрат с изъязвлениями, без четких контуров. Проникает в толщу прилегающих тканей.
Смешанный – сочетает в себе черты экзо- и эндофитного роста.
Гистологическая структура
Чаще всего рак гортани возникает из клеток плоского эпителия. Гораздо реже диагностируются железистый рак, базалиома и другие редкие типы опухоли. Некоторые виды подразделяются дополнительно:
- Плоскоклеточный рак: неороговевающий – возникает из неороговевающего эпителия, быстро растет, имеет высокий риск появления метастазов;
- ороговевающий – развивается медленно, метастазы появляются через длительный срок.
-
Железистый (аденокарцинома):
-
низкодифференцированная – затруднительно определить тип клеток и тканей, составляющих новообразование, опухоль характеризуется высокой степенью злокачественности, быстро растет и метастазирует;
- умеренно дифференцированная – разная структура опухолевых клеток, высокая скорость их размножения;
- высокодифференцированная – клетки опухоли отличаются от здоровых только размером ядра, опухоль часто растет бессимптомно, имеет благоприятный прогноз.
- Базалиома – клетки новообразования перерождаются из элементов базального слоя эпидермиса. Характеризуется возможностью рецидива после лечения, отсутствием метастазов, относительно благоприятным прогнозом.
- Редкие виды.
- лобный рефлектор — специальное сферическое зеркало, используемое для освещения обследуемых ЛОР-органов путем отражения света;
- риноскоп – оптический прибор для исследования полостей носа;
- отоскоп – инструмент для исследования ушных ходов;
- гортанное или носоглоточное зеркало;
- двусторонние шпатели;
- ушную воронку для оценки функционального состояния барабанной перепонки.
- анализ крови;
- мазки из носа и глотки на содержание микрофлоры;
- пункция.
- рентгенография;
- диафаноскопия
- компьютерная томография;
- УЗИ;
- эндоскопия;
- магнитно-резонансная томография.
- Исследование структуры и функционального состояния уха, слуха и слухового нерва;
- Поиск причины заболевания.
- Эндоскопия полости уха. Для этого исследования, с помощью эндоскопа (тончайший прибор) Ваш лечащий врач проведет визуальное исследование состояния тканей уха, определит наличие воспаления и патологических элементов в ухе (гной, грибковый налёт и т.д).
- Тимпанометрия позволяет выявить нарушения в работе среднего уха, оценить полноценность выполняемых средним ухом функций. Тимпанометрияпроводится на приёме у ЛОРа.
- Аудиометрия незаменима при исследовании остроты слуха. Мы предложим Вам провести аудиометрию на консультации.
- Исследование методом вызванных слуховых потенциалов покажет, насколько правильно нервный импульс проходит по слуховому нерву к головному мозгу.
- Компьютерная томография височных костей и органов слуха. Компьютерная томография – самый удобный метод для определения состояния височных костей, мягких тканей и диагностики в них воспаления или новообразований, сдавливающих нерв. При необходимости мы предложим Вам помощь специалиста.
- МР-томография мозга. При МРТ мозга можно увидеть слуховые нервы, слуховые центры головного мозга. Височные кости, в которых лежат периферические органы слуха, более полноценно «видит» компьютерная рентгеновская томография.
- Бактериологическое исследование флоры уха (бакпосев, ПЦР) понадобиться для подбора целенаправленного лечения, в том случае, если заболевание уха вызвала микробная флора: грибы, стрептококки, стафилококки и т.д.
- Ультразвуковые исследования сосудов шеи и головы могут быть ценны при нарушениях слуха и при шуме в ушах, т.к. эти симптомы могут появляться при нарушении мозгового кровообращения.
- Обследование на нейроинфекции, которые могут быть причиной воспаления слухового нерва.
- киста голосовых складок, острый или хронический ларингит в стадии обострения, папилломатоз или паралич гортани, узелки, полипы, парез.
- функциональные дисфонии (спастическая, гипотонусная, гипертонусная и др.);
- новообразования в гортани, в складках;
- занимается восстановлением голоса после лечения оперативным путем заболеваний гортани.
- табачная зависимость;
- злоупотребление алкоголем (особенно спиртными напитками с высоким содержанием этанола);
- воздействие на органы дыхания вредных химических веществ;
- контакт с асбестом (раньше он использовался как рубероид);
- воздействие тяжелых металлов (хрома, никеля и урана);
- дефицит витамина А;
- механические травмы гортани;
- гастроэзофагеальная рефлюксная болезнь;
- неправильное пользование голосом (например, в профессиях учитель и певец);
- инфекция, вызванная вирусом папилломы человека (ВПЧ).
КТ гортани, что показывает?
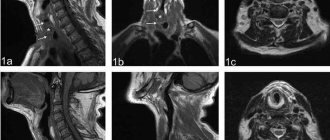
Компьютерная томография – метод аппаратной диагностики, который визуализирует строение внутренних органов, показывает состояние тканей и помогает выявить заболевание в начальной стадии. В результате процедуры врач получает серию послойных изображений изучаемой зоны с шагом от 1,0 мм. КТ гортани позволяет дифференцировать воспалительные, дистрофические, дегенеративные процессы, травматические поражения, неоплазии и другие патологические явления в области горла.
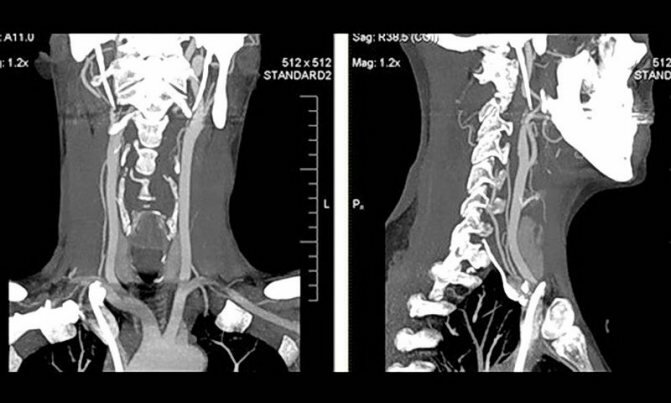
Снимок КТ гортани во фронтальной и сагиттальной проекциях
Метод эффективен при оценке состояния костных и хрящевых элементов, для визуализации мягкотканных структур врачи-радиологи используют контрастирование. В указанном случае пациенту вводят внутривенно йодсодержащий раствор, который подсвечивает кровеносное русло и значительно повышает информативность полученных фотографий.
Диагностика рака гортани
Во время первичного обращения врач собирает анамнез жизни, болезни пациента, расспрашивает его о наличии провоцирующих факторов, проводит визуальный осмотр, пальпирование шеи, непрямую ларингоскопию – осмотр гортани зеркалом на длинной изогнутой ручке.
При сохраняющихся подозрениях на опухолевое образование пациенту назначают прямую ларингоскопию. Это инвазивная диагностическая процедура, во время которой гортань, трахею, бронхи осматривают с помощью ларингоскопа (жесткий метод) или гибкого фиброскопа. Как правило, во время прямой ларингоскопии проводится биопсия новообразования – забор биоматериала для цитологического и гистологического анализа.
На ранних стадиях эффективным методом диагностики считается определение онкомаркеров SCC и CYFRA 21-1. Для анализа на онкомаркеры у пациента берется венозная кровь.
Чтобы оценить степень прорастания опухоли, поражения лимфоузлов, наличие метастазов в отдаленных органах и тканях используют дополнительные процедуры: КТ или МРТ, ПЭТ-сканирование, биопсию сторожевых лимфоузлов, сцинтиграфию, рентгенографию.
Как проходит осмотр
Как и врач любой другой специализации, оториноларинголог начинает прием со сбора анамнеза и выяснения причины жалоб пациента. Как правило, врач интересуется перенесенными инфекционными заболеваниями, наличием аллергии на пыльцу растений, шерсть домашних животных, медикаменты. Кроме этого, врач-оториноларинголог в обязательном порядке должен выяснить, имеется ли у больного генетическая предрасположенность к заболеваниям или врожденные патологии гортани, носа, ушей.
После беседы с пациентом врач приступает непосредственно к наружному осмотру и пальпации. При наружном осмотре врач может использовать медицинские инструменты и приборы:
Если для постановки диагноза врач не получил достаточно сведений, он может задействовать методы лабораторной диагностики:
В современной оториноларингологии широко применяются такие методы обследований, как:
Применение современных инструментальных и аппаратных методов позволяют сделать диагностику максимально информативной.
Если вам предстоит посещение оториноларинголога, весь этот перечень инструментов и методов диагностики заболеваний лор-органов не должен стать причиной боязни: если пациент спокоен и расслаблен, все исследования, проводимые врачом, не приносят боли и дискомфорта. При получении данных анализов и других видов обследования врач устанавливает диагноз и назначает адекватное медикаментозное и физиотерапевтическое лечение, а при необходимости и хирургическая операция.
Методы лечения
При раке гортани применяют лучевую, химиотерапию (редко), таргетную терапию, хирургические операции. Может применяться один метод или комплексный подход, в зависимости от стадии опухоли, ее расположения, степени агрессивности, формы роста, распространенности процесса.
Консервативная терапия
Практически всегда первым этапом лечения является лучевая терапия. Она применяется для лечения рака гортани среднего отдела, который отличается высокой радиочувствительностью, а также при новообразованиях верхней и нижней областей гортани I-II стадии. Облучение иногда сочетают с гипербарической оксигенацией – насыщением крови кислородом в специальной камере. Эта процедура усиливает действие лучей на переродившиеся клетки и уменьшает вред для здоровых тканей.
Лечение рака гортани III-IV стадии, локализующегося в верхней области органа, начинают с химиотерапии. Для нижнего и среднего отделов гортани химиотерапия неэффективна.
Лучевая и химиотерапия могут применяться в комплексе.
Таргетная терапия – направленное воздействие лекарственным препаратом на рецептор эпидермального фактора роста. При раке гортани на поверхности опухолевых клеток зачастую обнаруживается большое количество белка-рецептора EGFR, который стимулирует деление клеток. Лекарство «Цетуксимаб», используемое для таргетной терапии заболевания, подавляет активность этого рецептора. Препарат вводится внутривенно, обычно применяется в комплексе с облучением, на поздних стадиях – вместе с химиотерапией.
Оперативное лечение
Иногда при I-II стадиях рака гортани консервативной терапии достаточно. Если она оказалось неэффективной, а также при опухоли, выявленной на III-IV стадии, рекомендовано хирургическое вмешательство. Перед операцией всегда показана лучевая терапия для уменьшения размера новообразования.
При опухолях I-II стадии врачи стараются провести органосохраняющую резекцию: гемиларингэктомию – удаление одной голосовой связки, супраглотическую ларингэктомию – удаление части гортани выше связочного аппарата.
На ранних стадиях может применяться удаление опухоли лазером с помощью эндоскопа. Преимущество этого метода – малая травматичность, недостаток – не удается взять образец ткани для гистологического исследования.
На более поздних стадиях заболевания приходится прибегать к радикальным операциям: хордэктомии – полному удалению голосовых связок, тотальной ларингэктомии. В этом случае больной полностью лишается голоса.
Вспомогательные операции
Помимо непосредственного удаления злокачественного образования, выполняются и другие хирургические операции. При метастазировании рака гортани в регионарные лимфоузлы или высоком риске появления метастазов, эти узлы иссекаются вместе с окружающей их клетчаткой. Операция называется шейной диссекцией.
При удалении гортани полностью пациент нуждается в наложении трахеостомы – отверстия в трахею, созданного хирургическим путем. При создании трахеостомы верхний конец трахеи подшивается к коже шеи.
Если рак гортани создает затруднения в приеме пищи, пациенту накладывают гастростому – трубку, ведущую непосредственно в желудок.
При необходимости после обширного хирургического вмешательства проводится реконструктивная пластика – операции, позволяющие хотя бы частично восстановить функции удаленных органов.
Обследование уха, слуха и слухового нерва
Обследование уха и слуха в нашей клинике будет построено в нескольких направлениях:
Наиболее информативные исследования: эндоскопия полости уха, тимпанометрия, ауиометрия, исследование вызванных потенциалов. При необходимости, помимо эндоскопического исследования, тимпанометрии и аудиометрии мы предложим дополнительные исследования.
Консультация отоларинголога, комплекс обследований здоровья уха, слухового нерва, остроты слуха
На консультации у ЛОРа будет проведен осмотр и первичная проверка слуха. ЛОР-врач индивидуально рекомендует одно или несколько необходимых исследований. Это может быть:
Прогноз
Прогноз заболевания зависит от того, насколько рано выявлена опухоль. К сожалению, опухоли гортани нередко диагностируют поздно из-за неспецифичности ранних симптомов.
Впервые выявленный диагноз рака гортани III стадии составляет 46,8%, IV стадии – 17,0%. Показатель летальности на первом году от момента установления диагноза при поражении составляет гортани равен 24,2%.
У большого числа пациентов развивается устойчивость к лучевой и химиотерапии. При применении консервативной терапии в 20-40% случаев возникают рецидивные опухоли, лечение которых возможно только хирургическим путем.
Без лечения рак гортани длится от года до трех лет. Прогноз 85-90% случаев полного выздоровления дается только если опухоль обнаружена рано, своевременно начато и полностью пройдено лечение.
Где принимает лор
Если вы нуждаетесь в консультации оториноларинголога в Санкт-Петербурге, приглашаем посетить медицинский . Прием осуществляют опытные ЛОР-врачи, которые смогут оказать квалифицированную помощь в самых сложных диагностических случаях и помочь пациентам с запущенными формами заболеваний.
В распоряжении врачей клиники «Панацея» современное аппаратное и инструментальное обеспечение, мощная лабораторная и диагностическая база, качественные расходные материалы. В лечении заболеваний врачи нашей клиники придерживаются высоких мировых стандартов оказания медицинской помощи.
Профилактика развития рака гортани
Отказ от курения сигарет, трубок, кальянов, жевания табака – основа профилактики заболевания. Помогут предотвратить не только рак гортани, но и другие патологии, исключение алкогольных напитков или уменьшение их употребления.
Существует мнение, что красное мясо и копчености повышают риск возникновения онкологических патологий. Следует уменьшить их количество в меню, чаще употреблять в пищу свежие овощи, фрукты.
Важно вовремя проходить медицинские осмотры – диспансеризацию, профосмотры на предприятиях. При любых подозрениях на заболевание гортани, даже при появлении общей симптоматики, необходимо обратиться к врачу.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Какие болезни лечит фониатр
Фониатр должен иметь базисные знания о диагностировании и лечении органов, участвующих в образовании голоса. Он специализируется на патологических изменениях голосового аппарата, восстановлении голоса.
Фониатр лечит следующих состояний:
Причины возникновения заболевания
Чаще всего рак гортани поражает мужчин в возрасте от 40 до 70 лет. Однако за последнее десятилетие отмечался рост случаев выявления этого заболевания и у женщин. Но, как правило, он протекает у них в менее агрессивной форме и лучше поддается лечению.
Онкологи предполагают, что появление заболевания может быть обусловлено генетическими факторами, но до сих пор не обнаружено никаких мутаций, которые могли бы способствовать образованию рака гортани.
Другие возможные причины развития рака горла:

Чтобы снизить вероятность возникновения рака горла, достаточно отказаться от табака и алкоголя, соблюдать меры предосторожности, если вы работаете на производстве, где предполагается контакт с химическими веществами.
Как подготовиться к КТ гортани?
Метод компьютерной томографии не требует сложной предварительной подготовки. Пациенту нужно приехать по адресу клиники в назначенное время. После бесплатной консультации, на которой врач расскажет об особенностях КТ гортани, больной проходит в специальное помещение, переодевается в удобную одежду без воротника, снимает украшения, аксессуары, предметы туалета, которые могут повлиять на качество изображения.
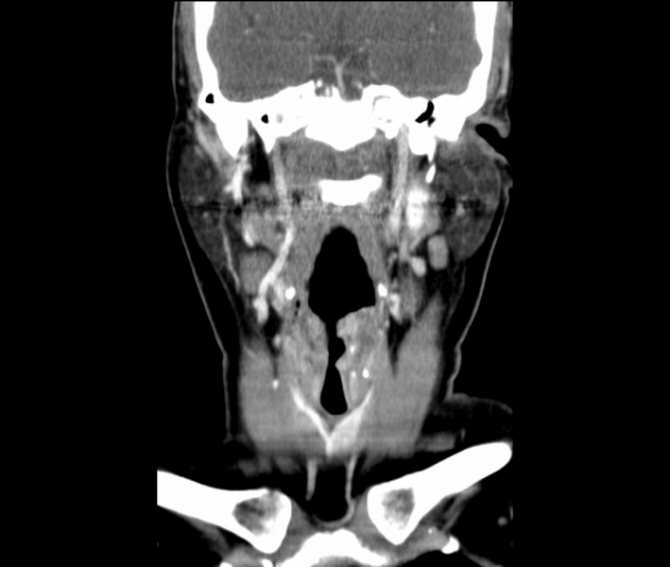
Плоскоклеточный неороговевающий рак гортани, снимок КТ во фронтальной проекции
Контрастная КТ требует предварительного анализа крови на креатинин. Повышенное содержание этого белка указывает на снижение фильтрационной функции почек. В клинике «Медицина Северной Столицы» пациент может сдать экспресс-тест на уровень креатинина непосредственно перед обследованием.
Пациентам необходимо предупредить врача об имеющихся заболеваниях, предполагаемой беременности, о приеме медицинских препаратов. Это поможет избежать осложнений при компьютерной томографии и использовании контраста.