Натощак или нет? Инструкция, как правильно сдавать анализы крови
Каждый раз, когда врач назначает анализы крови, встает вопрос, как правильно подготовиться к процедуре, чтобы получить максимально точный результат.
О самых основных правилах подготовки рассказала заведующая клинико-диагностической лабораторией, кандидат медицинских наук Ольга Анатольевна Литинская.
1. Большая часть анализов сдается натощак. Это значит, что между последним приемом пищи и процедурой должно пройти 6-8 часов. К этим анализам относятся все биохимические показатели, некоторые гормоны, серологические тесты (ВИЧ, гепатиты, сифилис), коагулограмма. Перед сдачей крови на показатели липидного спектра (холестерин, триглицериды) должно пройти не менее 10-12 часов. Перед сдачей общего анализа крови можно позволить себе легкий завтрак. Но после него кровь можно сдавать не раньше, чем через 2-3 часа. Сок, чай и кофе, особенно с сахаром – тоже под запретом. А вот выпить с утра немного воды и почистить зубы можно. Ужин накануне должен быть легким, без жирной пищи, так как она может привести к «помутнению» сыворотки крови и затруднить диагностику. 2. Многие гормоны подвержены суточным колебаниям, поэтому их надо сдавать строго до 12.00. Это гормоны щитовидной железы, паратгормон, АКТГ, кортизол и некоторые другие. 3. На результат исследования может повлиять стресс или физическая нагрузка (бег, подъем по лестнице). Желательно отдохнуть 10-15 минут перед процедурой, успокоиться. 4. Перед сдачей крови не рекомендуется принимать какие-либо лекарственные препараты, кроме случаев, когда необходимо определить концентрацию вещества в крови. 5. Не курить за час до анализа, особенно важно для сдачи крови на глюкозу. 6. Нельзя сдавать кровь после рентгенологического исследования, КТ и МРТ, физиотерапевтических процедур. 7. Особые требования к женщинам репродуктивного возраста (до наступления менопаузы). Такие гормоны, как ФСГ, ЛГ, пролактин, эстриол, эстрадиол, прогестерон сдаются в определенные дни менструального цикла. Обязательно придерживайтесь рекомендации лечащего врача. 8. А вот ПЦР, генетические и аутоиммунные тесты, аллергические пробы, не требуют особой подготовки. Их можно сдавать в любое время суток. И еще одно важное уточнение. В разных лабораториях могут применятся разные методы работы с кровью, даже единицы измерения могут отличаться. Корректно сравнивать между собой только те результаты, которые выполнены в одной лаборатории и в одно и тоже время суток. Это необходимо знать тем, кто регулярно сдает кровь на одни и те же тесты. Клинико-диагностическая лаборатория ФГБУ «НМИЦ ТПМ» Минздрава России предлагает широкий перечень лабораторных услуг. В нашем распоряжении современное оборудование, квалифицированный персонал, большой опыт работы и федеральный контроль качества.
Большинство анализов выполняются за один рабочий день.

Референсные значения
Результат выдается в форме:
- RHD+ПОЛ;
- RHD+ПОЛ с дополнительным комментарием — «Выявлен слабый резус-антиген. При гемотрансфузии рекомендовано использовать резус-отрицательные эритроциты»;
- RHD-ОТР.
Эритроциты (красные клетки крови) несут на своей поверхности различные белки (антигены). Эти антигены наследуются от родителей.
Выявлено около 236 эритроцитарных антигенов (большинство из них встречаются редко). Они объединены в системы группы крови. Одна из таких систем, которая имеет огромное практическое значение – это система резус-фактора. Среди антигенов системы Резус наибольшее значение имеет антиген D (RhD). Именно антиген D подразумевается под термином резус-фактор. По наличию или отсутствию антигена D люди делятся на резус-положительных и резус-отрицательных.
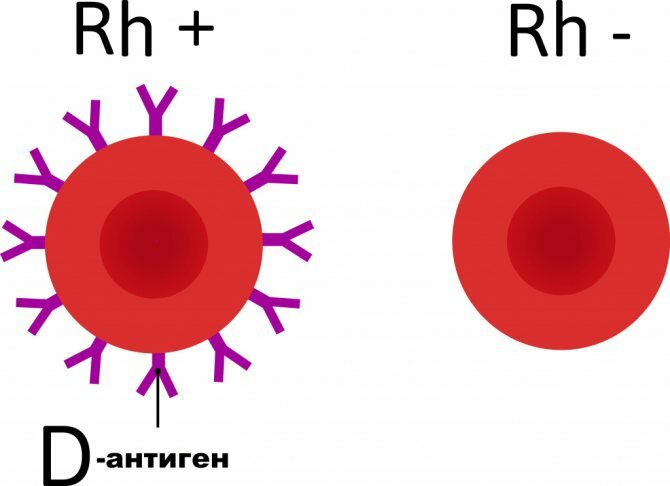
Антиген D (резус-фактор) обладает выраженными иммуногенными свойствами (способность вызывать образование антител).
Резус-конфликт (несовпадение по резус-принадлежности реципиента и донора, матери и плода) в 95% случаев является причиной гемолитической болезни новорожденных, а также частой причиной тяжелых осложнений, возникающие после переливания крови (посттрансфузионные осложнения).
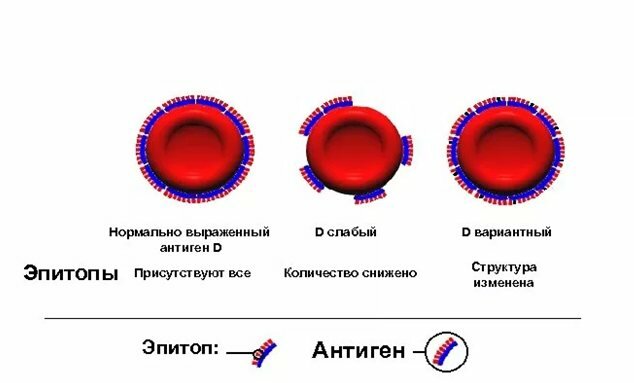
При определении резус-принадлежности различают несколько вариантов антигена D, что может приводить к затруднению его определения. Чаще всего эритроциты резус-положительного человека несут на себе все виды антигена D (
нормально выраженный D антиген
). У некоторых людей на эритроцитах представлены нормальные виды антигена, но снижено их количество на поверхности клетки – этот вариант называют
Dслабый
. Если эритроциты несут не все виды антигена D (отличаются качественно), то такой вариант обозначают как
D вариантный
.
Исследование крови на резус-принадлежность является важным этапом предоперационной подготовки пациента, когда есть вероятность, что потребуется переливание донорской крови (гемотрансфузия). Если человеку (реципиенту) с резус-отрицательной кровью перельют резус-положительную кровь, иммунная система реципиента распознает этот антиген как чужеродный и запустит выработку антител к нему (как правило, образуется небольшое количество антител, но остаются так называемые клетки памяти (В-лимфоциты), которые помнят об антигене D). При повторном контакте с чужими эритроцитарными антигенами сразу образуется большое количество антител, и донорские эритроциты начинают массивно разрушаться. Это приводит к посттрансфузионным осложнениям — гемолитической анемии (снижению гемоглобина, способного переносить кислород к тканям и органам за счет разрушения эритроцитов), острой почечной недостаточности, желтухе, посттрансфузионному шоку.
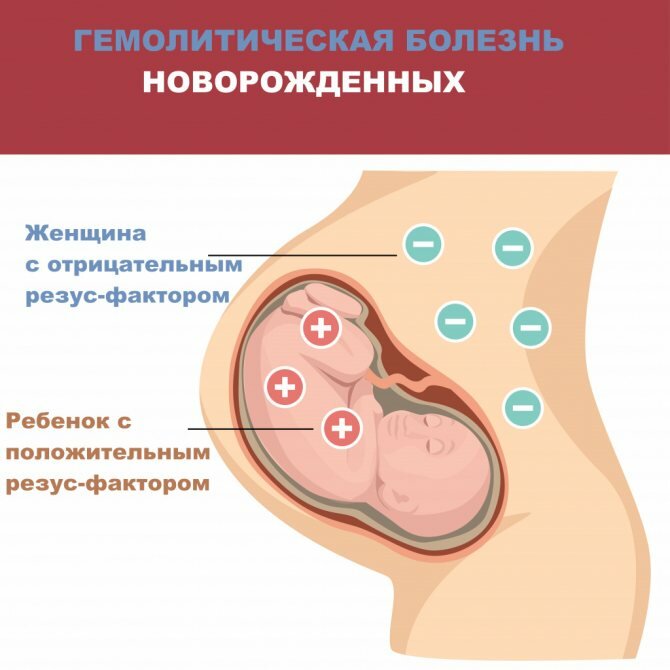
Вторая возможная ситуация возникновения резус-конфликта – беременность, когда резус-отрицательная мать (на ее эритроцитах нет антигена D) беременна резус-положительным ребенком (на эритроцитах плода присутствует резус-фактор). На поздних сроках беременности фрагменты резус-положительных эритроцитов плода могут проникать в кровь матери, где будут восприняты как чужеродный антиген и вызовут реакцию иммунной системы – выработку антител к резус-фактору. Эти антитела в свою очередь способны проникать через плаценту в организм ребенка и разрушать его эритроциты. При первой резус-положительной беременности в организме матери обычно не успевает образовываться достаточно большого количества антител, и у плода не возникает серьезных осложнений. Однако у последующих резус-положительных плодов может наблюдаться хронический распад эритроцитов. Обычно, если не происходит выкидыша, такие дети рождаются недоношенными, страдают анемией (малокровием) и желтухой. Это состояние называют гемолитической болезнью новорожденных (гемолиз – разрушение эритроцитов). Оно может привести к гибели ребенка.
Таким образом, заблаговременное обследование матери и плода на резус-принадлежность позволяет предотвратить резус-конфликт и гибель новорожденного.
Источники:
- Минеева Н.В. Группы крови человека. Основы иммуногематологии. — СПб. 2004. 188 с.
- Дуткевич И.Г. Практическое руководство по клинической иммуногематологии (групповые антигены и антитела крови человека, группы крови и их клиническое значение, методики иммуногематологических исследований). — Санкт-Петербург : СпецЛит, 2018. 159 с.
- Connie M. Westhoff. The Structure and Function of the Rh antigen Complex. Semin Hematol. 2007 January ; 44(1): 42–50.
- Pegoraro V, Urbinati D, Visser GHA, Di Renzo GC, Zipursky A, Stotler BA, et al. (2020) Hemolytic disease of the fetus and newborn due to Rh(D) incompatibility: A preventable disease that still produces significant morbidity and mortality in children. PLoS ONE 15(7): e0235807.
Показатели нормы
Во время проведения диагностики лаборант учитывает общий объем крови, подсчитывает количество форменных элементов, а также оценивает их соотношение с плазмой и друг с другом. Именно поэтому расшифровка результата представляет сложность для людей без медицинского образования. Врачи не рекомендуют считать собственные умозаключения на 100 % верными и самостоятельно назначать ребенку лечение. Это может привести к непоправимым последствиям.
В обязательном порядке учитывается возраст ребенка. Дело в том, что по мере взросления изменяются и нормы результатов общего анализа крови у детей. Информация о том, какие показатели являются нормальными для каждого возраста, представлена в таблице ниже.
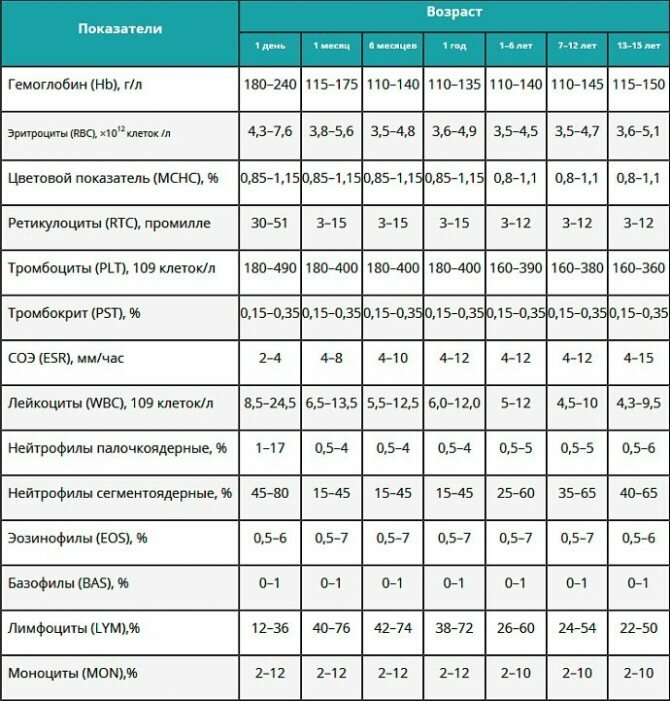
Если ребенок полностью здоров, все из указанных показателей будут находиться в пределах нормы. Если же в его организме протекает патологический процесс, они будут отклонены в ту или иную сторону. Не бывает, что уменьшается или увеличивается только лишь один показатель. Именно поэтому важна комплексная оценка результатов лабораторной диагностики. Грамотно это сделать может только врач.

Основные правила подготовки к процедуре взятия крови
Обязательным является соблюдение следующих условий:
- перед забором биоматериала принимать пищу можно не позднее, чем за 8-12 часов до процедуры, в зависимости от вида исследования;
- за 2 суток нужно убрать из рациона жареную и жирную еду;
- за 1 сутки до анализа исключите физические нагрузки, не посещайте спортивный зал;
- по согласованию с врачом нужно прекратить прием лекарств, влияющих на свертываемость, за исключением случаев, когда анализ проводится для контроля данных показателей;
- за 1 сутки до процедуры человек не должен проходить УЗИ, рентгенографию, эндоскопию.
Проведение процедуры
Проведение ОАК распространенное исследование. Взятие необходимого для анализа количества биоматериала не составляет сложностей ни для лаборанта, ни для пациента. Процедура отработана до мелочей и состоит из нескольких обязательных этапов.
- Пациент снимает верхнюю одежду за пределами кабинета. Чтобы кровь свободно вытекала из раны, нужно чтобы пальцы были теплыми, поэтому в зимнее время нужно предварительно согреть руки в карманах, перчатках, приложив их к отопительной батарее. Не стоит тереть руки друг о друга.
- Войдя в лабораторию, пациент садится за стол напротив лаборанта, после чего кладет руку на специальную подушку для забора крови.
- Для проведения анализа необходимо небольшое количество капиллярной крови, которую получают обычно из безымянного пальца. Это связано с тем, что он практически не участвует в различных физических действиях, поэтому риск травмировать рану в этом случае минимален. Кроме того, кисть руки и безымянный палец разделены между собой анатомической перегородкой. Поэтому, в случае попадания в место прокола бактерий, инфекция не сможет распространиться по всей кисти.
- Предполагаемое место взятия анализа (подушечка пальца) обрабатывается антисептической салфеткой, после чего сбоку одноразовым скарификатором для забора крови делается небольшой прокол.
- Первую выделившуюся каплю крови удаляют стерильной салфеткой, ватой. Следующую порцию биожидкости аккуратно собирают в стеклянный переходник при помощи специальной трубочки, а затем распределяют по пробиркам для капиллярной крови или помещают на предметное стекло.
- После завершения процедуры ранку обрабатывают антисептиком, чтобы ускорить процесс свертывания крови к ней прижимают стерильный ватный тампон.
- При низкой свертываемости крови, высоком артериальном давлении, кровотечение может не останавливаться примерно 1-2 минуты. Вату нужно прижать как можно более плотно, а руку поднять пальцем вверх.
У маленьких детей (новорожденных), некоторых пациентов, страдающих различными патологиями, взять кровь для анализа из пальца бывает очень сложно. В этом случае прокол можно сделать на мочке уха или пятке. В качестве аппликатора для прокола кожи у малышей используются одноразовые стерильные ланцеты для забора крови. Равномерность оказываемого давления максимально снижает болевые ощущения, не вызывает у малышей негативной психологической реакции.