Опубликовано: 27.11.2017 Обновлено: 09.03.2021

Гормональный дисбаланс может возникать по самым разным причинам: из-за стресса, нарушений иммунитета, хронических заболеваний и вирусных инфекций, длительного приема гормональных препаратов и даже недосыпания.
В каких случаях необходимо обязательно сдать кровь на лабораторные исследования? В первую очередь — при нерегулярном менструальном цикле, обильных менструациях или болевых ощущениях во время цикла, а также проблемах с зачатием. Ухудшение состояния кожи — прыщи, угри, снижение либидо — не менее весомые поводы обратиться в СИТИЛАБ для сдачи анализов.
Тиреотропный гормон
Оказывает стимулирующее влияние на все этапы биосинтеза гормонов щитовидной железы, которые влияют на повышение утилизации углеводов, увеличение поглощения глюкозы мышцами, стимуляцию белкового синтеза, повышение расщепления жиров и окисление жирных кислот. Помогает поддерживать вес в норме и сохранять стройность. Нарушение функции щитовидной железы приводит к развитию симптомов, вызывающих нарушение обмена веществ, а также репродуктивной функции.
31-20-001 — ТТГ (тиреотропный гормон)
Автор:
Бактышев Алексей Ильич, Врач общей практики (семейный врач), врач ультразвуковой диагностики, главный врач
Подготовка к анализам на гормоны
Оценка гормонального фона пациента – важный момент в диагностике множества заболеваний. Какие анализы на гормоны нужны в конкретном случае – определяет врач. От пациента требуется лишь соблюдение правил подготовки к исследованиям, которые приводятся ниже.
Чтобы получить достоверную картину в результате проведения гормональных анализов, пациент обязательно должен учитывать основные правила подготовки к их проведению.
- За несколько суток исключаются тяжелые физические нагрузки, под запретом ситуации, вызывающие нервное напряжение.
- За два дня до проведения исследования нужно отказаться от спиртных напитков.
- За два часа перед взятием биологического материала следует перестать курить.
- Анализ проводится в состоянии абсолютного спокойствия, следовательно, нужно минут за 15 до его проведения посидеть и расслабиться.
- Искажение результатов возможно, если пациент принимает лекарственные препараты, непременно стоит обсудить эту ситуацию с лечащим врачом.
Некоторые виды гормональных анализов
целесообразно проводить лишь в конкретные дни цикла (если речь идет о женщине), об этом обязательно предупредит врач.
Анализы на гормоны мужчине
можно сдавать в любой день.
Для получения корректной расшифровки результатов анализов на гормоны, необходимо четкое соблюдение следующих правил.
- Желательно сдавать кровь в утренние часы (8-11). Анализ обязательно проводится натощак, что подразумевает, что между взятием биологического материала у пациента и последним приемом пищи пройти должно минимум 8 часов. При этом не запрещается употреблять воду в любых количествах, она никак не влияет на исследование на концентрацию гормонов.
- Накануне проведения исследования рекомендуется ограничиться легким ужином, от жирной еды желательно отказаться во избежание искажения результатов.
- Приблизительно за двое суток до проведения анализа на гормоны врачи советуют отказаться от спиртных напитков. Также под запретом находятся чрезмерные физические нагрузки.
- Использование лекарственных препаратов не рекомендуется. В некоторых случаях можно принимать препараты, обсудив предварительно данный момент с лечащим врачом. Исследование желательно проводить до медикаментозного лечения или через две недели после его прекращения.
- Примерно за два часа до срока сдачи анализов нужно прекратить курить сигареты. Также нельзя употреблять кофе, чай, сок, газированную воду. Не должно быть и физического напряжения (чересчур быстрый подъем по лестнице, бег), а также эмоционального возбуждения. Желательно расслабиться, немного отдохнуть минут за 15 до анализа.
- Сдача крови после инструментального обследования, разнообразных физиотерапевтических процедур, ультразвукового или рентгенологического исследования, массажа и прочих медицинских манипуляций не рекомендуется, нужно выждать определенное время.
- Если лабораторные показатели проверяются в динамике, предпочтительнее всего осуществлять повторные исследования в одних и тех же условиях, то есть, в одно время суток, в одной лаборатории и так далее.
- В некоторых случаях лабораторный анализ гормонов
необходимо проводить строго в определенные дни цикла. Об этом пациентку предупредит лечащий врач. Как правило, речь идет об
анализах на гормоны репродуктивной системы.
Для того чтобы анализы на основные гормоны
оказались максимально информативными, очень важно готовиться к ним правильно.
Где делают анализы на гормоны
Медицинский центр Диана предлагает своим пациентам полный спектр анализов на гормоны. Препаратная и аппаратная база нашей лаборатории позволяет быстро и достоверно определить концентрацию гормонов в крови, моче и других биологических жидкостях. Кроме того, расшифровка результатов проводится нашими специалистами, которые при необходимости разработают оптимальную схему коррекции гормонального фона.
Сдать анализы на гормоны
без очереди взрослым, детям, беременным женщинам в удобное время можно, записавшись на любой день — мы работаем без выходных. Стоимость перечисленных исследований вы можете узнать на нашем сайте в прейскуранте услуг.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Комплексное исследование на стероидные гормоны (минералокортикоиды, глюкокортикоиды и половые гормоны), используемое при диагностике «вирилизующих синдромов» (синдрома поликистозных яичников, опухолей половых желез и надпочечников, болезни Кушинга, врождённой гиперплазии коры надпочечников), а также при оценке функции гипоталамо-гипофизарно-надпочечниковой системы.
Синонимы русские
Стероидные гормоны, минералокортикоиды, глюкокортикоиды и половые гормоны.
Синонимы английские
Steroid hormones, Serum, Mineralocorticoids, glucocorticoids and sex hormones.
Метод исследования
Высокоэффективная жидкостная хроматография-масс-спектрометрия (ВЭЖХ-МС).
Единицы измерения
Нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить прием эстрогенов, андрогенов за 48 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
- Не курить 3 часа до исследования.
Общая информация об исследовании
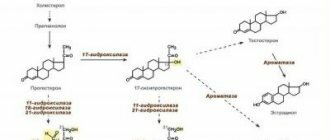
Синтез стероидных гормонов представляет собой многоступенчатый процесс, в ходе которого холестерин (холестерол) под действием нескольких ферментов превращается в активные соединения, выполняющие различные функции. В зависимости от физиологических эффектов стероидные гормоны разделяют на минералокортикоиды, глюкокортикоиды и половые гормоны. Минералокортикоиды и глюкокортикоиды образуются только в коре надпочечников, в то время как половые гормоны – как в коре надпочечников, так и в половых железах и жировой ткани. В организме достигается определенная концентрация и соотношение стероидных гормонов, что необходимо для нормального развития половой системы и половых признаков, поддержания водно-электролитного баланса и сосудистого тонуса, а также адаптации к факторам внешней среды. Нарушение этого соотношения приводит к развитию широкого спектра заболеваний, среди которых наибольшее значение имеют так называемые вирилизующие синдромы (синдром поликистозных яичников, болезнь Кушинга, аденома и карцинома коры надпочечников (синдром Кушинга), а также врождённая гиперплазия коры надпочечников). Важно отметить, что дифференциальная диагностика указанных заболеваний не может быть осуществлена на основании только клинических признаков, ее основой является комплексное определение уровня стероидных гормонов и их предшественников (всего 12 соединений). Такой анализ позволяет производить одновременную оценку всех трех групп стероидных гормонов. Так, кортикостерон и дезоксикортикостерон – предшественники альдостерона, и поэтому измерение их концентрации позволяет оценить особенности синтеза минералокортикоидов в организме. Определение уровня 17-ОН-прогестерона (17-ОПГ), 21-деоксикортизола, кортизола и кортизона позволяет охарактеризовать этапы синтеза глюкокортикоидов. Прогестерон, андростендион, дегидроэпиандростерон (ДЭА) и тестостерон относятся к половым гормонам.
Комплексный анализ на стероидные гормоны является обязательным компонентом дифференциальной диагностики врождённой гиперплазии коры надпочечников – адреногенитального синдрома – группы аутосомно-рецессивных ферментопатий, сопровождающихся нарушением синтеза стероидных гормонов. В зависимости от тяжести заболевания, адреногенитальный синдром может проявляться в детстве, подростковом или взрослом возрасте. Его наиболее частая форма (95 % случаев) обусловлена дефицитом 21-гидроксилазы, при котором нарушается синтез кортизола и альдостерона. Характерный лабораторный признак дефицита 21-гидроксилазы – значительное повышение уровня 17-ОПГ, ДЭА, андростендиона и тестостерона при значительном снижении кортикостерона, дезоксикортикостерона и кортизола. Следует отметить, что только с помощью комплексного исследования на стероидные гормоны удается дифференцировать дефицит 21-гидроксилазы с другим, более редким вариантом адреногенитального синдрома – дефицитом 11-бета-гидроксилазы, так как обе ферментопатии имеют схожую клиническую картину. В отличие от дефицита 21-гидроксилазы, для дефицита 11-бета-гидроксилазы характерен избыток дезоксикортикостерона. С помощью комплексного исследования на половые гормоны можно диагностировать и другие формы адреногенитального синдрома (дефицит 17-альфа-гидроксилазы, 3-бета-гидроксистероиддегидрогеназы).
Кроме того, комплексное исследование на стероидные гормоны может быть использовано для оценки функции гипоталамо-гипофизарно-надпочечниковой системы при обследовании пациента с признаками недостаточности коры надпочечников.
При интерпретации результата исследования следует учитывать некоторые особенности метаболизма стероидов. Большая часть стероидных гормонов находится в крови в связанном состоянии (связана со стероидсвязывающим глобулином, сульфатирована), то есть неактивна. Доля активного гормона зависит от физиологического состояния организма, приема некоторых лекарственных препаратов, сопутствующих патологий. В норме только треть общего количества стероидных гормонов присутствует в свободном состоянии и ответственна за эффекты, проявляемые в органах-«мишенях». Исследование позволяет определить общее количество стероидных гормонов в сыворотке крови (при этом не оцениваются по отдельности активная и связанная фракции гормона). Кроме того, действие стероидных гормонов может модифицироваться при их взаимодействии с другими гормонально активными соединениями на уровне связывания со специфическими рецепторами, поэтому результат теста не всегда коррелирует со степенью выраженности клинических проявлений синдрома вирилизации. Иными словами, исследование позволяет оценить концентрацию стероидных гормонов, но не их биоактивность в организме.
Для чего используется исследование?
- Для диагностики заболеваний, проявляющихся синдромом вирилизации;
- для дифференциальной диагностики клинических форм адреногенитального синдрома;
- для оценки функции гипоталамо-гипофизарно-надпочечниковой системы у пациента с признаками недостаточности коры надпочечников.
Когда назначается исследование?
- При обследовании пациентки с симптомами гиперандрогении (рост волос над верхней губой, на подбородке, «белой линии» живота, акне тяжелой степени, изменения тембра голоса, клиторомегалия, увеличение мышечной массы);
- при обследовании младенца с признаками нарушения дифференцировки пола (наружные половые органы, обладающие признаками как женского, так и мужского пола);
- при обследовании пациента с признаками недостаточности коры надпочечников (слабость, быстрая утомляемость, тошнота, рвота, потеря мышечной массы и веса, нарушения аппетита, гипотония, нарушения сознания).
Что означают результаты?
Референсные значения
- Кортизон
| Возраст | Референсные значения |
| 1-7 дней | 26-156 нг/мл |
| 7-14 дней | 3-45 нг/мл |
| 2 нед. — 3 мес. | 9-54 нг/мл |
| 3 мес. — 1 год | 7-46 нг/мл |
| 1 год — 17 лет | 6-30 нг/мл |
| Взрослые (утро) | 12-35 нг/мл |
| Взрослые (вечер) | 6-28 нг/мл |
- Кортизол
| Возраст | Референсные значения |
| 1 мес. — 1 год (утро) | 46-230 нг/мл |
| 1 год — 6 лет (утро) | 60-250 нг/мл |
| 6 — 18 лет (утро) | 46-150 нг/мл |
| Взрослые (утро) | 46-206 нг/мл |
| Взрослые (вечер) | 18-136 нг/мл |
- Кортикостерон
| Возраст | Референсные значения |
| 1 — 17 лет (утро) | 1,35-18,6 нг/мл |
| 1 — 17 лет (вечер) | 0,7-6,2 нг/мл |
| Старше 17 лет (утро) | 1,3-8,2 нг/мл |
| Старше 17 лет (вечер) | 0,6-2,2 нг/мл |
- Дезоксикортикостерон
| Возраст | Референсные значения |
| 1 мес. — 1 год | 0,07-0,49 нг/мл |
| 1-7 лет | 0-0,37 нг/мл |
| 7-14 лет | 0-0,34 нг/мл |
| Больше 14 лет | 0-0,19 нг/мл |
- 21-дезоксикортизол
| Пол | Возраст | Референсные значения |
| Женский | 7-10 лет | 0-0,94 нг/мл |
| 10-13 лет | 0-0,74 нг/мл | |
| 13-16 лет | 0-0,64 нг/мл | |
| 16-18 лет | 0-0,47 нг/мл | |
| Больше 18 лет | 0-0,33 нг/мл | |
| Мужской | 7-10 лет | 0-0,59 нг/мл |
| 10-13 лет | 0-0,89 нг/мл | |
| 13-16 лет | 0-0,71 нг/мл | |
| 16-18 лет | 0-0,88 нг/мл | |
| Больше 18 лет | 0-0,68 нг/мл |
- Прогестерон, нг/мл
| Мужской | 1-17 лет | 0.0-0.15 |
| Более 17 лет | 0.0-0.11 | |
| Женский | 1-11 лет | 0.0-0.26 |
| 11-12 лет | 0.0-2.55 | |
| 12-13 лет | 0.0-8.56 | |
| 13-14 лет | 0.0-6.93 | |
| 14-15 лет | 0.0-12.04 | |
| 15-16 лет | 0.0-10.76 | |
| 16-17 лет | 0.0-12.94 | |
| Более 17 лет, по фазам цикла | Менструальная (1-6-й день) | 0.0-0.17 |
| Фолликулиновая (пролиферативная) (3-14-й день) | 0.0-1.35 | |
| Овуляторная (13-15-й день) | 0.0-15.63 | |
| Лютеиновая (15-й день – начало менструации) | 0.0-25.55 | |
| Постменопауза | 0.0-0.1 | |
| 1-12-я нед. бер-ти | 6.25-45.46 | |
| 12-24-я нед. бер-ти | 15.4-52.1 | |
| 24 и более нед. бер-ти | 24.99-99.92 |
- 17-OH-прогестерон
| Пол | Возраст | Референсные значения | |
| Женский | 4 дня – 1 месяц | 0,07-1,06 нг/мл | |
| 1 месяц – 1 год | 0,13-1,6 нг/мл | ||
| 1-7 лет | 0,04-1,15 нг/мл | ||
| 7-10 лет | 0-0,71 нг/мл | ||
| 10-13 лет | 0-1,29 нг/мл | ||
| 13-16 лет | 0,09-2,08 нг/мл | ||
| 16-18 лет | 0-1,78 нг/мл | ||
| Больше 18 лет | 0-2,07 нг/мл | ||
| Фаза цикла | Фолликулиновая (пролиферативная) | 0,15-0,7 нг/мл | |
| Лютеиновая (15 день – до нач. менстр.) | 0,35-2,9 нг/мл | ||
| Менструальная (1-6 день) | 0,15-0,7 нг/мл | ||
| Мужской | 4 дня – 2 месяца | 0-2 нг/мл | |
| 2-12 месяцев | 0,03-0,9 нг/мл | ||
| 1-7 лет | 0,04-1,15 нг/мл | ||
| 7-10 лет | 0-0,63 нг/мл | ||
| 10-13 лет | 0-0,79 нг/мл | ||
| 13-16 лет | 0,09-1,4 нг/мл | ||
| 16-18 лет | 0,24-1,92 нг/мл | ||
| Больше 18 лет | 0,15-0,7 нг/мл | ||
- Тестостерон, нг/мл
| Женский | До 30 дней | 0.2-0.64 |
| 1-6 мес. | 0.0-0.2 | |
| 6 мес. — 2 года | 0.0-0.09 | |
| 2-4 года | 0.0-0.2 | |
| 4-6 лет | 0.0-0.3 | |
| 6-8 лет | 0.0-0.07 | |
| 8-10 лет | 0.01-0.11 | |
| 10-12 лет | 0.03-0.32 | |
| 12-14 лет | 0.06-0.5 | |
| 14-16 лет | 0.06-0.52 | |
| 16-18 лет | 0.09-0.58 | |
| 18-60 лет | 0.09-0.55 | |
| Более 60 лет | 0.05-0.32 | |
| Мужской | До 1 мес. | 0.75-4 |
| 1-6 мес. | 0.14-3.63 | |
| 6 мес. — 2 года | 0-0.37 | |
| 2-4 года | 0-0.15 | |
| 4-6 лет | 0-0.19 | |
| 6-8 лет | 0-0.13 | |
| 8-10 лет | 0.02-0.08 | |
| 10-12 лет | 0.02-1.65 | |
| 12-14 лет | 0.03-6.19 | |
| 14-16 лет | 0.31-7.33 | |
| 16-18 лет | 1.58-8.26 | |
| 18-40 лет | 3-10.80 | |
| 40-60 лет | 3-8.9 | |
| Более 60 лет | 3-7.2 |
- Дегидроэпиандростерон, нг/мл
| Женский | До 2 дней | 0-11 | |
| 2-7 дней | 0-8.7 | ||
|
7 дней —
1 мес. |
0-5.8 | ||
| 1-6 мес. | 0-2.9 | ||
|
6 мес. —
2 года |
0-1.99 | ||
| 2-4 года | 0-0.85 | ||
| 4-5 лет | 0-1.03 | ||
| 6-8 лет | 0-1.79 | ||
| 8-10 лет | 0.14-2.35 | ||
| 10-12 лет | 0.43-3.78 | ||
| 12-14 лет | 0.89-6.21 | ||
| 14-16 лет | 1.22-7.01 | ||
| 16-18 лет | 1.42-9.00 | ||
| 18-40 лет | 1.33-7.78 | ||
| Более 40 лет | 0.63-4.70 | ||
| Более 40 лет | Постменопауза | 0.6-5.73 | |
| По фазам цикла | 18-40 лет | Менструальная (1-6-й день) | 1.33-7.78 |
| Фолликулиновая (пролиферативная) (3-14-й день) | 1.33-7.78 | ||
| Овуляторная (13-15-й день) | 1.33-7.78 | ||
| Лютеиновая (15-й день – начало менструации) | 1.33-7.78 | ||
| Беременность | 1.33-7.78 | ||
| Пременопауза | 1.33-7.78 | ||
| Более 40 лет | Менструальная (1-6-й день) | 0.63-4.70 | |
| Фолликулиновая (пролиферативная) (3-14-й день) | 0.63-4.70 | ||
| Овуляторная (13-15-й день) | 0.63-4.70 | ||
| Лютеиновая (15-й день – начало менструации) | 0.63-4.70 | ||
| Беременность | 0.63-4.70 | ||
| Пременопауза | 0.63-4.70 | ||
| Мужской | До 2 дней | 0-11 | |
| 2-7 дней | 0-8.7 | ||
| 7 дней — 1 мес. | 0-5.8 | ||
| 1-6 мес. | 0-2.9 | ||
| 6 дней — 2 года | 0-2.5 | ||
| 2-4 года | 0-0.63 | ||
| 4-6 лет | 0-0.95 | ||
| 6-8 лет | 0.06-1.93 | ||
| 8-10 лет | 0.10-2.08 | ||
| 10-12 лет | 0.32-3.08 | ||
| 12-14 лет | 0.57-4.10 | ||
| 14-16 лет | 0.93-6.04 | ||
| 16-18 лет | 1.17-6.52 | ||
| 18-40 лет | 1.33-7.78 | ||
| Более 40 лет | 0.63-4.70 |
- Андростендион
| Женский | До 8 дней | 0.2-2.9 |
| 8 дн. — 1 мес. | 0.18-0.8 | |
| 1-6 мес. | 0.06-0.68 | |
| 6 мес. — 2 года | 0-0.15 | |
| 2-4 года | 0-0.16 | |
| 4-6 лет | 0.02-0.21 | |
| 6-8 лет | 0.02-0.28 | |
| 8-10 лет | 0.04-0.42 | |
| 10-12 лет | 0.09-1.23 | |
| 12-14 лет | 0.24-1.73 | |
| 16-18 лет | 0.35-2.12 | |
| 18-40 лет | 0.26-2.14 | |
| Более 40 лет | 0.13-0.82 | |
| Мужской | До 8 дней | 0.2-2.9 |
| 8 дн. — 1 мес. | 0.18-0.8 | |
| 1-6 мес. | 0.06-0.68 | |
| 6 мес. — 2 года | 0.03-0.15 | |
| 2-4 года | 0-0.11 | |
| 4-6 лет | 0.02-0.17 | |
| 6-8 лет | 0.01-0.29 | |
| 8-10 лет | 0.03-0.30 | |
| 10-12 лет | 0.7-0.39 | |
| 12-14 лет | 0.1-0.64 | |
| 14-16 лет | 0.18-0.94 | |
| 16-18 лет | 0.3-1.13 | |
| 18-40 лет | 0.33-1.34 | |
| Более 40 лет | 0.23-0.89 |
- 11-дезоксикортизол
| Пол | Возраст | Референсные значения, нг/мл |
| Женский | 1-6 мес. | 0,1 — 2 |
| 6 мес. – 1 год | 0,1 — 2,76 | |
| 1-4 года | 0,07 — 2,47 | |
| 4-7 лет | 0,08 — 2,91 | |
| 7-10 лет | 0 — 0,94 | |
| 10-13 лет | 0 — 1,23 | |
| 13-16 лет | 0 — 1,07 | |
| 16-18 лет | 0 — 0,47 | |
| Больше 18 лет | 0 — 0,55 | |
| Мужской | 1-6 мес. | 0,1 — 2 |
| 6 мес. – 1 год | 0,1 — 2,76 | |
| 1-4 года | 0,07 — 2,02 | |
| 4-7 лет | 0,08 — 2,35 | |
| 7-10 лет | 0 — 1,2 | |
| 10-13 лет | 0 — 0,92 | |
| 13-16 лет | 0 — 0,95 | |
| 16-18 лет | 0 — 1,06 | |
| Больше 18 лет | 0 — 0,59 |
- 17-OH-прегненолон
| Пол | Возраст | Референсные значения, нг/мл |
| Женский | 1-6 мес. | 2,29 — 31,04 |
| 6 мес. – 1 год 1 мес. | 0 — 9,17 | |
| 1 год 1 мес. — 2 года | 0 — 5,92 | |
| 2-5 лет | 0 — 2,8 | |
| 5-7 лет | 0 — 3,5 | |
| 7-10 лет | 0 — 2,12 | |
| 10-13 лет | 0 — 3,98 | |
| 13-16 лет | 0 — 4,07 | |
| 16-18 лет | 0 — 4,23 | |
| Больше 18 лет | 0 — 2,26 | |
| Мужской | 1-6 мес. | 2,29 — 31,04 |
| 6 мес. – 1 год 1 мес. | 0 — 9,17 | |
| 1 год 1 мес. — 2 года | 0 — 5,92 | |
| 2-5 лет | 0 — 2,49 | |
| 5-7 лет | 0 — 3,19 | |
| 7-10 лет | 0 — 1,87 | |
| 10-13 лет | 0 — 3,98 | |
| 13-16 лет | 0,35 — 4,65 | |
| 16-18 лет | 0,32 — 4,78 | |
| Больше 18 лет | 0 — 4,42 |
Характерные лабораторные показатели при наиболее частых «вирилизующих синдромах»
- Синдром поликистозных яичников: повышение концентрации тестостерона, дегидроэпиандростерона и андростендиона при нормальных значениях глюкокортикоидов и минералокортикоидов.
- Синдром Кушинга: повышение концентрации кортизола и кортизона при нормальных значениях минералокортикоидов и половых гормонов.
- Врождённая гиперплазия коры надпочечников (дефицит 21-гидроксилазы): повышение уровня 17-ОН-прогестерона, дегидроэпиандростерона, андростендиона и тестостерона при значительном снижении кортикостерона, дезоксикортикостерона и кортизола.
- Врождённая гиперплазия коры надпочечников (дефицит 11-гидроксилазы): повышение уровня 17-ОН-прогестерона, дегидроэпиандростерона, андростендиона, тестостерона и дезоксикортикостерона при значительном снижении кортикостерона и кортизола.
Характерные лабораторные показатели при первичной недостаточности коры надпочечников:
- Снижение уровня кортикостерона, дезоксикортикостерона, 17-ОН-прогестерона, 21-деоксикортизола, кортизола и кортизона при нормальной концентрации половых гормонов.
Что может влиять на результат?
- На результат анализа может влиять проведение диагностических исследований с использованием радиоконтрастных веществ в течение 7 дней до исследования на исследование.
- Концентрация стероидных гормонов зависит от времени суток – достигает максимума в утренние часы, в вечерние часы понижается.
Что такое гормональное исследование?
Гормоны — это разные по химическому строению, но в равной степени высокоактивные биологические вещества, выделяемые эндокринными железами (щитовидной, паращитовидной, тимусом, надпочечниками, гипофизом, гипоталамусом и другими) непосредственно в кровеносную систему.
Гормональное исследование крови может быть назначено терапевтом и профильными врачами: эндокринологом, гастроэнтерологом, гинекологом, неврологом, урологом и другими — в зависимости от подозрений на дисфункцию тех или иных органов.
Подготовка и проведение исследования
Биоматериал для гормонального исследования крови сдается с утра, натощак. Для того чтобы избежать искажения результатов, рекомендуется за один–два дня до сдачи анализов исключить повышенные физические нагрузки, прием алкоголя и препаратов, оказывающих воздействие на гормональный фон (по этому поводу необходимо проконсультироваться с врачом). Желательно не курить за два часа до взятия крови. При выполнении данных условий можно получить достоверные результаты.
Расшифровка результатов гормональных исследований: норма и патологии
Для проведения гормонального исследования используются кровь и моча. Уровень содержания гормонов, как правило, указывается в Ед/л, МЕ/л, Ед/мл. В государственных медучреждениях могут использоваться альтернативные единицы — нанограммы или пикомоли на литр или миллилитр плазмы крови. Содержание гормонов в моче измеряется в суточном количестве — микромоли и микрограммы в сутки.
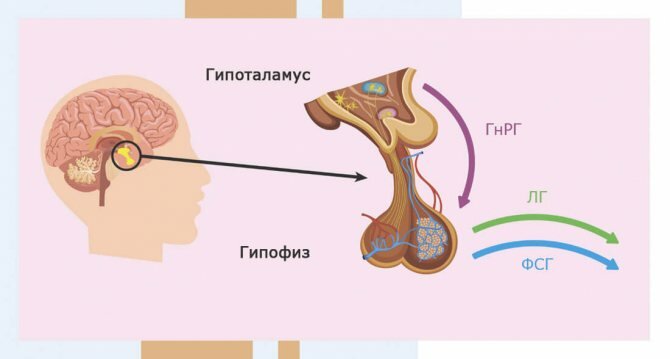
Гипофиз
Гипофиз — железа внутренней секреции весом полграмма и размером с ноготь мизинца, которая синтезирует важнейшие для организма гормоны: ростовые (отвечающие за рост организма в молодом возрасте) и регуляторные (координирующие деятельность половых и щитовидной желез, а также надпочечников).
В передней доле гипофиза синтезируется шесть тропных гормонов, в их числе:
Соматотропный гормон (СТГ)
— ключевой стимулятор аминокислотного (белкового), углеводного (энергетического) и липидного (жирового) обмена, гормон роста, ответственный за нормальное физическое развитие организма человека. Его диапазоны нормы серьезно колеблются вплоть до полового созревания. С 19 лет норма СТГ для мужчин и женщин — до 5 нг/мл[1].
Соматомедин-С (инсулиноподобный фактор роста I — ИФР-I)
— нейропептидный модулятор, состоящий из 70 аминокислот, по своим функциям похож на инсулин. Является посредником (прогормоном) действия соматотропного гормона, играет важную роль в процессах старения организма. Его референтные значения одинаковы для женщин и мужчин. Показатели нормы серьезно возрастают к пубертатному периоду и постепенно снижаются к старости. Так, норма для детей до трех лет — 28–131 нг/мл, к 10–13 годам — 95–473 нг/мл, к 13–16 годам — 213–654 нг/мл. Затем показатели начинают снижаться: с 16 до 18 лет норма — 195–511 нг/мл, с 18 до 22 лет — 146–472 нг/мл, в 22–35 лет — 121–388 нг/мл, 35–40 лет — 111–284 нг/мл, с 40 лет — 89–269 нг/мл[2].
Половые (гонадотропные) гормоны гипофиза и пролактин:
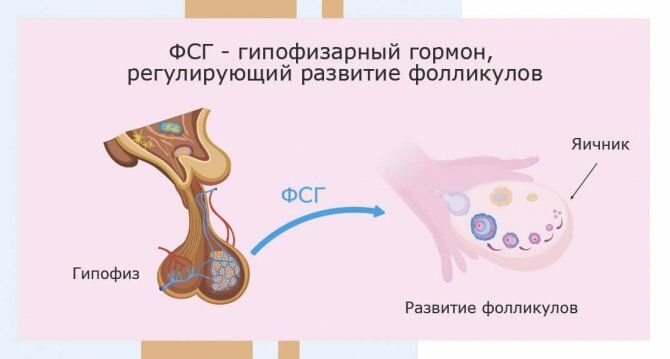
- Фолликулостимулирующий гормон (ФСГ)
у мужчин стимулирует выработку спермы, у женщин — образование фолликулов. Регулирует половое влечение и репродуктивную функцию у обоих полов. Контроль уровня ФСГ чрезвычайно важен в период беременности. В процессе полового созревания и в определенные фазы менструального цикла референтные значения ФСГ варьируются в зависимости от возраста и пола. Для женщин 18–60 лет норма составляет 1,70–21,50 мМЕ/мл, для мужчин того же возраста — 1,50–12,40 мМЕ/мл. После наступления менопаузы нормальные значения для женщин варьируются в диапазоне от 25,80 до 134,80 мМЕ/мл. В первую неделю беременности значение ФСГ может составлять менее 0,2 мМЕ/мл. - Лютеинизирующий гормон (ЛГ)
работает в связке с ФСГ, поэтому необходимо сравнение значений гормонов и установление пропорций ЛГ/ФСГ. У женщин воздействует на функцию яичников и выработку эстрагона, у мужчин — на яички и синтез тестостерона, сперматогенез. Для мужчин референтные значения — 1,14–8,75 мЕд/мл. Норма у женщин зависит от фазы цикла: фолликулярная — до 15,00 мЕд/мл, овуляторная — 21,90–56,60 мЕд/мл, лютеиновая — 0,61–16,30 мЕд/мл, постменопауза — 14,2–52,30 мЕд/мл[3]. - Пролактин (лютеотропный гормон)
стимулирует пролиферацию молочной железы и секрецию молока. В организме младенцев уровень пролактина высокий (78–1705 мЕд/мл у мальчиков и 6,3–1995 мЕд/мл у девочек). Но уже к четвертой–восьмой неделе содержание гормона значительно снижается. А от года диапазон нормы — 73–407 и 109–557 мЕд/мл для мужчин и женщин соответственно.
Тиреотропный гормон (ТТГ).
Управляет работой щитовидной железы, «заставляя» ее продуцировать трийодтиронин (Т3) и тироксин (Т4), а также увеличивая количество и размер тиреоидных клеток и поглощение ими йода, синтез белков, нуклеиновых кислот и фосфолипидов. Его секреция подвержена суточным колебаниям: минимум гормона приходится на 17–18 часов дня, максимум — на 2–4 часа ночи, после 6–8 часов утра выработка ТТГ начинает падать. Референтные значения ТТГ снижаются с рождения вплоть до периода полового созревания, после чего остаются неизменными: с 20 лет норма гормона составляет 0,3–4,2 мЕд/л[4].
Тиреотропный гормон Тиреотропный гормон — основной регулятор работы щитовидной железы, содержание которого отражается на функционировании различных систем организма. Исследование уровня ТТГ в крови ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Адренокортикотропный гормон (АКТГ).
Органом-мишенью для гормона служат надпочечники. АКТГ играет важную роль в липидном, аминокислотном и энергетическом обменах, стимулируя сжигание жира, усвоение белков и глюкозы, а также выработку инсулина поджелудочной железой. Как и ТТГ, адренокортикотропный гормон находится в жесткой зависимости от суточного ритма, его концентрации в плазме крови меняются в широком диапазоне, достигая максимума к 6–8 часам утра и минимума — к 21–22 часам вечера. Нормальным значением АКТГ принято считать интервал 7,2–63,6 пг/мл[5].
В передней доле гипофиза формируется и бета-липотропный гормон
, который участвует в образовании АКТГ и принимает прямое участие в липолизе (процессе расщепления жира) и высвобождении энергии.
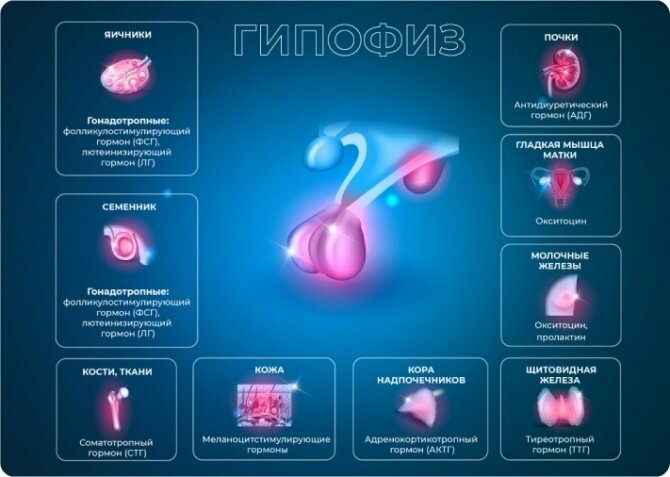
Средняя доля гипофиза вырабатывает меланоцитстимулирующие гормоны, а также гамма-липотропный гормон. В задней доле гипофиза накапливаются гормоны, синтезируемые гипоталамусом. Наиболее изученные гормоны задней доли гипофиза — вазопрессин, или антидиуретический гормон (АДГ), и окситоцин
.
АДГ обеспечивает реабсорбцию воды из почек, то есть ее возврат в организм, а также суживает артериолы, в результате чего повышается артериальное давление — таким образом гормон защищает организм при резком скачке АД, предотвращая большие кровопотери и нормализуя давление.
Окситоцин избирательно воздействует на гладкую мускулатуру, провоцируя ее сокращение. В этой связи он важен при родах, лактации и грудном вскармливании. Благодаря своему психотропному действию окситоцин помогает в построении доверительных отношений внутри социальной группы, дефицит этого гормона связывают с развитием аутизма[6].
Акции и спецпредложения Спецпредложения и скидки на услуги диагностических лабораторий позволяют экономить на медицинском обследовании. Посмотреть текущие акции ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ

Влияние гормонов на процессы в организме женщины
От уровня гормонов зависят многие важные процессы и функции женского организма. Например, от гонадотропных гормонов (ФСГ, ЛГ, пролактин) зависит способность к репродукции.
Негативное воздействие может оказывать избыток или наоборот, недостача, тиреотропного гормона. А женские половые гормоны, которые вырабатывают яичники, взаимодействуя с гормонами гипофиза, отвечают за регулярность менструального цикла.
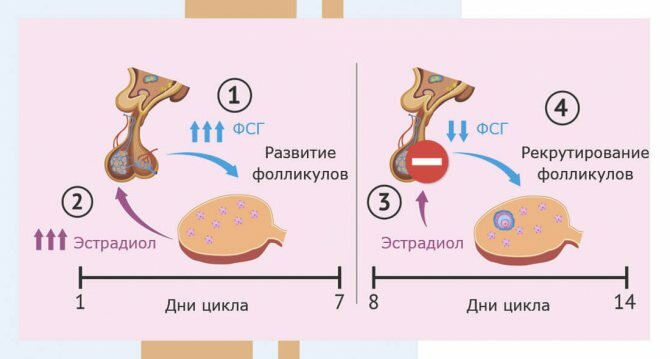
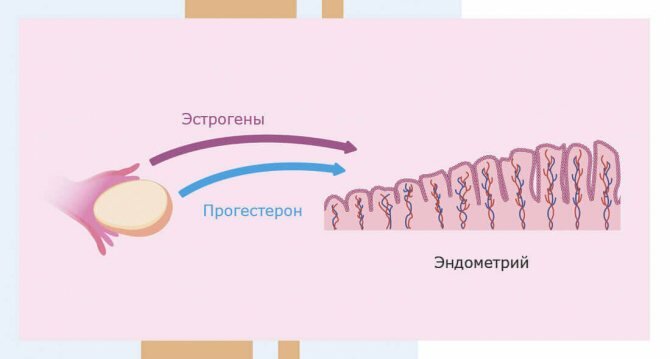
Развитие эндометрия в период менструального цикла зависит от уровня гормона эстрадиола, на созревание эндометрия оказывает влияние гормон прогестерон.
Показания к исследованию у мужчин
Мужчинам рекомендуют сдать кровь на половые гормоны в таких случаях:
- бесплодие;
- потеря волос;
- угревая сыпь на различных частях тела;
- эректильная дисфункция;
- снижение или отсутствие полового влечения;
- мужской климакс;
- признаки первичного или вторичного гипогонадизма;
- заболевания простаты, в частности, хронический простатит;
- снижение плотности костной ткани.
Представителям обоих полов анализ просто необходим при выборе лечебной тактики и контроля эффективности проводимой гормонотерапии.
Какие гормоны сдавать женщине?
Разберем конкретные ситуации.
Ожирение. Причины может быть две: эндокринная и алиментарная (пищевая). В этом случае женщине следует сдавать гормоны надпочечников, например, проверить уровень кортизола в организме. Если анализы будут в норме, значит причина лишнего веса пищевая, а не гормональная. Врач-эндокринолог может назначить дополнительное обследование у диетолога, уролога, невролога, гинеколога, а потом назначать терапию.
Сухость во рту и частое мочеиспускание. Это симптомы сахарного диабета. В этом случае женщине следует сдавать гормон поджелудочной железы — инсулин.
Избыточный рост волос на лице, верхней губе, животе по мужскому типу, на груди, на руках. Причиной всех этих неприятностей может быть дисбаланс тестостерона. Этого гормона у женщин в норме в 15 раз меньше, чем у мужчин. Тестостерон помогает наращивать мышцы и ускоряет синтез белка.
Слабость, сухость кожи, выпадение волос — признаки патологии щитовидной железы. В этом случае сдавать женщинам все гормоны щитовидки: трийодтиронин (Т3) и тетрайодтиронин (тироксин, Т4), где 3 и 4 — это количество молекул йода, и тиреотропный гормон (ТТГ). Если это аутоиммунное заболевание щитовидной железы, то сдаем антитела к пероксидазе.
Повышенная потливость. Также сдавать гормоны щитовидной железы.
Частые переломы. Это может означать, что происходит вымывание кальция из костей. За это в ответе гормоны кальцитонин и паратгормон.
Высокое давление: синдром Иценга-Кушенга, гормоны надпочечников: кортизол и адренокортикотропный гормон, который находится в гипофизе для того, чтобы исключить эндокринную причину высокого давления.
Маркером диабета 2-го типа, ишемической болезни сердца и ожирения служит гормон лептин.
Какие гормоны сдавать женщине по гинекологии, рассмотрим чуть подробнее.
Как расшифровать анализы на гормоны правильно
Исследование гормонального фона — необходимость для эффективного выявления многих заболеваний: болезней щитовидной железы, бесплодия и так далее. Кроме того, они проводятся для подтверждения предположительного диагноза. Можно сделать попытку самостоятельной расшифровки анализа крови на гормоны
, однако стоит оставить постановку окончательного диагноза специалисту.
При проведении большинства исследований и определении нормы и отклонений от нее, следует иметь в виду такие факторы как возраст и пол больного. при оценке функций половых гормонов у пациенток женского пола нужно учитывать конкретную фаза менструального цикла. Следовательно, у женщин репродуктивного возраста брать кровь на гормоны целесообразно лишь в определенные дни цикла.
Беременность также серьезно меняет состояние гормонального фона. На различных этапах ожидания ребенка уровни гормонов в организме становятся различными. Скажем, в первом триместре более чем у трети беременных сокращается показатель тиреотропного гормона.
В первом триместре подскакивает уровень хорионического гонадотропина и так далее.
Так как гормоны осуществляют системное влияние, их регуляция представляет собой необычайно сложный процесс, на показатели нередко воздействуют и сопутствующие болезни (хронические и острые), прием медикаментозных препаратов. И, наконец, важно учитывать такие моменты как экология конкретной местности проживания больного, общее состояние его организма. Следовательно, интерпретацию результатов нужно доверить врачу.
Как самостоятельно расшифровать анализ на гормоны
Ниже приводятся принципы примерной расшифровки анализов на основные гормоны.
- Тестостерон
производится в организме женщин и мужчин, для последних он служит основным половым
гормоном
. В крови мужчины норма тестостерона составляет 2-10 нг/мл. У женщин этот параметр в норме содержится в интервале 0.2-1 нг/мл. У мужчин превышение нормы тестостерона может говорить о раннем половом созревании, опухолях яичек. Сокращение данного показателя отрицательно сказывается на качестве спермы, может быть признаком опасных болезней печени или у почек. Если концентрация данного вещества в женском организме превышает норму, это может повлечь за собой выкидыш. - Эстрогены принадлежат к половым гормонам женщин: эстрадиол, прогестерон. Данные вещества отвечают за менструальный цикл, оплодотворение, гарантируют сохранение плода и развитие яйцеклетки. Их содержание в организме определяется фазой цикла. Постменопауза – 51-133 пМ/л, лютеиновая фаза – 439-570 пМ/л, фолликулярная фаза – 198-284 пМ/л – таковы в норме показатели анализа на эстрадиол. Для
прогестерона нормальными являются следующие показатели: постемнопауза – 1-1.8 нМ/л, лютеиновая фаза – 23-30 нМ/л, фолликулярная фаза – 1-2.2нМ/л. Если показатели данных веществ превышают норму, это может свидетельствовать об опухоли коры надпочечников, яичников, беременности, циррозе печени. Сокращение может говорить о склерозе, недоразвитии яичников, угрозе аборта, отсутствии овуляции. - Фолликулостимулирующий гормон
производится гипофизом, активизирует развитие у женщин фолликулов, у мужчин – семенных канальцев. Для женского организма норма насчитывает 4-150 ед/л (играет роль фаза менструального цикла), для мужского – 2-2\10 ед/л. Концентрация в организме данного вещества увеличивается при сбоях производства спермы, в период менопаузы, при сокращении функций яичников. Показатели ФГС также падают под влиянием гормональных контрацептивов, при раке простаты, в течение беременности.
- ЛГ или лютеинизирующий гормон активизирует у женщин и мужчин производство половых гормонов. В норме для женщин показатель составляет 0.61-94 ед/л (цифра зависит от фазы цикла), для мужчин – 2-9 ед/л. Снизить показатели способен прием эстрогенов в больших дозах, повысить – сбой работы половых желез.
- Пролактин в организме женщины контролирует развитие молочных желез, после рождения ребенка – образование грудного молока. Его показатель в норме в период беременности насчитывает 500-10000 мМЕ/л. В зависимости от стадии показатель постепенно растет. Есть данный гормон и у мужчин – 58-475 мМЕ/л считается нормой.
- Уровень концентрации в организме тиреотропного гормона
(ТТГ) оценивается для выяснения состояния щитовидной железы. Увеличение показателей является сигналом недостаточности функций щитовидной железы. Их сокращение говорит о переизбытке. Нормой считается значение в пределах 0.2-3.2 Мме/л.
Гормональный скрининг для женщин
Выбор гормонального скрининга, то есть определение, какие гормоны сдавать женщине, зависит от жалоб пациентки, ее возраста и характера менструального цикла.
Со второго по пятый день цикла оценивается уровень гормонов гипофиза, который управляет работой яичников:
- ЛГ (лютеинизирующий гормон);
- ФСГ (фолликулостимулирующий гормон);
- пролактин;
- АМГ (антимюллеров гормон);
- ингибин В;
- эстрадиол;
- прогестерон
Для измерения уровня гормонов яичника исследование проводится на седьмой-девятый день менструального цикла. Анализ определяет уровень эстрадиола, тестостерона и белков, которые связывают эти гормоны: глобулина и альбумина.
На 19-22-й день проверяется концентрация эстрадиола и прогестерона. Эти гормоны и следует сдавать женщинам.
- Эстрадиол — гормон красоты, от него зависят округлые формы тела, тембр голоса, нежная кожа, либидо, он играет важную роль в половом созревании девочки.
- Прогестерон. Задача этого гормона — регуляция менструального цикла и сохранение беременности.
Если цикл нарушен, то порядок сдачи анализов подбирается врачом индивидуально. Такую услугу можно заказать во время отдыха в санаторно-курортном комплексе «Машук Аква-Терм» — мы проводим исследования на любой день менструального цикла. Наши гинекологи занимаются лечением таких проблем. В санатории разработаны лечебные программы, которые можно совместить с отдыхом на базе медицинского учреждения.