Выполняя функцию естественного фильтра, печень проделывает огромную работу по синтезированию необходимых соединений, обезвреживанию токсических веществ и удалению их из организма. Учитывая экологические условия, в которых сегодня живет человечество и массу вредных привычек, присущих большинству его представителей, можно сказать, что печень страдает практически у каждого.
Часто показателем патологии является неоднородно зернистая печень на УЗИ. Что может значить такое состояние органа, и чем оно опасно? О причинах и последствиях изменения печеночной структуры можно узнать из данной статьи.
Нужно ли лечить стеатоз печени?
Очень часто при обычной УЗИ диагностике печени обнаруживаются диффузные изменения печени по типу стеатоза (жирового гепатоза, жировой инфильтрации печени). Стеатоз печени это обычное явление для людей пожилого возраста, чаще всего сопровождающее процессы старения, однако, в последнее время стеатоз печени характерен и для молодых людей и даже возможно без сопутствующего лишнего веса?
Безусловно, стеатоз это болезнь, которая выражается в том, что внутри печени формируется жировая ткань вместо тканей печени, не выполняющаяя функцию печени и отличается от ткани печени по своей структуре высокой плотностью. При стеатозе постепенно количество здоровой печени уменьшается и со временем оставшаяся здоровая часть не сможет обеспечить жизнедеятельность организма. Эта стадия заболевания называется цирроз печени и трудно поддается лечению.
Проблема осложняется тем, что печень не болит, и даже при серьезном ее поражении у пациента не возникает никаких жалоб, за исключением возможного чувства тяжести в правом подреберье. Чаще всего, тяжесть и дискомфорт в правом подреберье при стеатозе, как и при и других патологиях печени, обусловлены увеличением её размеров.
Структура печени: основные понятия
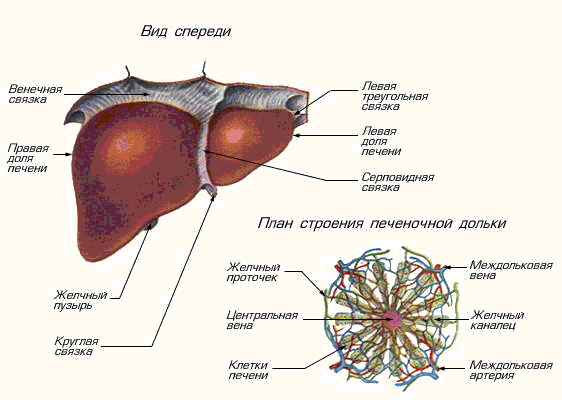
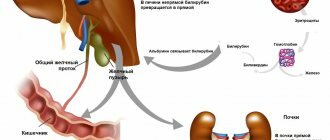
Прежде чем рассматривать такой термин, как мелкозернистая структура, нам необходимо разобраться с тем, что же представляет собой структура печени и какой она может быть. Структурой печени врачи называют строение соединительной ткани, выстилающей печень, которая визуально делит ее на множество маленьких долек. Форма таких долей напоминает шестигранную призму. Между этими участками располагаются желчные протоки и сосудистая сетка, которые легко можно распознать на фоне соединительной ткани.
Если обследовать здорового человека, то окажется, что структура его печени будет мелкозернистой, а размеры его воротной вены варьируются от 8 до 12 мм. Если же диаметр воротной вены увеличен, к примеру, до 14 миллиметров, а структура неизменна, то следует говорить о портальной гипертензии. Стоит отметить, что разные медицинские источники трактуют «норму» диаметра этой вены по-разному. Например, если во многих англоязычных источниках 14 миллиметров — это еще норма, но для наших отечественных врачей — уже отклонение. Есть несколько усредненных показателей, которые определяют норму структуры печени.
У здорового человека должно быть так: контур органа — четкий, ровный, строение печени гомогенное, расположение протоков портальной вены печени проходит по ее периферическому пространству, слабоинтенсивная мелкозернистая структура.
Если структура печени среднезернистая, то имеет место или хронический гепатит, или жировой гепатоз. Впрочем, среднезернистая эхоструктура обнаруживается в комплексе с повышенной эхогенностью, о которой речь пойдет дальше или увеличенным диаметром воротной вены. Оба эти фактора станут для врача решающими при диагностике.
Тут стоит отметить, что в ряде случаев имеет место и повышенная зернистость, которая является вариантом нормы. Обычно, с таким сталкиваются пациенты, которые обследовались на УЗИ-аппаратах невысокой ценовой категории. Но не стоит оставлять этот момент без внимания, ведь этот показатель может свидетельствовать о дистрофии печеночной ткани или воспалении. Если вы будете игнорировать эту проблему, то со временем столкнетесь с наличием камней в желчном пузыре.
Также при обследовании печени, вы можете столкнуться с таким показателем, как сосудистый рисунок. Этот показатель может иметь три значения — сосудистый рисунок усилен, в норме или обеднен. Что это значит? Как правило, сосудистый рисунок рассматривают в комплексе с эхогенностью печени.
При некоторых заболеваниях — в том числе и гепатите, циррозе, происходит изменение сосудистого рисунка и общей эхоструктуры печени. Сосудистый рисунок — это визуализация сосудов печени на фоне соединительной ткани. Когда при вышеуказанных заболеваниях изменяется структура печени, изменяется и ее эхогенность — так врачи называют способность органа отражать ультразвук во время сонологического исследования.
Ткани печени с высокой плотностью отражают волны прекрасно, на снимке УЗИ они имеют насыщенный белый цвет. Такая эхоструктура придает повышенную эхогенность печени. В большинстве случаев, для простого обывателя «белая печень» означает наличие большого количества жировых клеток, которые отражают излучение. Меньшая же плотность печеночной ткани отражает ультразвук намного хуже, за счет чего изображение на рисунке получается темным. Это значит, что такой показатель, как эхогенность существенно понижен. Такая ситуация скажет грамотному врачу о том, что пациент может быть болен острым гепатитом. В норме, как вы и сами догадались, эхогенность должна быть средней, а эхоструктура печени — однородной.
Причины стеатоза печени
Что является причиной стеатоза печени, почему по статистике Европейской ассоциации гепатологов эта болезнь распространена как эпидемия? Самое распространенное мнение – это неправильное питание и малоподвижный образ жизни. И это большая ошибка. Причина стеатоза – не в неправильном образе жизни, а в гормональных и метаболических изменениях, это болезнь, которая, помимо коррекции образа жизни, питания и физических нагрузок, также требует наблюдения у гепатолога и эндокринолога!
Лечение НАЖБП
Лечение основывается на устранении причин и факторов риска возникновения заболевания и предупреждении прогрессирования процесса в печени, лечении заболеваний, вызывающих жировой гепатоз. Лечение включает в себя коррекцию образа жизни и использования фармакологических средств.
Питание и коррекция образа жизни

Пациентам, имеющим избыточную массу тела, необходимо снижение массы, путем соблюдения гипокалорийного питания в сочетании с физической активностью (утренняя гимнастика, ходьба, плавание, танцы и т. п.), которая увеличивает энергетические затраты и способствует уменьшению жировых отложений в клетках печени. Темп по снижению массы тела – 3-4 кг в месяц.
Рекомендуется снизить употребление углеводов, ограничить, но не исключать полностью животные и растительные жиры, потреблять достаточное количество овощей, фруктов для обогащения пищи витаминами и пищевыми волокнами, клетчаткой, липотропными веществами, содержащимися в твороге и кашах, бобовые, яйца, орехи и семена, морскую рыбу, сою и др. продукты.
Предупреждение! Если быстро снижать массу тела, то это приводит к ухудшению течения заболевания.
При начальных стадиях НАЖБП при нормальных показателях печеночных проб достаточно соблюдение ограничений в питании углеводов, жиров, отказ от алкоголя и консервированной пищи, некоторых медикаментов, контроль за массой тела, состоянием обмена углеводов, холестерина, мочевой кислоты. Обязательны физические нагрузки!
Медикаментозное лечение
Медикаментозное лечение назначается со стадии стеатогепатита (НАСГ), и применяются препараты различных фармакологических групп. Лечение осуществляется врачом с учетом индивидуального подбора препаратов, длительности и дозирования их. Наблюдение за такими больными производится 1 раз в 3-6 месяцев.
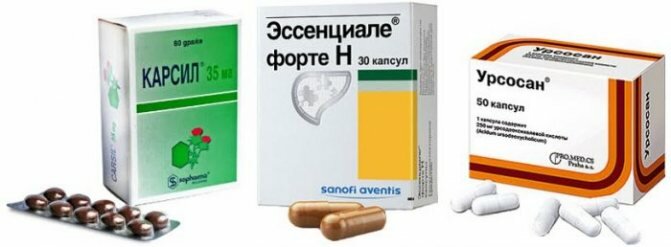
Липотропные препараты дополняют терапию, направленную на причины НАЖБП, за счет уменьшения жировой инфильтрации печени. Под влиянием этих препаратов усиливается внутриклеточное окисление жира и его транспорт из печени.
- Эссенциале (фосфолипид, ненасыщенные жирные кислоты, витамины В1, В2, В6, В12, РР,Е, пантотенат натрия). Внутрь по 2 капсуле препарата во время еды в течение 2-3 месяцев. Комбинированные гепатопротекторы, которые кроме эссенциальных фосфолипидов, содержат L-карнитин витамин Е, усиливающий действие фосфолипидов. Гепагард Актив по 1 капсуле 3 раза в день во время еды не менее 1 месяца.
- В последнее время высокую эффективность показали препараты урсодезоксихолевой кислоты (Урсофальк, Урсосан, Холудексан и др.).
- Адеметионин (Гептрал) для внутривенного, внутримышечного назначения и приема внутрь (по показаниям).
- Препараты расторопши (Карсил, Легалон) по 70 мг 2 раза в день до еды не менее 1 месяца.
- Липоевая кислота (Тиагамма) по 600 мг 1 раз в день перед завтраком в течение 1 месяца.
В течение года возможно провести 2-3 курса.
Назначение липотропных средств при жировой болезни печени, особенно препаратов эссенциальных фосфолипидов и содержащих желчные кислоты, может являться «терапией прикрытия» побочных эффектов коррекции метаболических нарушений в организме, а также токсического воздействия на печень лекарственных препаратов.
Лечение стеатоза печени
Как и любое заболевание печени, при котором идет ее разрушение с возможным исходом в цирроз, лечение стеатоза возможно только медикаментозное, действующее на причину болезни. В случае стеатоза причиной заболевания являются обменные и гормональные нарушения, которые и вызывают изменение структуры печеночной ткани. Внутреннее ожирение печени сопровождается всегда патологическим поступлением жира также в поджелудочную железу, сердце и сосуды, почки. Это системное заболевание, угрожающее жизни, называется метаболический синдром.
Метаболический синдром лечит врач гепатолог совместно с эндокринологом, воздействуя как на причины заболевания, так и на следствие – стеатоз. Результатом лечения всегда является выздоровление, если лечение назначено вовремя. Кроме медикаментозной коррекции обменных нарушений, в комплекс лечения входят рекомендации по правильному питанию и физическим нагрузкам, которые сами по себе, без лечения, не дают результатов. Трудность лечения обусловлена тем, что доля успеха в лечении зависит от поведения пациентов, поэтому так важна серьезная информированность пациента и его желание получить результат.
Причины возникновения заболевания
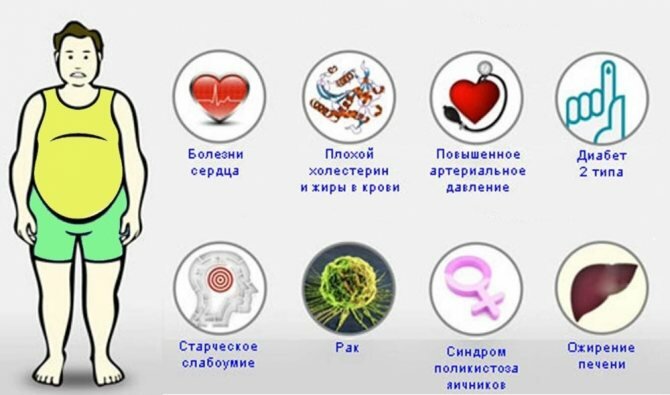
Отличительной особенностью НАЖБП является то, что она встречается во всех возрастных группах, но наибольшему риску ее развития подвержены женщины в возрасте 40-60 лет. Сегодня имеются сведения, что и у детей в 3% случаев могут наблюдаться изменения печени, а у детей с ожирением до 50%.
НАЖБП может выступать:
- в качестве единственного проявления нарушений липидного (жирового) обмена,
- как многофакторное заболевание, развивающееся на фоне нарушений обменных процессов (повышения холестерина и триглицеридов, сахара, мочевой кислоты в крови),
- в ассоциации с ожирением, сахарным диабетом 2 типа, повышенным артериальным давлением, метаболическим синдромом, атеросклерозом.
На неё оказывают токсическое воздействие:
- факторы окружающей среды,
- прием лекарственных препаратов, определяя исход больше, чем исход заболевания самой печени,
- известны некоторые лекарственные средства, вызывающие жировую болезнь печени: бисептол,
- ибупрофен,
- индометацин,
- нифедипин,
- парацетамол,
- тетрациклин,
- эстрогены,
- рифампицин и др.
Среди экологических причин развития НАЖП является загрязнение воздуха – тяжелые металлы, диоксин, формальдегид, свинец, ртуть, мышьяк и др. Попадая в организм с воздухом и водой, они нарушают метаболизм клеток печени, все ее функции, способствуя развитию НАЖБП и желчнокаменной болезни.
В течение НАЖБП имеют большое значение состояние образование и выделение желчи печенью, т. к. с ней снижаются триглицериды из клеток печени. Причиной прогрессирования заболевания может быть состояние микрофлоры в кишечном тракте и возникновение эндотоксинов, которые нарушают кишечно-печеночную циркуляцию и нарушают, прежде всего, детоксикационную функцию печени и вызывают воспалительный процесс — неалкогольный стеатогепатит.
Необходимые обследования для назначения и контроля лечения стеатоза печени
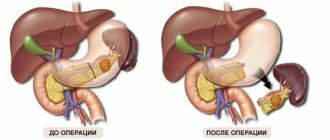
Для назначения лечения стеатоза ппнчени необходимо пройти обследование, выявляющее степень поражения печени и выраженность показателей метаболического синдрома. Современное оборудование нашего центра позволяет не только обнаружить жировую ткань в печени, но и посчитать сколько в процентном отношении в печени нормальной здоровой ткани и сколько неработающей жировой! Это важно для тактики лечения и прогнозов на выздоровление.
Аппарат Фиброскан с дополнительным датчиком оценки стеатоза позволяет не только оценить количественно жировую ткань в печени по степени стеатоза от 0 до 3, но и позволяет измерить результат лечения, который в большинстве случаев приводит к полной нормализации структуры печени (стеатоз 0). Лечение назначается индивидуально в зависимости от результатов обследования. Общей для всех схемы лечения нет, так как обменные и гормональные нарушения могут быть по-разному выражены.
Неалкогольная жировая болезнь печени. Диагностика
Анамнез: исключить злоупотребление алкоголем, инфекционную природу поражения печени. Проанализировать образ жизни человека- переедание, несбалансированное питание, недостаток физической активности, экологические факторы, прием лекарств.
Лабораторные исследования
Печеночные пробы: АЛТ и АСТ, гамма-ГГТ, ЩФ, билирубин, холестерин и фракции, альбумин, протромбиновый индекс, сахар крови, мочевая кислота, уровень инсулина.
УЗИ
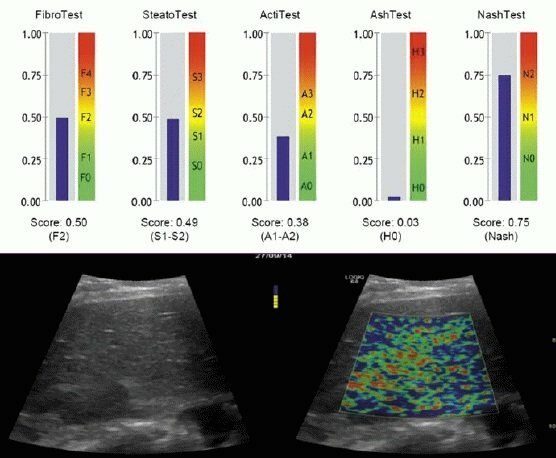
Диагностические критерии НАЖБП при ультразвуковом исследовании:
- размеры печени,
- повышение эхогенности и неоднородности эхо,
- структура печени,
- нечеткость сосудистого рисунка,
- затухание ультразвукового луча.
Наличие трех признаков ультразвукового исследования при отсутствии данных употребления алкогольных напитков и исключения других хронических заболеваний печени позволяет точно верифицировать НАЖБП.
Эластометрия
При прогрессировании НАЖБП важна информация о уровне фиброза (замещении клеток печени соединительной тканью), которую возможно получить при Эластометрии, которая неивазивным способом позволяет установить наличие или отсутствие фиброза в печени. Этот метод практически заменяет ранее проводившуюся биопсию печени.
Результаты лечения стеатоза печени
Отзыв пациента:
» Уважаемая Белла Леонидовна!
Дорогие Нелли Николаевна Цурикова, Мушинская Кира Владимировна, девушки в регистратуре, врач-Узи диагностики огромное вам всем спасибо за организацию лечения моей болезни. вы в команде творите чудеса!Профессионалы высокого уровня и люди с большой буквы! Благодарен судьбе, что нашел вашу клинику, которая реально спасла мне жизнь и изменила ее на 180 градусов. Благодаря усилиям, квалификации и вниманию с вашей стороны, я стал абсолютно здоровым человеком. Сбросил вес за 9 месяцев на 23.5 кг, печень моя стала реальной фабрикой , которая теперь работает отлично!
В общем , желаю вашему коллективу всех благ. Не останавливайтесь! Вы реально делаете большое дело для людей, помогаете преодолеть серьезные заболевания.
В преддверии Нового 2021 года хочу пожелать и вам тоже здоровья, семейных радостей и любви! с наилучшими пожеланиями, ваш пациент из Казани» >>> — Рустем 05.12.2018 г.
Неалкогольная жировая болезнь печени. Прогноз
Наблюдение за пациентами проводится разными специалистами в соответствии с имеющимися у человека болезнями (терапевт, кардиолог, эндокринолог, гастроэнтеролог) с обязательным контролем печеночных проб. Важной частью наблюдения являются лечебно-профилактические мероприятия тех заболеваний, которые вызывают НАЖБП – контроль питания, физических нагрузок, назначение курсов липотропных средств.
Прогноз заболевания зависит от своевременного устранения причинного фактора и лечения основных метаболических болезней.
Кому показана биопсия печени?
Мнение AASLD:
- неясный диагноз
- предполагается несколько причин
- высокий титр аутоантител + повышенный уровень глобулина (характерно для аутоиммунного гепатита)
- перед началом лечения потенциально токсичным для печени препаратом
- для подтверждения диагноза стеатогепатита перед началом его лекарственного лечения
Мнение NASPGHAN:
Высокий риск стеатогепатита:
- АЛТ выше 80
- увеличение селезенки
- соотношение АСТ/АЛТ выше 1
Факторы риска прогрессирования:
- сахарный диабет второго типа
- пангипопитуитаризм — редкое, но опасное состояние со снижением уровня всех гормонов передней части гипофиза
Как поставить диагноз?
В обеих рекомендации однозначно рекомендуется не забывать и о других заболевания печени, которые могут вызвать повышение АЛТ или стеатоз печени:
- вирусные гепатиты
- аутоиммунный гепатит
- метаболические болезни
- болезнь Вильсона
- лекарственная токсичность
В рекомендациях AASLD подчеркивается, что при очень раннем развитии жировой болезни или при обнаружении ее признаков у детей без лишней массы надо обязательно исключать:
- врожденные ошибки метаболизма жирных кислот
- пероксисомальные болезни.
- лизосомальные болезни
В некоторых случаях необходимо проводить биопсию — взять небольшой кусочек печени и посмотреть под микроскопом.
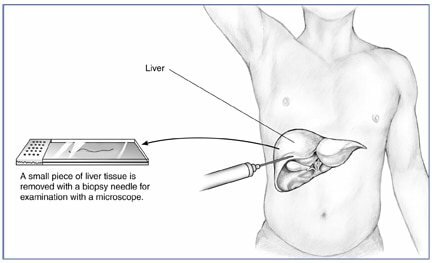
https://www.niddk.nih.gov/-/media/Images/Health-Information/Diagnostic-Tests/Liver_Biopsy.jpg
Биопсия печени — это золотой стандарт диагностики жировой болезни печени, но технически непростая процедура, которая имеет пусть небольшой, но риск осложнений.
Всем детям подряд ее делать не стоит…
А есть ли препараты, которые излечат стеатоз у ребенка?
NASPGHAN прямо указывает, что таких препаратов или пищевых добавок нет.
AASLD менее категоричен — можно использовать витамин Е, но у каждого конкретного пациента надо взвешивать пользу и риск, так как длительных исследований безопасности пока нет.
Важный акцент, который есть в рекомендациях AASLD: метформин в дозе 500 мг два раза в день не показан для лечения стеатогепатита у детей.
Немного комментариев по медикаментозному лечению.
Инсулинорезистентность играет важную роль в развитии жировой болезни печени.
Поэтому препараты, которые улучшают чувствительность к инсулину, интересны и перспективны.
Один из них, пиоглитазолин, показал хорошие результаты у взрослых, но в связи с наличием побочных эффектов вряд ли будет использоваться в педиатрии.
Другой препарат из этой группы, метформин, разрешен у детей с диабетом.
Но проведенное в 2005-2010 гг. исследование TONIC (Treatment of NAFLD in Children) установило, что применение метформина в дозе 500 мг два раза в день не оказало влияния как на уровень АЛТ, так и результаты биопсии у детей с жировой болезнью печени.
Возможно, более высокие дозы будут эффективнее.
Также логично попробовать лечение метформином у детей с сопутствующим предиабетом.
Результаты по оценке эффективности витамина Е в дозе 800 МЕ в день как антиоксиданта взяты из того же исследования TONIC.
Омега-3 жирные кислоты.
Предполагается высокая безопасность, но пока очень противоречивые результаты исследований эффективности.
Пробиотики.
Предполагается, что кишечная микробиота играет важную роль в развитии ожирения и его осложнений.
Логично, что ученые экспериментируют со стратегиями по управлению микрофлорой.
Есть несколько небольших, но успешных исследований эффективности пробиотиков, в частности Lactobacillus rhamnosus GG, у детей. Но нужны дополнительные данные для конкретных рекомендаций.
Ссылки для более глубокого самостоятельного изучения:
NASPGHAN Clinical Practice Guideline for the Diagnosis and Treatment of Nonalcoholic Fatty Liver Disease in Children
Overview of Updated Practice Guidelines for Pediatric Nonalcoholic Fatty Liver Disease
1, всего, сегодня