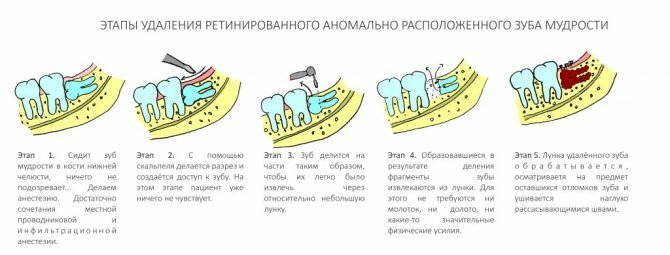
Уважаемые друзья, про удаление восьмёрок, зубов мудрости, ретинированных и не очень, написано очень много (например, здесь>>, здесь>> и тут>>). В принципе, мануал данного хирургического вмешательства Вам хорошо известен и понятен.
Сегодня я предлагаю вам поговорить о менее известном и еще более непонятном, а именно – о том, что происходит в области хирургического вмешательства после того, как мы наложили швы и отправили пациента домой. Понимание этих процессов важно как для врачей (если мы действительно ищем способы снизить травматичность и повысить безопасность хирургических операций), так и для пациентов (для того, чтобы понимать, для чего вообще назначаются лекарства и даются рекомендации по послеоперационному режиму).
Ну и, в конце концов, вовсе не “золотые руки” определяют хорошего хирурга. Ибо мануалу, простой последовательности движений, можно научить даже обезьяну – и от этого врачом она не станет. Хороший хирург – это, прежде всего, “золотая голова”, умеющая думать, анализировать, интерпретировать и принимать правильные решения. Поэтому на всех своих лекциях, в докладах и на семинарах я призываю докторов тренировать именно голову. А руки… начнут правильно работать лишь после того, как правильно заработает голова.
Насколько непонятна наша сегодняшняя тема, я покажу вам, дорогие друзья, на простом примере.
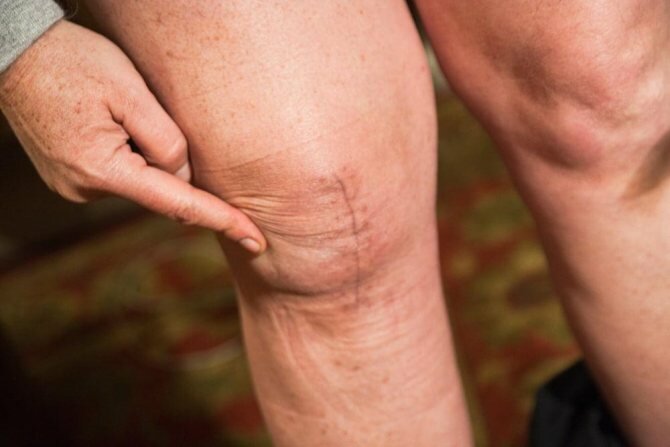
Давеча были у меня на приемё две милые девушки. Одинаковые. Близнецы, то есть.
С одной и той же проблемой – ретинированными зубами мудрости и связанной с ними патологией прикуса.
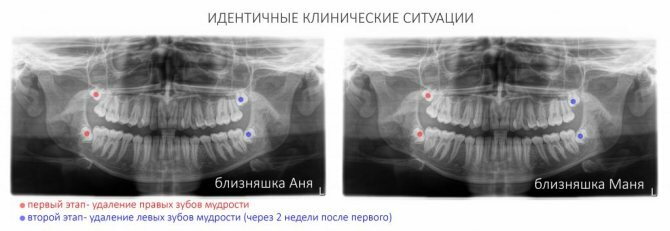
В рамках подготовки к ортодонтическому лечению, мы решили удалить все зубы мудрости. Сначала с одной стороны, затем – с другой.
Операции девушкам проводились одна за другой, с разницей в 20 минут. Каждое из вмешательств заняло не более 15 минут. Как говорится, без каких-либо особенностей.
Близняшкам дали одинаковые рекомендации по послеоперационному режиму и сделали одинаковые назначения. Через день пригласили на первый послеоперационный осмотр.
Еще раз подчеркну: две совершенно одинаковые (в т. ч. генетически) девушки, две одинаковые операции, рекомендации, назначения…. Но, посмотрите на симптоматику послеоперационного периода:

Еще через день:
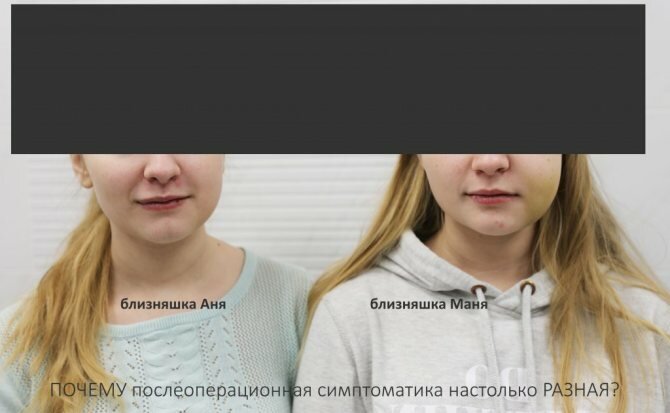
Как так получается, что у одной из них – значительный отёк и ярко выраженные послеоперационные явления, а у второй лишь слегка припухло? Из-за чего возникла эта разница? И что повлияло на развитие симптомов в каждом из двух идентичных случаев?
Отвечу Вам честно:
Безусловно, наиболее общие процессы, происходящие в нашем организме, например, дыхание, работа мышц, обмен веществ, регенерация и т. д., хорошо изучены – для этого у нас есть физиология, патофизиология, биохимия и много других полезных наук.
Но вот объяснить, почему, при прочих равных условиях, один человек легко переносит даже тяжёлые травмы, а другой – чуть ли не умирает от малейшей царапины, мы пока не в состоянии. Наш организм – та еще загадка. Мы о космосе и строении Вселенной сейчас знаем больше, чем о том, как работает наше тело. Именно поэтому – фиг его знает.
И, всё же, позвольте мне поделиться с вами тем, что позволяет нам прогнозировать симптоматику послеоперационного периода и, как следствие, правильно планировать хирургические вмешательства и делать их безопасными. Нет, ну серьезно – в нашей клинике мы могли бы сделать хоть пересадку почки, но не факт, что пациент бы остался жив – мы не умеем планировать подобное лечение и прогнозировать его последствия. Но, мы делаем много остеопластических операций – более трехсот в 2018 году, и доля неудач у нас крайне мала, ниже 2%. А всё потому, что мы понимаем остеопластику на уровне физиологии, гистологии, патоанатомии и биохимии, а это даёт нам возможность правильно оценивать риски и выбирать наиболее безопасный и результативный метод наращивания костной ткани.
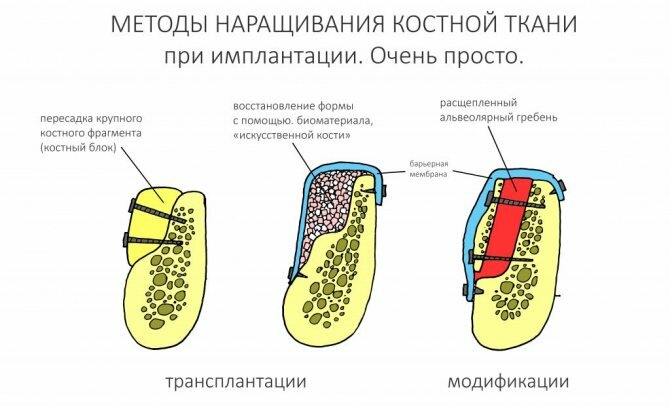
Итак, мы только что закончили операцию, неважно, какую, и наложили последнюю шовную лигатуру.
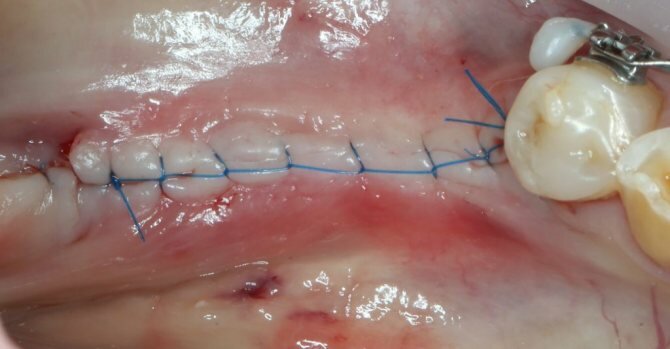
Осмотрелись, проверили состоятельность швов и отправили пациента на контрольный снимок (опционально).
Во-первых, то, что любая хирургическая операция – это травма. Да, организму почти наплевать, выбили ли вам зуб в драке, либо его аккуратно удалил в драке стоматолог. Процессы, происходящие после травмы и сопоставимой по травматичности хирургической операции, почти идентичны.
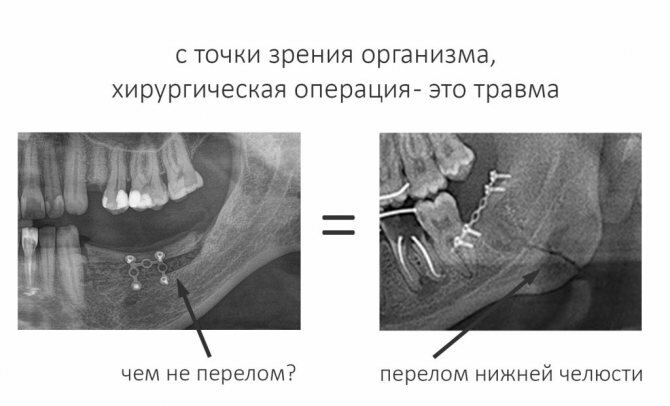
Во-вторых, любая операционная рана в полости рта является инфицированной. Просто потому, что у здорового человека, даже при идеальной гигиене, во рту живёт целый зоопарк из всяких микробов, а в процессе операции они неизбежно попадают в зону операции. Создать абсолютно стерильные условия при операциях в полости рта невозможно. Да, и не нужно этого делать.
К счастью, за миллионы лет эволюции, человеческий организм научился решать эти две проблемы.
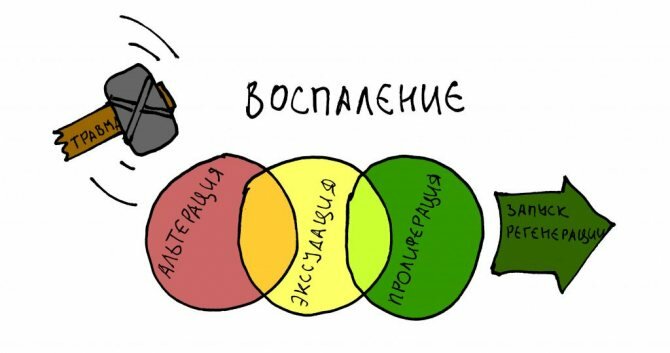
Ответом на любую травму (в т. ч. хирургическую операцию) является адаптивно-приспособительная реакция – воспаление. Она представляет собой каскад переходящих из одного в другой процессов, начинающихся выявлением чужеродных агентов и, заканчивающихся запуском восстановления поврежденных тканей.
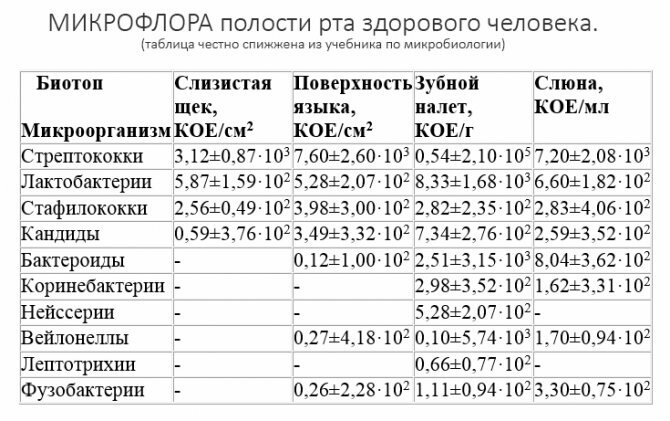
Кроме того, наш организм научился настолько мирно сосуществовать со всем его внутриротовым зоопарком, что мы даже называем его “нормальной микрофлорой полости рта”. Для этого он создал совершенно уникальную систему местного иммунитета, которую не так уж просто пробить. Ну, судите сами – возникновение инфекционно-воспалительного очага в любой из костей нашего скелета – это, как минимум, пиздец остеомиелит, со всеми вытекающими. При этом, в челюстной кости может длительное время существовать прикорневая киста или гранулёма, – не что иное, как “пузырь с микробами”, но мы этого даже не замечаем.
А дальше – самое интересное.
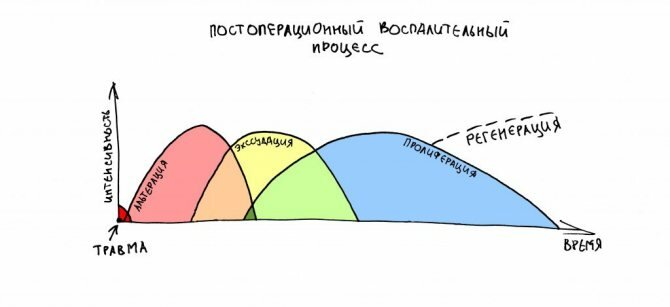
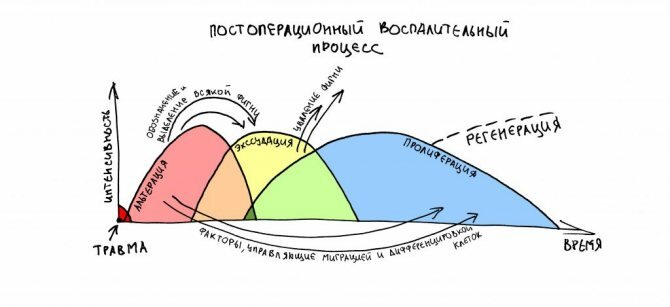
После операции развивается воспалительный процесс, состоящий из трёх последовательных фаз: альтерации, экссудации и пролиферации. Часто между ними невозможно провести чёткую границу, однако, все эти фазы разной степени выраженности характерны для воспаления любого генеза. Зная их, можно легко можно объяснить всю послеоперационную симптоматику и возможные послеоперационные осложнения.
Альтерация
При любой травме-операции какая-то часть тканей неизбежно повреждается и, мягко говоря, отмирает. Распадаясь, поврежденные ткани выделяют ряд веществ, детектируемых организмом как “Achtung! Kritischer Schaden!” и являющихся, по сути, инициаторами всех последующих реакций. Под действием этих веществ, включающих в себя лизосомальные ферменты, специальные белки-“кинины” и т. д., всего около 80 видов соединений, в области операции происходит ряд изменений:
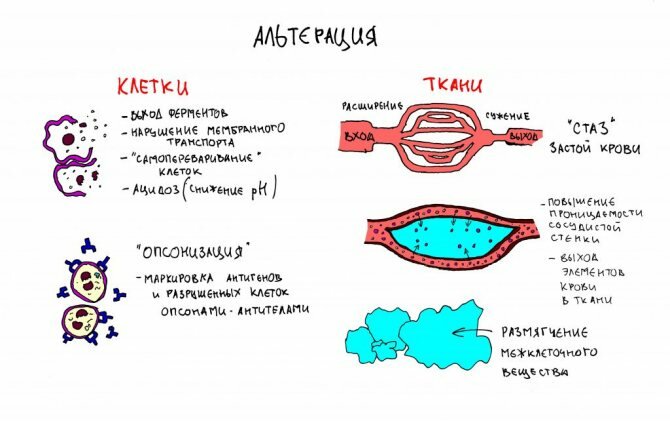
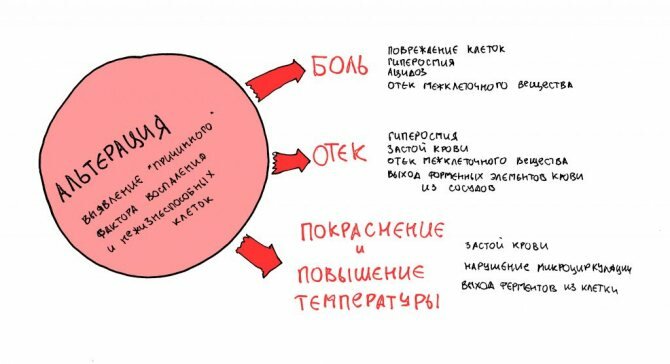
– за счёт выхода из разрушенных клеток ферментов и нарушения мембранного (из/в клетку) траспорта, меняется тканевый водородный показатель pН в кислую сторону (ацидоз), угнетаются местные буферные системы. Развивающийся ацидоз, отчасти, является причиной болезненных ощущений в области травмы-операции.
– происходит расширение “входящих” сосудов микоциркуляторного русла и сужение “выходящих”, возникает полнокровие и т. н. “стаз”, застой крови в области травмы-операции. Помимо этого, повышается внутритканевое давление (опять же, за счёт нарушения механизмов трансмембранного транспорта). Именно этим объясняется отёк, повышение температуры и, отчасти, боли в области операции.
– повышается проницаемость сосудистой стенки, начинается движение плазмы и выход защитных клеток крови, лейкоцитов и лимфоцитов, за пределы кровеносного русла.
– под действием ряда ферментов (например, коллагеназ, элластаз и т. д), “размягчается” и разбухает межклеточное вещество, что облегчает движение защитных клеток, тканевых макрофагов в области операции.
– к агентам, распознающимся организмом как инородные тела, попавшим в рану микробам, мёртвым клеткам и их остаткам прикрепляются т. н. “опсоны” – белковые молекулы-маркеры, обозначающие то, что нужно удалить из организма. Прикрепившиеся опсоны как бы говорят макрофагам “Эй! Вот это нужно сожрать!”. Так запускается процесс фагоцитоза, открытый и впервые описанный нашим соотечественником, Ильёй Мечниковым. За что он, кстати, получил Нобелевскую Премию.
Весь этот процесс называется альтерацией (с лат. – “разрушение”), его задача – найти и обозначить то, что, в итоге, нужно удалить из организма.
Нам, докторам и вам, пациентам, об альтерации нужно знать следующее:
– запуску альтерации (и вообще, воспалительного процесса), предшествует повреждающее внешнее воздействие, вследствие которого часть клеток теряют жизнеспособность и погибают. Имеет значение сила и продолжительность воздействия – чем больше область операции-травмы, чем больше по времени длится операция или на организм воздействует травмирующий агент – тем более выраженным будет послеоперационное воспаление.
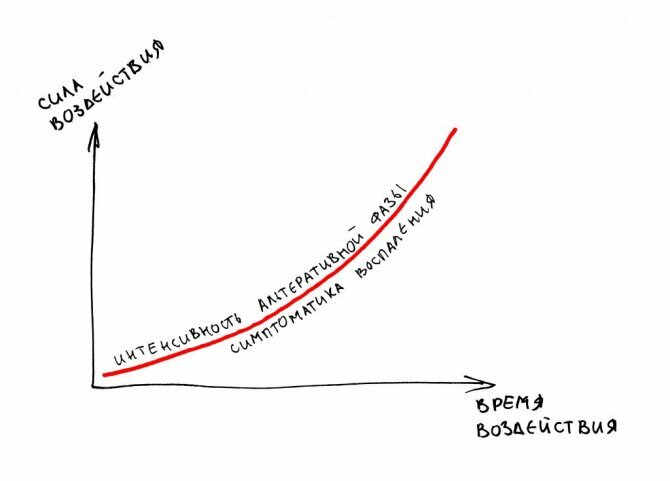
– именно фаза альтерации даёт нам большинство неприятных послеоперационных симптомов, таких как боль, отёк, покраснение, повышение температуры и т. д. От интенсивности протекания альтеративной стадии воспаления будет зависеть выраженность этих симптомов.
– на стадии альтерации выделяются вещества, во многом определяющие всё дальнейшее течение воспалительного процесса и последующей регенерации. Иными словами, без разрушения не бывает созидания.
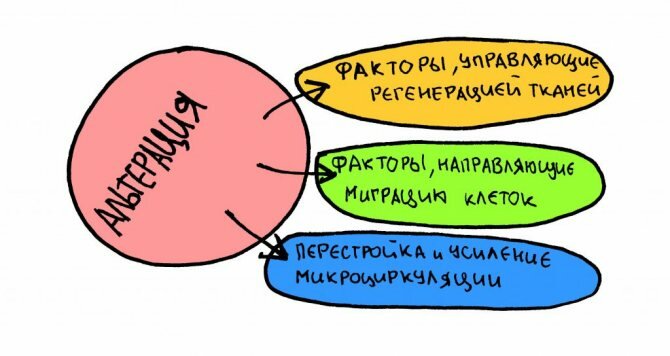
– нарушение микроциркуляторного кровеносного русла, дисбаланс между притоком и оттоком крови, приводит к “демаркации” зоны воспаления – организм, как бы, отграничивает участок травмы-операции и не даёт воспалительному процессу распространяться далее. В итоге, даже значительный по масштабам местный воспалительный процесс часто не приводит к глобальному нарушению функционирования организма или проявлению каких-либо общих симптомов – повышению температуры тела, ухудшению самочувствия и т. д.
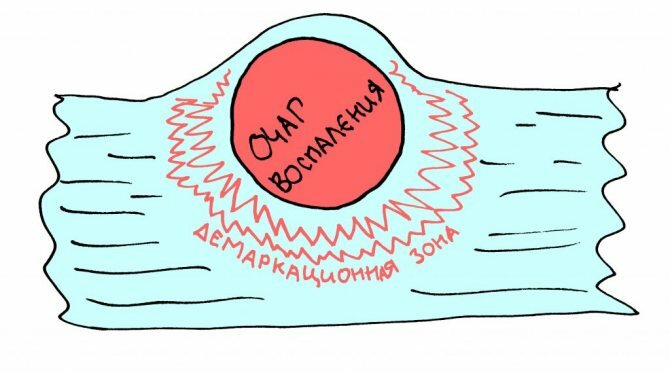
В альтеративной фазе воспаления организм готовит вызвавшие воспаление агенты, а именно – распад и фрагменты погибших клеток, микробы и поврежденные волокна межклеточного вещества, – к удалению из организма. Но само удаление всякой гадости происходит в следующую фазу воспалительного процесса – экссудацию.
Гипоспадия
ПОКА ВЫ В БОЛЬНИЦЕ
- После операции, вашему ребенку будет предложено выпить чистую воду, когда он полностью проснулся.
- Он будет выписан домой из больницы, когда он сможет пить без рвоты. Тошнота и рвота являются обычными явлениями после наркоза и могут длиться в течение 24 часов после операции.
- Не беспокойтесь, если вы видите кровянистые выделения через повязку или на пенисе.
- Если ваш ребенок получил «укол в позвоночник» его ноги и ступни могут немного онеметь или с трудом двигаться. Не волнуйтесь. Все ощущения вернутся.
- Рекомендуется разговаривать и касаться вашего ребенка, пока он находится в палате.
ПОСЛЕ ПРИБЫТИЯ ДОМОЙ
ДИЕТА
- Вы можете кормить ребенка соками, желе и пустым бульоном в первый послеоперационный день / вечер.
- Переход на обычную пищу возможен на следующее утро или ранее, если это возможно.
- Не следует кормить ребенка, особенно если он испытывает тошноту. Его аппетит со временем вернется.
ОДЕЖДА
- Пенис будет завернут в специальную повязку. Это повязка будет удалена в больнице в соответствии с конкретными указаниями врача.
- Не волнуйтесь, если увидите несколько пятен крови через повязку.
- Старайтесь держать повязку и прилегающие районы чистым с помощью частых протираний влажной губкой.
- Не беспокойтесь, если повязка загрязняется со стулом или мочой. Она также может пахнуть. На пенисе инфекций не будет.
- Если повязка отрывается, пожалуйста, сообщите врачу. Не пытайтесь поставить повязку обратно.
- Мазь Левомеколь с антибиотиком подходят для использования на пенисе или на кончике повязки.
ПЕЛЕНКИ
- Дважды запеленайте вашего ребенка для дополнительной защиты (см.: Создание двойной пеленки)
- Подготовьте несколько двойных пеленок заранее к дате операции.
- Продолжайте размещать мочевую трубку и пенис в подгузнике, как предписано вашим врачом и медсестрой.
- Меняйте пеленки вашего ребенка более часто в течение первой послеоперационной недели.
ТРУБКА В ПЕНИСЕ
- Возможна установка трубки, которая проходит через половой член в мочевой пузырь вашего ребенка. Это используется для постоянного отвода мочи из мочевого пузыря, чтобы ваш ребенок не нуждался в походе в туалет. Он может, однако , чувствовать желание сходить в туалет , потому что трубка может раздражать мочевой пузырь. Он будет принимать лекарство 0,5% Новокаин , для облегчения этого желания и связанные с мочевым пузырем спазмы. Спазмы мочевого пузыря не опасны.
- Спазм мочевого пузыря может вызвать некоторую утечку или » распыление » мочи вокруг трубки. Это является нормальным и Новокаин поможет справиться с этим.
- Избегайте перегибов на трубке, так как это будет препятствовать свободному оттоку мочи.
- Не толкайте и не тяните катетер — будьте осторожны во время смены пеленок.
- Помните — трубка находится в мочевом пузыре и происходит слив мочи . Моча будет течь из катетера во время смены подгузников .
- Кровотечение может происходить после операции. Кровь в катетере и на пеленке не является необычным и должна прекратиться через несколько дней.
СПАЗМЫ МОЧЕВОГО ПУЗЫРЯ
- Спазмы мочевого пузыря возникают от трубки, раздражающей мочевой пузырь, а также от нормального процесса заживления.
- Признаки спазмов включают: выгиб спины вашего ребенка связанного с раздражительностью, распыление мочи через и вокруг трубки, внезапное пробуждение от глубокого сна и сильный позыв к мочеиспусканию.
- При однократном спазме попробуйте погладить и утешить своего ребенка.
- При более частых спазмах ваш врач пропишет Новокаин.
- Запор усилит спазмы.Убедитесь, что ваш ребенок имеет ежедневно мягкий стул. Если вы заметили изменение в его стуле, начните давать ему чистый яблочный сок или разбавленный сок чернослива. Попробуйте дать детское пюре из чернослива. Добавьте волокна.
- Избегайте мучные, молочные и другие продукты, вызывающие запор.
ЛЕЧЕНИЕ
- Вы можете дать вашему сыну Нурофен при любой боли или дискомфорте.
- Для сильной боли врач может прописать иной препарат.
- Дриптан это препарат, который снимает разовые спазмы. Используйте его как предписано вашим врачом.
- Антибиотик должен приниматься, как предписано вашим врачом.
НАГРУЗКИ
- Носите ребенка, поддерживая его сзади. Не должно быть никакого давления в области пениса!
- НИКАКИХ активных игрушек (велосипеды, трехколесные велосипеды и качалки) не менее десяти дней, если иное не предписано врачом. Не носите пациента на бедрах.
- Могут быть использованы детские сидения, коляски и стульчик.
- Ваш ребенок может ездить в машине, гулять и ходить вверх и вниз по лестнице.
ПОСЛЕОПЕРАЦИОННОЕ ПОСЕЩЕНИЕ ВРАЧА
Запишите вашего ребенка к врачу на осмотр, чтобы снять повязку или удалить катетер.
Экссудация
Альтерация плавно переходит в экссудативную фазу, во время которой плазма и клетки крови, тканевые макрофаги, лейкоциты и т. д. выходят в образовавшиеся при травме полости и/или межклеточное пространство. Развивается отёк межклеточного вещества, в котором всё еще идёт активный фагоцитоз и целый комплекс биохимических реакций, ведущих к образованию экссудата – жидкости, очень похожей на плазму крови, но содержащей большое количество белка, олигопептидов, целых и разрушенных клеток крови и тканей и т. д. В этот момент пациенты нередко отмечают: “Доктор, у меня из раны что-то течёт!”. Это и есть экссудативная фаза воспаления, обычный, в общем-то, этап послеоперационного периода.
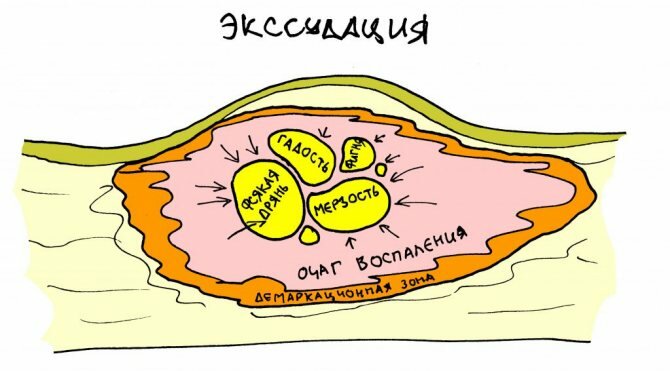
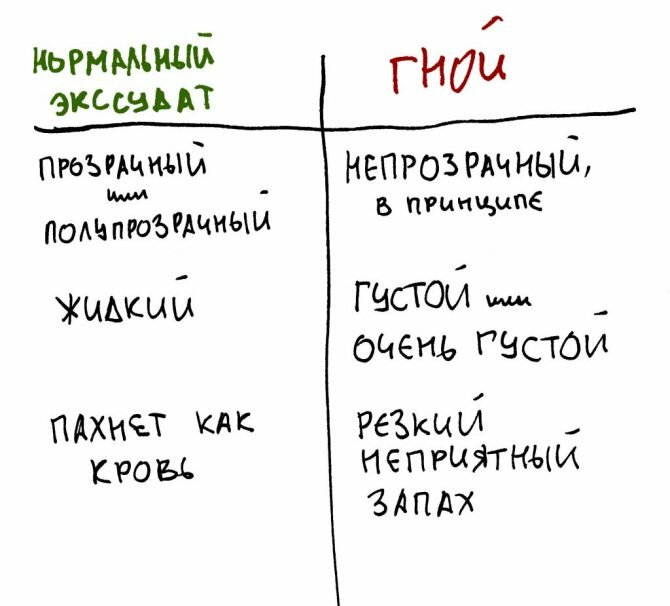
Другое дело, что характер экссудата является важным признаком того, всё ли в порядке с послеоперационной раной. Чаще всего, мы наблюдаем серозный или серозно-фибринозный экссудат – полупрозрачную жидкость разной степени мутности, по вкусу и запаху слегка похожую на кровь. Такая экссудация – нормальное явление, говорящее о том, что с областью операции всё в порядке, постоперационное воспаление протекает так, как должно протекать.
А иногда из раны вообще ничего не выходит – всё лишнее скапливается в клетчаточных пространствах и полостях, постепенно исчезая за счёт осмоса. Такое случается, когда мы герметично ушиваем послеоперационную рану – например, при остеопластических операциях.
В случае утраты контроля за реабилитационным периодом, появляется гной – экссудат с высоким содержанием белка, лейкоцитов, погибших клеток тканей и микробов. Главное его отличие более-менее допустимого раневого отделяемого – это вязкость (очень густой), прозрачность (непрозрачный) и запах (неприятный). Какой-то серьезной опасности выходящий из послеоперационной раны гной не представляет, ведь это тоже способ удаления из организма всякой гадости. По мере того, как гадости становится меньше, гноетечение уменьшается и даже прекращается полностью. Если же гной, образуясь, рану не покидает или скапливается в клетчаточных пространствах и полостях – это уже абсцесс или флегмона, которые могут потребовать отдельного хирургического лечения.
Именно экссудацией объясняется увеличение послеоперационного отёка на 2-3 день после операции – сначала, вроде как, всё выглядит нормально, но потом припухлость нарастает, достигая своего максимума, обычно, на 2-3 день – и многие из-за этого очень переживают. Более того, некоторые пациенты оценивают качество проведенного хирургического лечения по величине образовавшегося отёка – мол, если отёка нет, то “хирург молодец”, а если он слишком уж большой – значит, “доктор чего-то начудил”.
Между тем, на выраженность отёка влияют множество факторов, от травматичности и длительности хирургического вмешательства до лабильности микроциркуляторного русла, гормонального фона и общего состояния организма. И надёжно предсказать величину, срок образования и исчезновения отёка, к сожалению, не представляется возможным. Посмотрите на близняшек в начале статьи – казалось бы, одинаковые люди и одинаковые операции, – но насколько разная послеоперационная симптоматика!
В целом, про экссудативную фазу воспаления нужно знать следующее:
– экссудация есть всегда, даже когда из раны “ничего не течёт”. Отёк области послеоперационной раны объясняется, в том числе, скоплением экссудата в мягких тканях.
– не каждый экссудат является гноем. Течение жидкости из раны – вовсе не повод распускать швы и немедленно что-то там ковырять-промывать. Сама по себе, экссудация не опасна.
– гнойный экссудат не образуется сразу после операции. Для образования гноя нужно время. Поэтому, если после операции опухла щека – это вовсе не значит, что там гной.
– отёк мягких тканей вовсе необязательно является “флюсом” в народном смысле этого слова или флегмоной (абсцессом) – в медицинском. При благоприятном течении послеоперационного периода, он проходит за несколько дней. Поймать момент, с которого “что-то идёт не так” может только доктор – вот почему важно находиться под наблюдением после операции.
– выраженность и величина послеоперационного отёка малопредсказуемы из-за множества влияющих на них факторов.
– по величине и выраженности отёка нельзя судить о качестве проведенного хирургического лечения.
Помимо удаления из организма воспалительных агентов, у экксудативной фазы есть еще одна важная функция, благодаря ей облегчается миграция клеток и биологически активных веществ, запускающих следующую фазу воспаления – пролиферацию.
Коррекция искривленного полового члена
В БОЛЬНИЦЕ
- После операции вашему ребенку предложат чистую воду, когда он простнется после наркоза.
- Он будет выписан из больницы, сразу как сможет пить без побочных эффектов (тошнота). Тошнота и рвота может происходить в течении 24 часов после операции.
- Не переживайте, если вы увидите небольшие кровяные пятна через одежду.
ПО ВОЗВРАЩЕНИЮ ДОМОЙ
ПИТАНИЕ
- Вы можете дать ребенку жидкость, сок или бульон в первый после операционный день
- Вы можете предложить обычное питание, если оно переноситься хорошо.
- Не заставляйте ребенка есть, если у него нет аппетита или если он чувствует тошноту.
- Не волнуйтесь, аппетит со временем вернется.
ПОВЯЗКИ
- У Вашего ребенка будет иметь марлевую повязку или чистую «пищевую пленку» в качестве повязки.
- Наносите мазь Левомеколь до кончика повязки или пениса несколько раз в день или при каждой смене повязок.
- Повязка обычно остается на месте в течение 1-4 дней. Не беспокойтесь, если её снимут раньше. Повязка может быть удалена в соответствии с указаниями лечащего врача. Повязка может состоять из нескольких слоев.
- Если возникло кровотечение, немедленно аккуратно надавите на пенис чистой марлевой салфеткой. Удерживать такое давление в течение примерно трех минут.
- Если кровотечение остановилось, больше ничего делать не надо. Если кровотечение продолжается, немедленно обратитесь к врачу.
НАГРУЗКИ
- Избегайте поездки на велосипеде, прыжков через барьер, упражнений на растяжку и подобных мероприятий. Не носите ребенка на бедрах.
- Ваш ребенок может ходить, подниматься по лестнице, и ездить в автокресле со всеми необходимыми ремнями.
- Если иное не указано, Ваш ребенок не должен ходить в школу до первого послеоперационного визита к врачу спустя неделю.
МЕДИЦИНА
- Для снятия послеоперационной боли может быть использован Нурофен, но только после консультации с врачом.
КУПАНИЕ
- Купайте ребенка с помощью влажной губки, сохраняя пенис сухой до тех пор, пока повязка остается нетронутой. Начинайте купание без мыла, если повязка отрывается сама по себе до послеоперационного визита к врачу. Не купать его более пяти минут каждый раз, пока врач не укажет иное.
ОБЩИЕ ВЫВОДЫ
- Пенис может набухать после удаления повязки, быть красным, и вы увидите швов на половом члене.
- Покраснения на пенисе и мошонке не является необычным и исчезнет в течение короткого периода времени.
- Пенис будет иметь несколько беловато-желтых струпьев. Это нормальные признаки исцеления на половом члене.
- Наиболее распространенные причины послеоперационной лихорадки- это простудные или ушные инфекции.
- Если есть легкий дискомфорт во время мочеиспускания, не пугайтесь. Это пройдет в ближайшее время. Необходимо, чтобы ребенок больше пил, так как дискомфорт уменьшается с каждым мочеиспусканием.
ПОЖАЛУЙСТА, ОБРАТИТЕСЬ К ВРАЧУ, ЕСЛИ ВЫ ЗАМЕТИТЕ
- Температуру выше 38,5 С.
- Сильную боль, покраснение или кровотечение в местах разреза.
ПОСЛЕОПЕРАЦИОННОЕ ПОСЕЩЕНИЕ ВРАЧА
- Необходимо посещать врача каждые 7-10 дней, если хирург не прописал иного.
В экстренном случае позвоните по обычному номеру в клинику, чтобы связаться с оператором.
Пролиферация
Дааааа! Мы все живём и работаем ради пролиферации. Это самая ожидаемая для любого хирурга фаза воспаления. Характеризуется она миграцией клеток и управляющих их делением и диффенцировкой биологически активных веществ, а также запуском процессов регенерации поврежденных тканей. Фактически, пролиферация очень плавно переходит в регенерацию, что, в принципе, является основой такого лечения как наращивание костной ткани, имплантация и пластика десны.
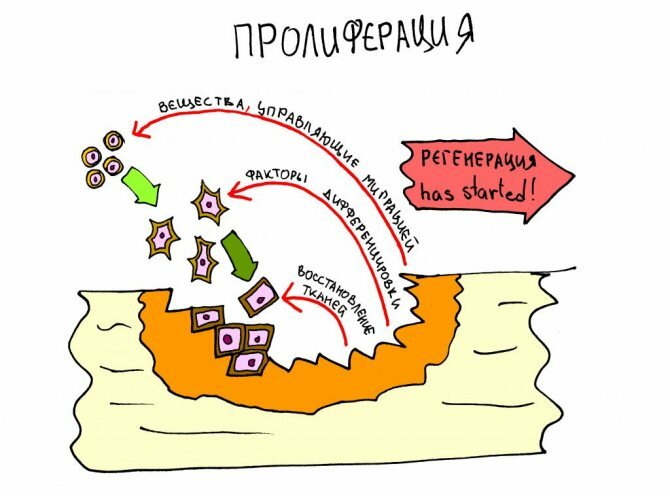
Во время пролиферативной фазы происходит активное перемещение клеток-предшественников (фибробластов, остеобластов). Управляют этим перемещением гормоноподобные вещества (всего около тридцати соединений, самая известная для стоматологов группа – белки костного морфогенеза, BMP-I, BMP-II), образовавшиеся время предыдущих фаз воспаления. Параллельно с миграцией, запускаются процессы деления и дифференцировки клеток, уже находящихся области травмы-операции.
По сути, пролиферация является началом регенеративного процесса, с помощью которого наш организм восстанавливает свою целостность, а заодно – интегрирует имплантаты и биоматериалы. Мы много раз говорили о регенерации, например, здесь>>, здесь>> и тут>>, и еще много будем говорить, по мере изучения остеопластических операций и имплантации. И мы будем рассматривать её как отдельный процесс, в котором воспаление – это всего лишь стартовая точка, инициатор, не более.
К сожалению, не все ткани способны к пролиферации. Так, нервные волокна практически не регенерируют, зато у них хорошие возможности внутриклеточного восстановления (гиперплазия и гипертрофия). Скорость пролиферации у различных тканей и клеток также отличается: например, собственно соединительная ткань регенерирует гораздо быстрее, чем костная, поэтому при наращивании костной ткани, во избежания прорастания в графт, мы отделяем её барьерной мембраной. Подробнее об этом написано здесь>>
Про пролиферативную фазу нужно знать следующее:
– пролиферация не наступит без двух предыдущих стадий воспаления, альтерации и экссудации. Иначе говоря, не бывает созидания без предварительного разрушения.
– все необходимые для пролиферации компоненты появляются в послеоперационной ране, благодаря двум предыдущим фазам воспаления.
– в целом, для пролиферации нужны клетки и вещества, управляющие миграцией, делением и дифференцировкой этих самых клеток.
– пролиферацию можно рассматривать как начальную стадию регенерации. Получается, что не бывает регенерации без предшествующего ей воспалительного процесса.
– пролиферация – нелинейный процесс. Со временем, скорость и интенсивность пролиферации замедляются.
– управлять пролиферацией невозможно. Практически невозможно. Нельзя заставить клетки мигрировать, делиться и дифференцироваться быстрее, чем задумано природой. Максимум, что мы, доктора, можем сделать – это спокойно и уверенно провести пациента через две предыдущие фазы постоперационного воспаления, чтобы также спокойно и уверенно прошла пролиферация.
Реабилитация после липоскульптуры
Липоскульптура тела позволяет одномоментно избавиться от «жировых ловушек», воссоздать атлетический рельеф и восполнить недостаток объема мягких тканей (увеличить грудь, ягодицы). Липоскульптурирование включает липосакцию и липофилинг и относится к минимально инвазивным операциям (без разрезов), поскольку все манипуляции хирург выполняет специальной канюлей через небольшие проколы на коже. В нашей клинике установлен новейший аппарат для вибрационной липосакции PAL Liposculptor
, который делает такую серьезную и комплексную операцию настолько щадящей, насколько это возможно — исключает повреждение кровеносных сосудов, обширные гематомы, бугорки на коже. Однако реабилитацию после липоскульптурирования тела простой не назовешь, особенно если пластический хирург прорабатывал более 2-х зон. После операции важно носить
компрессионное белье
, временно отказаться от спортивных тренировок (позднее к ним вернуться не просто можно, но крайне желательно — для закрепления результата) и соблюдать другие рекомендации врача.
Что же получается?
А получается, друзья, очень интересная штука.
Мы все жутко боимся воспаления. “Доктор, у меня воспаление?” – спрашивают пациенты, указывая на отёк через день после операции. Мы переживаем из-за развивающегося отёка, повышения температуры тела и других нормальных послеоперационных явлений. Считаем, что всё – и отёк, и экссудация, и гипертермия, и воспаление, – это осложнения послеоперационного периода. Скажу больше – в моей практике были случаи, когда доктор удалял имплантаты через день после установки, ссылаясь на возникшие “флюс и воспаление”.
Между тем, воспалительный процесс – обычное следствие травмы, которой является для организма хирургическая операция. И это совершенно нормальное явление.
Более того, именно воспалительный процесс является пусковым фактором, инициатором регенерации. Без воспаления регенерация просто не начнётся, ибо все основные вещества, медиаторы, управляющие регенерацией, образуются в результате воспаления.
Другое дело, что постоперационный воспалительный процесс нужно держать под контролем. Необходима создать такие условия, чтобы фазы альтерации и экссудации проходили как можно скорее, без задержек и осложнений. Для этого:
– пациенту назначаются послеоперационные осмотры. Они необходимы для контроля за состоянием послеоперационной раны, поскольку только доктор может определить, всё ли нормально, и в какой момент что-то пошло не так. Постоперационный контроль, как я всегда подчеркиваю – это ваша безопасность. Пока вы под наблюдением доктора – с вами ничего страшного не случится.
– назначаются лекарственные препараты. Обычно медикаментозная терапия в постоперационном периоде состоит из двух компонентов, антибактериального и противовоспалительного. Последний снижает активность медиаторов воспаления, подавляет ряд его механизмов, препятствует ацидозу и нарушению мембранного транспорта – этим объясняется обезболивающая активность некоторых противовоспалительных препаратов. Но они именно, что ПРОТИВОВОСПАЛИТЕЛЬНЫЕ, а значит принимать их нужно вне зависимости от выраженности болевого синдрома. Следует отметить, что любые лекарства должны назначаться индивидуально и обоснованно.
– назначается уход за послеоперационной раной, чтобы избежать дальнейшего инфицирования. Постоянное попадание микробов может “подвесить” воспалительный процесс в альтерантивной или экссудативной фазе – и никакой пролиферации, “восстановления” не наступит.
– с этой же целью назначается особый послеоперационный режим. Его цель – создать покой для участка послеоперационной раны, прекратить действие воспалительных (флогогенных) факторов и обеспечить скорейший переход к пролиферации.
Обрезание
ПОСЛЕ ОПЕРАЦИИ
ПОВЯЗКИ / БИНТЫ
Ваш ребенок может иметь марлевую повязку или прозрачную пластиковую повязку на пенис. Не беспокойтесь, если это повязка спадет до, во время или сразу же после вашего прибытия домой. Её заменять не нужно.
Когда повязка спадет, нанесите мазь с антибиотиком Левомеколь вокруг раны на пенисе, по меньшей мере, четыре раза в день или с каждой сменой повязок.
Если повязка не отвалилась на четвертый день, вы должны удалить её. Затем необходимо использовать мазь с антибиотиком Левомеколь четыре раза в день или при каждой смене пеленок.
ПЕЛЕНКИ
Меняйте пеленки вашего ребенка часто, чтобы предотвратить длительный контакт полового члена с загрязненной поверхностью пеленки.
КРОВОТЕЧЕНИЕ
Если возникло кровотечение — не паникуйте. Надавите на пенис чистой марлевой салфеткой и удерживайте такое давление в течение трех минут. Это должно остановить кровотечение. Если кровотечение продолжается, обратитесь к врачу.
ПОСЕЩЕНИЕ ВРАЧА ПОСЛЕ ОПЕРАЦИИ
Пожалуйста, запланируйте посещение врача в течение семи- десяти дней после даты проведения обрезания (если иное не предписано врачом).
Когда можно делать инъекции?
PRP-терапия (плазмолифтинг)
Восстановлению кожи после пластических операций на лице способствует PRP-терапия (плазмолифтинг)
. Швейцарский лифтинг плазмой
RegenLab
сегодня считается «золотым стандартом» и одним из мировых лидеров в инъекционной косметологии. Фейслифтинг (хирургическая подтяжка лица) избавляет от глубоких морщин и птоза овала лица, но сам по себе он не влияет на качество кожи. PRP-терапия (плазмолифтинг) насыщает кожу тромбоцитами, запуская на клеточном уровне процессы, необходимые для омоложения изнутри (стимулирует синтез собственного коллагена, эластина, гиалуроновой кислоты).
Сделать плазмолифтинг
можно уже
через 3-4 недели
после пластической операции, иногда и раньше — это зависит от специфики хирургического вмешательства, рекомендаций пластического хирурга и врача-косметолога.
PRP-терапия
отлично сочетается с липофилингом лица
, поскольку обогащенная тромбоцитами плазма улучшает приживаемость клеток.
Какой физической активностью можно заниматься и как скоро?
Последние годы не рекомендуется длительный покой в восстановительном периоде. При длительной неподвижности может развиться пневмония, атрофия мышц, образоваться пролежни, тромбы. Конечно, никакого спорта, быстрого подъема по лестнице! Также первое время нельзя поднимать тяжести больше 3-5 кг.
Ежедневная спокойная ходьба в парке – ваш вариант на первое время. Ходить лучше по ровным дорожкам, иногда отдыхать и никуда не торопиться. Дыхательные упражнения поддержат ваши легкие. Заодно это поможет не раскисать.
Комплексная физиотерапия
Физиопроцедуры — важная составляющая успешной реабилитации после эндопротезирования. Задачи — улучшить микроциркуляцию, активизировать процессы обмена, повысить тонус мышц, устранить спазмы.
Кинезиотерапия — разновидность лечебной физкультуры, лечение движением, назначают уже на раннем этапе реабилитации. Занятия проходят на специальном тренажере для тазобедренного сустава. Комплекс составляют с учетом индивидуальных особенностей организма, наличия тех или иных болезней у пациента.
Чтобы добиться результата, заниматься нужно регулярно под четким руководством инструктора. Все упражнения пациент осваивает постепенно, нагрузки возрастают постепенно с учетом адаптации организма. Во время гимнастики нужно правильно дышать, это помогает справиться с болью, задействовать глубокие мышцы.
Противопоказания — злокачественные новообразования, инфекционные патологии, открытые и закрытые кровотечения. Гимнастику нельзя выполнять при повышенном артериальном давлении, тахикардии, диабете, тромбозе и тромбофлебите.
Гидрокинезиотерапия — лечебная гимнастика в бассейне. Позволяет избежать чрезмерных нагрузок на суставную сумку, появления неприятных ощущений. Улучшает работу всего опорно-двигательного аппарата, иммунной системы.
Эффективные физиопроцедуры после эндопротезирования:
- Криотерапия. Формы, заполненные гидрогелем, прикладывают на место протезирования. Продолжительность процедуры — 15 минут. Помогает быстро избавиться от боли и отечности.
- Электростимуляция. Воздействие на ткани током определенной частоты. Мышцы сокращаются, укрепляются, повышается тонус. Метод активизирует обменные процессы, улучшает кровообращение в зоне оперативного вмешательства.
- Магнитотерапия. На ткани воздействуют высоко- или низкочастотным магнитным полем. Результат — снижение болевого синдрома, уменьшение признаков воспаления, легкое седативное действие, улучшение эластичности сосудов, ускорение восстановления тканей.
- Ватсу — телесноориентированая методика. Объединяет поддержку тела, вытяжение мышц, мобилизацию хрящевых тканей, оздоровление суставов, массаж. Позволяет увеличить диапазон движений тазобедренного сустава до природной амплитуды. Уже после первого сеанса улучшается подвижность, исчезают спазмы, уменьшается болевой синдром. Дополнительно активизируются защитные и восстановительные функции организма, улучшается сон, уходит эмоциональное перенапряжение.
- Ортезирование. Больному подбирают ортез для фиксации, коррекции функций, разгрузки конечности вовремя восстановления после операции.
- Лазерная терапия. Световой луч улучшает саморегуляцию организма. После процедуры уменьшается отечность, боль, активизируется работа иммунной системы.
Лечебный массаж назначают после купирования острого болевого синдрома. Сеансы проводят для улучшения кровообращения, насыщения тканей питательными веществами и кислородом, ускорения процесса регенерации.
Противопоказания к операции
Абсолютные противопоказания:
- геморрагический шок;
- сердечные заболевания с выраженной недостаточностью кровообращения;
- гнойный перитонит;
- многочисленные перенесенные операции на органах брюшной полости;
- заболевания легких с дыхательной недостаточностью;
- нарушение свертываемости крови.
Относительные противопоказания:
- местный диффузный перитонит;
- грыжи диафрагмы;
- тяжелая степень ожирения;
- запущенный рак органов ЖКТ;
- противопоказания к общему наркозу.
Эффект лимфодренажа после липоскульптуры
- Тонизирует кожу и мышцы, улучшая циркуляцию крови и лимфы;
- Восстанавливает нормальный обмен питательных веществ в мягких тканях;
- Улучшает способность кожи к регенерации;
- Борется с целлюлитом;
- Моделирует стройные и подтянутые контуры фигуры;
- Снимает отеки и синяки;
- Способствует быстрому заживлению следов от канюли;
- Помогает закрепить и улучшить результат операции по коррекции фигуры.
После липоскульптурирования тела рекомендован курс из 5-8 процедур и более, чтобы вы могли оценить результат и как можно скорее могли вернуться к активной жизни.
Подготовка к операции
Пациент должен пройти эндоскопическую диагностику по назначению врача, а также стандартную предоперационную подготовку, в которую входят:
- клинический и биохимический анализы крови;
- анализы крови на ВИЧ, сифилис, гепатиты В и С;
- коагулограмма;
- общий анализ мочи;
- флюорография;
- ЭКГ.
С результатами обследования надо посетить терапевта, который при отсутствии противопоказаний подписывает разрешение на операцию. После этого необходимо проконсультироваться с анестезиологом и хирургом.