Облигатное дренирование
В каких ситуациях дренирование обязательно? На этот вопрос каждый респондент ответил по собственному разумению (табл.9). Исключительно с практической стороны:
1. На первом месте, и это верно, стоит возможность истечения желчи или панкреатического сока. Эти жидкости легко собираются и эвакуируются дренажём, который, будучи установлен при жёлчном и панкреатическом истечении, может спасти жизнь и обладать лечебным действием.
2. Второе показание – абсцесс, содержащий гной. Некоторые хирурги полагают, что хорошо сформированная полость, содержащая гной, требует дренирования. Многие респонденты придают значение таким терминам, как «неопорожнённый абсцесс» или «толстостенный абсцесс», как показание к дренированию. Я удивлён, что такие абсцессы реально находят в брюшной полости!
3. Третье общее положение – недостаточный контроль за источником инфекции. Тут фигурируют самые различные показания, как желчеистечение, мочеистечение, невозможность формирования полноценного наружного свища двенадцатиперстной или тощей кишки без промежуточной полости, что вполне разумно.
4. Трудная дуоденальная культя – опасность несостоятельности после резекции желудка по Б-2.
5. Другие ситуации, как опасность мочеистечения, опасность несостоятельности линии швов пищевода, что также разумно. По поводу опасности возможного кровотечения, что, как правило, излишне и выполняется редко. Даже при значительном кровотечении – это лишь вершина айсберга.
Табл.9. В какой ситуации Вы поставите дренаж?
|
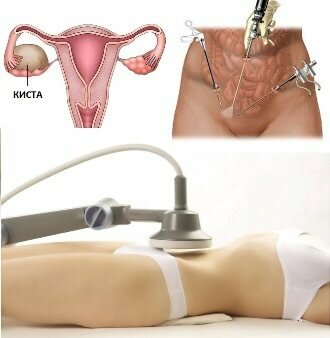
Главная → Аппараты для физиотерапии → Аппараты магнитотерапии → Магнитотерапия → Магнитотерапия после лапароскопии кисты яичника
Магнитотерапия (16) Инфракрасная и фототерапия (10) Виброакустическая терапия (6) Лазерная терапия (4) Квантовая терапия (2) Термотерапия (3) Электрофорез и Гальванизация (5) Электростимуляция (3)
После хирургического вмешательства магнитотерапия (лапароскопия) проводится под контролем врачей при ЛПУ. На практике зачастую применяются приборы с локальными излучателями-индукторами в виде катушек или дисков, продуцирующими низкочастотное переменное поле (Полюс модели 1,2, или 101, Алимп-1, Алмаг и т.п.).
Магнитная терапия сокращает сроки реабилитации, уменьшая риск осложнений и прием медикаментов. Аппараты магнитотерапии для гинекологии[td] |
|||
| Ситуации | Число респондентов | Комментарии | |
| 1. | Высокая вероятность истечения желчи или панкреатического сока | 37 | |
| 2. | Доказанный абсцесс, содержащий гной | 31 | Многие придают значение «толстым стенкам» или «не спавшемуся абсцессу» |
| 3. | Отсутствие удовлетворения от полноты «контроля за источником» | 11 | Некоторые говорят: «когда я ожидаю истечения» |
| 4. | Difficult duodenal suture line | 6 | |
| 5. | Высокая вероятность истечения мочи | 4 | |
| 6. | Линия шва пищевода | 2 | |
| 7. | Ожидаемое кровотечение | 3 | Обычно дренирование на 24-48 часов |
Если поднялась температура
Многие после артроскопии коленного сустава наблюдают, что температура тела достигла 37. Первая реакция – пациенты начинают паниковать и подозревать осложнения. На самом деле, субфебрильная температура является нормой после хирургического вмешательства. Это своеобразная реакция организма. Такая температура может достигать 37.3 и не является опасной. Как правило, она самостоятельно проходит и не требует лечения. Если температура выше – это весомый повод обратиться к врачу и исключить наличие осложнений.
Возможные последствия после артроскопии
Артроскопия считается современным методом диагностики и лечения суставов. Эта методика одна из немногих, где риски осложнений сведены практически к минимуму. Но все же, как и любая операция, хирургическое вмешательство на коленный сустав имеет определенные риски: Инфекционные осложнения. Повреждение суставного хряща. Тромбозы кровеносных сосудов. Кровотечения Такие последствия встречаются нечасто, примерно в 0.1% случаев. Чтобы избежать осложнений настоятельно советуем обращаться только в проверенные медицинские центры, где работают настоящие специалисты. Тщательно следите за самочувствием после операции. При появлении сильной боли, нарастающего отека, одышки и других тревожащих признаков – срочно обращайтесь к врачу.
Классификация дренажей
Дренажи ставят из лечебных или профилактических соображений.
Лечебные:
- Для обеспечения оттока внутрибрюшной жидкости или гноя (периапендикулярный абсцесс, диффузный перитонит).
- Для контроля за источником инфекции при невозможности его удаления другими, радикальными способами; например, при наружном кишечном свище (дуоденальная культя).
- Профилактические:
- Для предупреждения рецидива инфекции – с целью эвакуации остатков серозной жидкости или крови, предупреждения образования абсцесса.
- Для контроля за ожидаемым или вероятным истечением с линии шва (толстокишечный анастомоз, дуоденальная культя, пузырный проток).
- Для оповещения об осложнениях (в надежде, что дренаж сработает в случае кровотечения или истечения химуса из анастомоза).
Лучше, чем обсуждать закостенелую классификацию, посмотреть на проблему дренирования глазами общего хирурга. Какова общепринятая тактика? Какова практика при общих хирургических операциях?
Литература – плохой источник информации о том, насколько распространено абдоминальной дренирование в неотложной хирургии. Анализируя несколько публикаций отдельных клиник или коллективных обзоров о дренировании при специфических состояниях, мы не можем сделать вывод о доминирующих тенденциях. Поэтому мы приводим мнения общих хирургов – членов SURGINET – и результаты международной Интернет-дискуссии (2) по поводу их взгляда на абдоминальное дренирование. Из 700 членов только 70 дали ответ. Хотя это совсем немного, но коррелирует с частотой получения Интернет-ответов при любых опросах в сети.
В опросе приняли участие 71 респондент, все общие хирурги, многие из них не академические специалисты, а зарабатывающие себе практической работой на «хлеб и масло», всего из 23 стран. Более всего (14) – из США, а всего из северной Америки – 18, Западной Европы – 10, Восточной Европы – 7, Азии – 15, включая Израиль и Турцию; Латинской Америки – 15, Австралии и Южной Африки – по 3.
Хирурги, активные в Интернет-опросе, как правило, и в другой деятельности личности более интересующиеся, активные, знакомые с литературой и современной практикой. Результаты опроса отражают противоречия и географические отличия в их хирургической тактике.
Общие ситуации, когда дренаж может быть использован
Острый аппендицит
В табл. 1 и 2 суммированы ответы хирургов. Исключён «простой» или «флегмонозный» аппендицит. Обсуждены только осложнённые формы: когда аппендикс чёрного цвета, обычно присутствует некоторое количество жидкости в тазу, но это не явный гной. Как следует из табл. 1, только один респондент дренирует полость в данной ситуации. Далее, когда аппендикс перфорирован, хирург, работающий лапаротомным или лапароскопическим доступом, удаляет отросток, отсасывает гной, присутствующий вокруг аппендикса. В этих случаях хирург может разрушить барьер из сальника или петель тонкой кишки, обнажив небольшой абсцесс в несколько кубических миллиметров, гной также аспирируют. Табл. 2 показывает, что 80% респондентов не ставят дренаж и в этой ситуации. При этом нет географической закономерности. Табл. 3 иллюстрирует запущенные случаи, где перфоративный аппендицит сочетается с ситуацией «гной везде» — в тазу, по правому боковому каналу, даже в верхнем этаже. И, хотя 80% хирургов не ставят дренаж и в этой ситуации, есть географическая зависимость: никогда или почти никогда не дренируют брюшную полость в Северной и Латинской Америке, и довольно часто – в азиатском мире. Это зависит от того, как хирург видит роль дренажа в лечении диффузного перитонита, осложнения будут обсуждены позже.
Табл. 1. Вы ставите дренаж после аппендэктомии при гангренозном аппендиците?
| Количество | Нет | Да | |
| Северная Америка | 18 | 18 | |
| Западная Европа | 10 | 10 | |
| Восточная Европа | 7 | 7 | |
| Латинская Америка | 15 | 15 | |
| Азия | 15 | 14 | 1 |
| Австралия | 3 | 3 | |
| Южная Африка | 3 | 3 | |
| Всего | 71 | 70 (98%) | 1 |
Табл. 2. Вы ставите дренаж при перфоративном аппендиците, когда гноя немного и он присутствует локально?
| Количество | Нет | Да | |
| Северная Америка | 18 | 14 | 4 |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 6 | 1 |
| Латинская Америка | 15 | 11 | 4 |
| Азия | 15 | 12 | 3 |
| Австралия | 3 | 3 | 0 |
| Южная Африка | 3 | 2 | 1 |
| Всего | 71 | 56 (78%) | 15 |
Табл. 3. Вы ставите дренаж при перфоративном аппендиците с диффузным распространением гноя?
| Количество | Нет | Да | |
| Северная Америка | 18 | 18 | — |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 5 | 2 |
| Латинская Америка | 15 | 14 | 1 |
| Азия | 15 | 7 | 8 |
| Австралия | 3 | 2 | 1 |
| Южная Африка | 3 | 1 | 2 |
| Всего | 71 | 55 (77%) | 16 |
Восстановление после операции
С первых минут после операции следует уделять должное внимание реабилитационному периоду. Нужно соблюдать все рекомендации врача и не пренебрегать важными правилами. Ни в коем случае нельзя пускать ситуацию на самотек: чтобы избежать последствий и ускорить процесс восстановления, нужно приложить максимум усилий: массаж, физиопроцедуры, лечебная гимнастика, ЛФК и т.д. Рассмотрим более подробно, как проходят этапы реабилитации после артроскопии коленного сустава.
Ранний реабилитационный период
Реабилитация начинается сразу, как только закончена операции. В первые часы после артроскопии показаны медикаментозные препараты, предупреждающие осложнения и возможные последствия. Обычно назначают курс антибиотиков и противовоспалительных препаратов. В первые сутки запрещается какая-либо нагрузка на сустав, его фиксируют иммобилизующей повязкой. Чтобы избежать отека требуется положить ногу на высокую подушку. Рассмотрим общие рекомендации, которые нужно соблюдать на протяжении недели с момента проведения операции: Кладите ноги на возвышенность во время сна. Это значительно снизит отечность. Крайне не рекомендуется мочить послеоперационный шов. Каждый случай индивидуален, поэтому вопрос о принятии ванны решается в индивидуальном порядке с врачом. При возникновении болевых ощущений можно прикладывать к колену прохладный компресс. Швы снимают примерно через 5-7 дней. В течение этого времени нужно посещать врача, чтобы отслеживать динамику восстановления и исключать возможные осложнения. Иногда специалисты назначают курс хондропротекторов. Не следует пренебрегать данным советом. Употребляйте все медикаменты, которые назначил врач. При необходимости можно пить болеутоляющие таблетки. Обратите внимание, что легкая ноющая боль после операции — это нормально. Даже если вам кажется, что боль и дискомфорт прошел – не следует раньше времени осуществлять физические нагрузки. Любые упражнения должны быть согласованы с врачом, а первые занятия ЛФК проводятся только под контролем специалиста.
Реабилитация спустя 2-3 недели
Помните о том, что окончательное восстановление происходит через 4-8 месяцев, в некоторых случаях может потребоваться год. После артроскопии коленного сустава можно полностью восстановиться и вернуться к привычному образу жизни, и даже вернуться к любимым видам спорта. Если спустя месяц после операции вам показалось, что все зажило – вам только кажется. Неверные действия могут привести к плачевным последствиям, которые аннулируют результат операции. Итак, спустя 3 недели пациент может передвигаться самостоятельно, то есть без костылей и прочих вспомогательных элементов. По-прежнему следует консультироваться со специалистом и ежедневно уделять внимание ЛФК. На протяжении данного периода нужно учесть следующее: Ходите на лечебных массаж, уделяйте внимание физиопроцедурам. Больше ходите пешком в медленном темпе, разрабатывайте походку. При занятиях ЛФК не перенапрягайтесь, занимайтесь до первых признаков усталости. Ежедневно проводите тренировки с отягощением (только под присмотром специалиста!). Уделяйте внимание мышцам всего тела, не делайте акцент только на коленном суставе.
Окончательный восстановительный период
Данный реабилитационный период начинается с 6 недели с момента проведения артроскопии коленного сустава. Обратите внимание, что в случае сложных операций этот период начинается лишь с 10 недели. Все индивидуально, необходимо консультация лечащего врача. Как правило, в окончательном периоде уже не возникает болевых ощущений и дискомфорта, а амплитуда движений значительно увеличивается. Если не наблюдается осложнений и жалоб со стороны пациента, комплекс упражнений значительно расширяется. Фиксаторы (бандажи) применяют только при выполнении физических нагрузок. В обычной жизни фиксирующие приспособления уже не нужны. Из физических нагрузок следует включить: Неглубокие приседания. Подъем по лестницам. Плавание. Велотренажеры. Силовые нагрузки с минимальным весом. Длительная пешая ходьба. Ни в коем случае нельзя торопиться. Это не ускорит процесс выздоровления, напротив, необдуманные действия могут привести к печальным последствиям. Строго соблюдайте рекомендации специалиста.
Моше Шайн
История дренирования брюшной полости стара, как и сама хирургия (1). Однако, абдоминальное дренирование, по-прежнему, – предмет дискуссий и постоянного обсуждения. Ещё 100 лет тому назад существовали страстные сторонники дренирования, как Robert Lawson Tait (1845-1899), который сказал: «Сомневаешься – дренируй»! Были и скептики, как J. L. Yates (1905), которые говорили: «Дренирование при общем перитоните физически и физиологически невозможно»! Были и такие, как Joseph Price (1853-1911): «Есть люди, которые пылко защищают дренирование, а есть, которые категорически отрицают. И те и другие по-своему правы».
Прошло 100 лет, в течение которых оперативная хирургия и поддерживающее лечение прогрессировали непрерывно. Но что с дренированием? Стало ли дискуссий и противоречий меньше сегодня? Что ожидает дренирование завтра?
В этом коротком сообщении я пытаюсь ответить на эти вопросы в аспекте дренирования при инфицировании брюшной полости и абдоминальной инфекции. Плановые операции будут упомянуты только в аспекте дискуссии. Чрезкожное дренирование как первичное, так и в послеоперационном периоде, находится в стороне от нашего обсуждения.
Строение коленного сустава
Коленный сустав сформирован из основания бедренной кости и верхней части берцовой кости. Надколенник локализован на передней поверхности коленного сустава. Вокруг сустава располагаются мышцы, связки и сухожилии. Огромную роль играет суставная капсула, в которой происходит естественная выработка жидкости для нормального скольжения сустава. Чаще всего заболевания и повреждения суставов случаются у спортсменов или у людей, ведущих малоактивный образ жизни. Как правило, любая патология сопровождается болевыми ощущениями и нарушением двигательной активности, человек не может самостоятельно разгибать нижнюю конечность и нормально передвигаться.
Дренирование при остром аппендиците
В 1979, O’Connor and Hugh в отменном обзоре, заключили: «интраперитонеальный дренаж имеет небольшое значение при флегмонозном, гангренозном или перфоративном аппендиците. Однако, дренаж показан, если имеется ограниченная гнойная полость или гангренозная культя, закрытая несовершенно» (1).
Я не буду перегружать вас деталями всей доступной литературы, так как Petrowsky et al. недавно выпустили прекрасный анализ этих исследований (3). После представления индивидуальных исследований, включая собственный мета-анализ, авторы заключили, что «дренаж не уменьшает частоту послеоперационных осложнений, и даже оказывается вредным в плане образования кишечных свищей (последние наблюдали только у дренированных пациентов). Дренажа следует избегать при любой форме аппендицита» (4).
Дренаж после аппендэктомии при флегмонозном и гангренозном апепендиците не нужен. Большинство хирургов, принявших участие в опросе, понимают это. Что сказано по поводу перфоративного аппендицита с локальным формированием гнойного очага? Из наших респондентов 22% установят дренаж. Как будет показано ниже, «сформированный» или «не вскрывшийся» абсцесс, по мнению большинства хирургов – хорошее показание для установки дренажа. Но абсцесс на фоне перфоративного аппендицита не бывает «не вскрывшимся»: после того, как хирург разрушает его стенку и эвакуирует гной, потенциальное пространство абсцесса заполняют расположенные рядом петли кишки, брыжейка и сальник. Таким образом, источник инфекции удаляют, брюшную полость очищают, проводя её туалет. Далее включается механизм перитонеальной защиты, поддержанный коротким курсом антибиотиков, с полным искоренением бактерий без присутствия раздражающего инородного тела (4).
Неуверенное закрытие аппендикулярной культи, как оправдание для установки дренажа, представляется анахронизмом. Безопасное закрытие возможно даже в редких случаях, когда перфорация происходит у основания отростка, путём наложение шва или сшивающего аппарата на купол слепой кишки.
Из наших респондентов 23% используют дренаж при аппендиците, осложнённом диффузным перитонитом. Однако, как будет ясно позднее, это те же хирурги, которые защищают дренаж при генерализованной внутрибрюшной инфекции. И дренаж в этой ситуации – после контроля за очагом инфекции – представляется бесполезным.