- Главная
- Общая хирургия
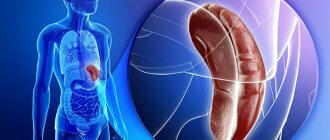
- Доброкачественные опухоли и кисты печени — клиника, диагностика, современные методы хирургического лечения
В большинстве своем доброкачественные опухоли (ДОП)- клинически малосимптомные или бессимптомные новообразования печени, исходящие либо из эпителиальной ткани (гепатоцеллюлярная аденома и др.), либо из стромальных и сосудистых элементов.
Распространение заболевания.
Пучков К.В., Баков В.С., Иванов В.В. Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии: Монография. — М.: ИД МЕДПРАКТИКА, 2005. — 168 с. Пучков К.В., Иванов В.В. и др. Технология дозированного лигирующего электротермического воздействия на этапах лапароскопических операций: монография. — М.: ИД МЕДПРАКТИКА, 2005. — 176 с.
Данные по эпидемиологии ДОП очень скудны. Достаточно четкие сведения имеются лишь в отношении наиболее частой из доброкачественных новообразований печени — гемангиомы. Эти опухоли встречаются у 1-3% населения, чаще у женщин. Примерно у 1% населения встречаются непаразитарные кисты печени. Остальные виды доброкачественных новообразований печени обнаруживаются существенно реже.
Классификация доброкачественных опухолей печени
К доброкачественным опухолям печени относятся гемангиомы, лимфангиомы, фибромы, липомы и смешанные опухоли — гамартомы (тератомы). Логично отнести к доброкачественным новообразованиям печени также и непаразитарные кисты. Среди них выделяют истинные кисты (дермоидные, ретенционные цистаденомы) и поликистоз печени (более чем у половины больных он сочетается с кистозными изменениями других органов- почек, поджелудочной железы, яичников). Нередко наблюдаются также ложные кисты (травматические, воспалительные). Истинные кисты, как правило, одиночные; ложные могут быть как одиночными, так и множественными. Объем множественных кист обычно составляет несколько миллилитров, в то время как объем солитарных (истинных и ложных) кист может достигать 1000 мл и более.
Диагностика доброкачественных образований печени
Общими для ДОП являются два важных признака: 1) отсутствие повышения концентраций альфа-фетопротеина, карциноэмбрионального антигена СА — 199 сыворотки крови; 2) отсутствие отчетливого повышения активности аспарагиновой и аланиновой аминотрансфераз (АсАТ и АлАТ), щелочной фосфатазы (ЩФ), гамма- глутамилтрансферазы (ГГТФ) и лактатдегидрогеназы (ЛДГ).
Эти признаки надежны только в случаях отсутствия хронических или острых диффузных заболеваний печени, которые сами по себе могут вызывать изменения вышеприведенных тестов. Существенную помощь оказывает использование УЗИ и КТ (или ЯМР) с болюсным контрастированием, обладающие высокой разрешающей способностью.
Киста печени
Дифференциальная диагностика ДОП обычно начинается с исключения кист. Чаще встречаются непаразитарные кисты. Учитывается возможность поликистозной болезни, а также солитарных и множественных истинных и ложных кист печени.
Большинство кист небольшие (диаметром 1-5 см), чаще встречаются у женщин. Значительная часть их имеет бессимптомное течение. У ряда больных отмечаются боли в правом подреберье, у одних — постоянные, у других — периодические. Существенную помощь оказывает использование УЗИ и КТ (или ЯМР), обладающие высокой разрешающей способностью. Необходимо учитывать возможность поликистоза печени.
Дифференциальная диагностика простых кист проводится также с паразитарными кистами печени (эхинококкоз). В пользу последних говорят положительные реакции с эхинококковым антигеном и Кацони, а также обнаружение в зоне опухолевидного образования обызвествлений, хотя и геменгиомы изредка могут обызвествлятся.
Для бесплатной письменной консультации, с целью определения вида кисты печени, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес полное описание УЗИ брюшной полости, данные МСКТ печени с контрастом, анализ крови на эхинококк, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Киста печени лечение
Часть непаразитарных кист печени лечению также подлежит оперативному, в связи с реальной возможностью их разрыва, инфицирования и кровоизлияния в просвет кисты. Кроме того, быстро растущие крупные кисты приводят к нарушению функций печени вследствие атрофии и замещения печеночной паренхимы кистозным образованием. Среди операций наиболее часто используют резекцию печени, перицистэктомию и вылущивание кисты.
В последние годы широкое распространение получили транспариетальные пункции кист под контролем УЗИ или КТ. После аспирации содержимого в просвет кисты вводят 96*раствор этилового спирта для склерозирования внутренней оболочки кисты. Эта операция эффективна при размере кисты до 5 см. Если нет эффекта от данных способов лечения или киста имеет больший размер, показана операция — лапароскопическое иссечение участка кисты с последующей деэпителизацией внутренней оболочки кисты аргонусиленной плазмой или расфокусированным лучом лазера. Аналогичная тактика используется и при поликистозе печени. При осложненном поликистозе печени (нагноение, кровотечение, озлокачествление, сдавление крупными кистами желчных путей, воротной или полой вены) показано оперативное лечение. Обычно выполняют фенестрацию (вскрытие выступающих над поверхностью печени кист) с последующей деэпителизацией внутренней оболочки кисты.
Посмотреть видео операций при кистах печени в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Гепатоцеллюлярная аденома
Клинически это малосимптомная доброкачественная опухоль печени, имеющая признаки аденомы, развивающейся из гепатоцитов, нередко отграничена капсулой. Чаще поражает женщин, обычно в связи с длительным приемом эстрогенпрогестативных противозачаточных средств. Реже возникает при длительном приеме анаболических стероидов. Аденома развивается достаточно редко: у 3-4 человек на 100 000 длительно пользующихся контрацептивами.
Как правило (90%), она бывает одиночной. Обнаруживается чаще в правой доле, субкапсулярно. Если располагается в передненижних отделах, то пальпируется в виде гладкого неплотного образования. Более «агрессивным» течением отличаются аденомы, развившиеся на фоне приема анаболических стероидов. Изредка наблюдаются осложнения в виде интраперитонеальных кровотечений. Очень редко аденома перерождается в злокачественную опухоль.
Очаговая (фокальная) узелковая гиперплазия
Клинически это малосимптомная доброкачественная опухоль, не имеющая капсулы. Центральная часть опухоли представлена рубцовой соединительной тканью, а периферическая — узелково трансформированной гепатоцеллюлярной тканью. Чаще расположена субкапсулярно. Нередко в опухоли наблюдаются очаги некроза и кровоизлияний. Как правило, развивается не в цирротически измененной печени, поэтому иногда именуется «фокальным циррозом». Обычно бывает одиночной. Это редкое доброкачественное новообразование печени, наблюдается преимущественно у женщин, принимающих пероральные противозачаточные средства.
Узелковая регенераторная гиперплазия
Эта опухоль напоминает очаговую узелковую гиперплазию печени, а иногда и сочетается с ней. В отличие от последней существенно меньше представлены элементы соединительной ткани. Может рассматриваться как предстадия гепатоцеллюлярной карциномы. Иногда при росте клеточных элементов этой опухоли происходит сдавление крупных желчных протоков или крупных ветвей воротной вены. Как правило, выявляется не в цирротически измененной печени. Иногда развивается на фоне злокачественных заболеваний внепеченочной локализации (миелопролиферативные процессы, саркомы и др.).
Все эти виды ДОП- малосимптомные заболевания, в большинстве случаев их обнаружение можно отнести к случайным находкам. Печень у большинства таких больных не увеличена.
Радионуклидная сцинтиграфия обычно выявляет очаговый процесс размером 3-5 см. Если опухоль расположена в краевых зонах печени, то могут выявляться образования и меньших размеров.
Близкие к этим данным бывают получены при УЗИ и КТ, а также с помощью селективной ангиографии и ядерно-магнитного резонанса (ЯМР). Поэтому значительная часть опухолей небольших размеров просматривается. Уточнить характер этих трех видов опухолей позволяют лишь морфологические методы. Материал для этих исследований обычно получают при помощи пункционной биопсии иглами Шиба под контролем УЗИ или КТ.
Больные гепатоциллюлярной аденомой, очаговой (фокальной) узелковой гиперплазией и узелковой регенераторной гиперплазией печени в лекарственном лечении не нуждаются. Хирургическое лечение применяется нечасто. Показанием к нему являются либо сдавление желчных путей или кровеносных сосудов, либо появление болей. Операция проводится при развитии любого осложнения и быстром росте опухоли.
Методы вторичной профилактики и система наблюдения сводятся к следующему. Запрещается прием пероральных противозачаточных средств, эстрогенов, анаболических стероидов. Не рекомендуется работа, связанная с производством винилхлорида. Нежелателен прием фенобарбитала и зиксорина. Рекомендуется воздержание от алкоголя.
При впервые обнаруженной опухоли обследования проводятся 3-6-9-12 месяцев и далее 1 раз в год. Кроме обычного осмотра с определением размеров печени по Курлову, выполняются исследования содержания билирубина, активности аминотрансфераз, ЩФ, ГГТФ, альфа-фетопротеина, карциноэмбрионального антигена и антигена СА 19-9. Проводится также УЗИ печени.
Гемангиома
Клинически это малосимптомная доброкачественная опухоль, происходящая из сосудистых, главным образом венозных элементов печени. Относится к наиболее часто встречающемуся виду ДОП.
Она представлена двумя вариантами: кавернома, представляющая собой как бы расширенные кровеносные сосуды, и истинная гемангиома, развивающаяся из сосудистой эмбриональной ткани. Располагается чаще субкапсулярно, в правой доле, нередко обладает ножкой. Часто покрыта фиброзной капсулой, которая может кальцинироваться.
Спонтанные разрывы очень редки, но жизнеопасны. Четкие клинические проявления наблюдаются лишь в 5-10% опухолей. Как правило, в этих случаях диаметр опухоли превышает 5 см.
Во многих случаях обнаружение гемангиомы, как и других ДОП, относится к случайным находкам. При больших размерах и соответствующей локализации иногда появляются симптомы сдавления желчевыводящих путей или, реже, симптомы портальной гипертензии. Иногда больной обращается к врачу в связи с болями в верхней половине живота.
Важную информацию дают инструментальные исследования. Радионуклидная сцинтиграфия печени выполняется, как обычно, при подозрении на объемный процесс в печени в двух проекциях. Благодаря этому методу, как правило, можно обнаружить опухоль диаметром 4-5 см. При гемангиомах диаметром 4-5 см и более опухоль выявляется у 70-80% обследованных. УЗИ при наличии гемангиомы позволяет выявить гиперэхогенное, хорошо очерченное образование. Подобную же информацию представляет ЯМР. Нередко, особенно в менее массивной левой доле, отчетливо видна сосудистая ножка. Гемангиомы диаметром 3-5 см и более выявляются при УЗИ у 70-80% обследованных. Иногда отмечаются в гемангиомах участки обызвествления.
КТ позволяет получить данные, близкие к результатам УЗИ, хотя нередко приносит и существенную дополнительную диагностическую информацию. Эта дополнительная информация в первую очередь касается состояния окружающих тканей и органов. Целиакография при распознавании гемангиом позволяет получить наиболее точные данные. Обычно хорошо видны гиперваскуляризованные участки с четкими границами, позволяющие обнаружить гемангиому диаметром 2-3 см и более у 80-85% обследованных.
Непрямая радионуклидная ангиография, выполняемая с помощью гамма-камеры, приносит близкие, но менее точные по сравнению с целиакографией, результаты. Существенную информацию приносит нередко ЯМР.
При постановке диагноза — гемангиома исключаются злокачественные опухоли печени. В последние годы объектом дифференциальной диагностики все чаще становится своеобразная очаговая жировая дистрофия печени, особенно в тех случаях, когда на фоне очаговой жировой дистрофии встречаются округлые участки интактной печени. Эти участки имеют разную с жировой дистрофией плотность, и эта разница достаточно четко регистрируется при УЗИ и КТ. Эти псевдоопухолевые образования обычно не видны при радионуклидной сцинтиграфии печени. Однако этот дифференциально-диагностический признак не очень надежен. Решающую роль в выявлении очаговых жировых дистрофий играет прицельная биопсия печени.
Лечение гемангиом печени. При гемангиомах небольших размеров без тенденции к росту в медикаментозном и хирургическом лечении пациенты, как правило, не нуждаются. При крупных опухолях, сдавливающих желчные ходы или сосуды, появляются показания к резекции соответствующих сегментов печени. Чаще это правило касается гемангиом диаметром более 5 см.
Лимфангиомы печени встречаются крайне редко, по клинической картине они трудноотличимы от гемангиом. Подозрение на лимфангиому возникает лишь при наличии внепеченочного расположения опухоли в средостении и на шее.
Крайне редко встречаются фибромы, миксомы, липомы, невриномы печени, которым присущи черты доброкачественных опухолей: медленное развитие, четкие границы, нормальная СОЭ. Отсутствие маркеров опухолей и повышения активности таких ферментов сыворотки крови, как АсАТ, АлАТ, ЩФ, ГГТП, ЛДГ.
Лечебная тактика аналогична таковой при гемангиомах.
Методы вторичной профилактики и система наблюдения в основном такие же, как и при описанных выше доброкачественных опухолях. При всех видах ДОП запрещаются лекарственные препараты типа пероральных противозачаточных средств, анаболических стероидов. Нежелателен прием препаратов типа фенобарбитала и зиксорина. Не рекомендуется работа, связанная с производством винилхлорида.
Все больные ДОП нуждаются в постоянном врачебном наблюдении. При впервые обнаруженной опухоли обследования проводят через 3-6-9-12 месяцев и далее- 1 раз в год. Крома обычного осмотра с определением размеров печени по Курлову, выполняют исследования содержания билирубина, определив активность АлАТ, АсАТ, ЩФ, ГГТФ, ГДГ и ЛДГ, альфа-фетопротеина и канцероэмбрионального антигена.
Гепатоцеллюлярная карцинома (ГЦК)
ГЦК — это злокачественная опухоль, развивающаяся из гепатоцитов. Относится к первичным карциномам печени. У 60-80% больных она связана с персистированием вирусов гепатита В и С, у 70-85% больных в развитых странах ГЦК развивается на фоне цирроза печени. В мире ежегодно умирают от ГЦК около 750 000 человек.
В основном предложены морфологические классификации ГЦК. Наиболее распространено деление ГЦК на узловую, массивную и диффузную формы. Используется также система TNM. Нами разработана классификация (1988), включающая основные клинические варианты заболевания: гепатомегалический (охватывает около 50% больных), кистозный (3-5%), циррозоподобный (около 25%), гепатонекротический, или абсцессовидный (6-10%), иктерообтурационный (6-10%), маскированный(6-10%).
Некоторые исследователи более высоко оценивают данные УЗИ. А. Maringhini и соавт. (1988) при обследовании 124 больных ГЦК обнаружили у 47 из них гиперэхогенные участки, у 30- гипоэхогенные и у 47- смешанные. Чувствительность УЗИ, по данным авторов, составила 90%, специфичность- 93,3%.
Как сообщает J. C. Ellis (1988), опухоли диаметром менее 2 см трудно отличить от гемангиом, солитарных регенераторных узелков и аденом. Особенно трудна диагностика опухолей, расположенных непосредственно под диафрагмой, в верхнелатеральном отделе правой доли.
КТ дает примерно те же результаты, что и УЗИ, иногда несколько более высокие. Однако выявление опухолей небольших размеров (диаметром 2-4 см), особенно на фоне цирроза, представляет большие трудности. J. M. Henderson и соавт. (1988) при КТ-обследовании у 15 из 100 больных циррозом печени выявили аномалии очагового характера, подозрительные на ГЦК.
Лечение гепатоцеллюлярной карциномы.
Во всех случаях, когда это возможно, производится хирургическое лечение опухолей. Чаще резекция выполнима при опухолях левой доли. Отдаленные результаты хирургического лечения малоутешительны. В связи с этим контрольные обследования больных после резекций рекомендуется делать каждые 3 мес.
У сравнительно небольшой части больных осуществляется пересадка печени. Она выполняется у лиц моложе 60 лет, при отсутствии метастазов и тяжелых внепеченочных заболеваний. Отдаленные результаты неблагоприятные.
При невозможности хирургического лечения у части больных проводится химиотерапия.
Метастатическая карцинома печени (МКП)
Первичный очаг МКП расположен вне печени — в легком, желудке, толстой кишке и других органах. Относится к вторичным опухолям печени.
Частота метастазирования опухолей различной первичной локализации в печень различна.
Опухоли желчного пузыря метастазируют в печень в 75% случаев, поджелудочной железы — в 70%, толстой кишки, молочной железы, яичников, а также меланобластомы — в 50%, желудка и легких- в 40%. Однако сами первичные опухоли встречаются с различной частотой. Поэтому врач наблюдает наиболее часто метастазы в печени, исходящие из толстой кишки, желудка и легких, а у женщин — также из молочной железы и яичников.
Для подтверждения или исключения метастатического характера злокачественной опухоли печени проводится тщательное обследование ряда органов. При некоторых локализациях это имеет особенно важное значение.
В план обследования включают:
- исследование сыворотки крови (АПФ, карциноэмбриональный антиген, антиген СА — 199, кислая фосфотаза);
- рентгенографию грудной клетки;
- гастроскопию;
- колоноскопию или ректороманоскопию в сочетании с ирригоскопией;
- УЗИ поджелудочной железы, почек, яичников, предстательной железы;
- осмотр молочных желез и маммографию у женщин;
- консультация гинеколога и уролога.
Особое внимание уделяется возможности первичной локализации опухоли в толстой кишке, в предстательной железе (у мужчин) и в яичниках (у женщин), так как метастазы этих локализаций представляются у части больных относительно курабельными.
Показания к проведению УЗИ печени
Некоторые заболевания долгое время могут протекать бессимптомно. Поэтому нельзя точно перечислить абсолютно все показания к проведению УЗИ
. Мы выделим те, которые явно указывают на наличие проблемы:
- желтый оттенок кожи и белков глаз;
- результаты анализов крови, свидетельствующие о нарушении работы печени;
- увеличенные размеры органа;
- вирусные гепатиты;
- различные травмы брюшной полости;
- новообразования или подозрение на них;
- лямблиоз;
- длительное воздействие на организм алкоголя, наркотических веществ или лекарственных препаратов;
- боли в области правого подреберья, особенно после употребления жирной пищи.
Интерпретация результатов
Данные, полученные при проведении УЗИ печени, интерпретируют с учетом нормальных показателей. В процессе интерпретации оценивают структуру печеночной паренхимы, размеры, контуры и эхогенность органа. При обнаружении очаговых изменений указывают их локализацию с учетом сегмента. При отсутствии патологических изменений по результатам УЗИ печень описывают как орган с гомогенной структурой и ровными контурами. Эхогенность печени ниже, чем у селезенки, и примерно равна эхогенности поджелудочной железы.
В норме длина правой доли по данным УЗИ печени колеблется в пределах 11-15 см, косой вертикальный размер – до 15 см. Высота (краниокаудальный размер) левой доли равна примерно 10 см, толщина – не более 7 см. Общая длина органа по результатам УЗИ печени составляет 14-18 см, поперечник – 20-22 см, саггитальный размер – 9-12 см. Диаметр общего желчного протока – 6-8 мм, портальной вены – 13 мм, полой вены – 15 мм, печеночной вены – 6-10 мм, воротной вены – 4-7 мм. Фиброз протока и сосудов отсутствует. По УЗИ печень определяется как мелкозернистый орган. Объемные образования в ткани печени отсутствуют.
Существуют так называемые ультразвуковые диагнозы – специальные термины, отражающие эхо-характеристики патологических изменений по результатам УЗИ печени. Подобные термины могут свидетельствовать о нескольких клинических диагнозах. Например, под термином «пятна на печени» понимают участки повышенной эхогенности, которые могут быть свидетельством лямблиоза, оказаться неоплазиями или узлами начинающегося цирроза. Для уточнения клинических диагнозов при выявлении перечисленных изменений назначают лабораторные анализы и дополнительные клинические исследования.
При проведении УЗИ печени могут определяться очень плотные участки (кальцификаты) и полости, заполненные жидкостью (кисты, абсцессы). Злокачественные неоплазии органа на УЗИ печени выглядят как участки необычного строения с неравномерной эхогенностью, неоднородной структурой и нечеткими границами. Плотность метастазов может быть как выше, так и ниже плотности ткани печени (в зависимости от плотности первичного новообразования), характерным признаком данной патологии является гипоэхогенный ободок вокруг патологического очага. Гемангиома при УЗИ печени представляет собой гиперэхогенное образование с четкими границами и акустической дорожкой, располагающееся рядом с крупными сосудами.
По данным УЗИ печени в остром периоде гепатита определяются увеличение размеров и плотности органа в сочетании с неоднородностью структуры паренхимы. При хроническом гепатите на УЗИ печени выявляются увеличение органа, неоднородность паренхимы и неясность сосудистого рисунка. При циррозе наблюдаются мозаичность и бугристость структуры, закругленность краев и расширение углов органа. При жировом гепатозе обнаруживается повышение эхогенности (светлая печень). Все перечисленные заболевания диагностируют по результатам комплексного обследования, которое, наряду с УЗИ печени, может включать в себя лабораторные исследования, КТ, МРТ и другие диагностические методики.
УЗИ печени: подготовка к процедуре
Во время проведения УЗИ печени, как и желчного пузыря, есть вероятность возникновения некоторых трудностей. На это есть несколько причин. Во-первых, помехой в исследовании может стать лишний вес пациента, так как жировая прослойка затрудняет проходимость ультразвуковых волн. Во-вторых, причиной сложности или даже невозможности проведения обследования часто становится избыточное газообразование в кишечнике (метеоризм).
Поэтому очень важно правильно подготовиться к процедуре, четко соблюдая все рекомендации врача. Особенно это касается тучных людей и людей, страдающих метеоризмом или запорами.
УЗИ печени: подготовка к исследованию
Обязательно нужно сказать врачу о приеме медицинских препаратов, так как некоторые из них могут повлиять на размеры печени, и полученные данные будут трактоваться неверно. Врач должен иметь это в виду при постановке диагноза.
Как минимум за три дня до обследования доктор назначает специальную диету. Также запрещается употреблять алкоголь и курить. При необходимости могут быть прописаны специальные лекарственные средства, помогающие подготовиться к обследованию.
Какие препараты помогают подготовиться к УЗИ печени?
При некоторых проблемах с пищеварением больному назначаются препараты для того, чтобы во время проведения диагностики ничего не помешало изучить структуру печени.
К таким препаратам относят следующие:
- Ветрогонные («Эспумизан») и энтеросорбенты (активированный уголь, «Полисорб» и другие). Назначаются при метеоризме, вздутии живота с целью устранения повышенного газообразования. Принимать их начинают за 2-3 дня до УЗИ во время еды.
- Ферментные препарат («Мезим», «Фестал», «Креон» и прочие), которые помогают облегчить пищеварение и справиться с запорами. Также можно использовать мягкие слабительные препараты или очищающую клизму накануне исследования.
Диета и правила приема пищи
Врач назначает диету, исключающую продукты, которые способствуют образованию газов и запоров. К таким продуктам относятся: бобовые, сырые овощи и фрукты, сладкое, мучные изделия на дрожжах, цельное молоко, газированные напитки, сладкие соки, алкоголь. Предпочтение следует отдавать диетической пище: супы, нежирное мясо, каши. В зависимости от состояния ЖКТ больного, диета может длиться от трех до семи дней. Так как обследование проводится строго натощак, следует отказаться от пищи за 6-8 часов до процедуры УЗИ. Больным сахарным диабетом допускается съесть сухарик или кусочек хлеба. Ужин накануне УЗ-диагностики должен быть максимально легким.
Методика проведения
Исследование проводят как утром, так и во второй половине дня. Промежуток между последним приемом пищи и началом УЗИ печени должен составлять не менее 6-8 часов. С собой можно взять салфетки или небольшое полотенце для удаления остатков геля с кожи живота. Врачу необходимо предоставить всю имеющуюся медицинскую документацию (направление, выписки, результаты анализов). Перед началом УЗИ печени больного укладывают на спину и просят обнажить живот. Затем наносят на область правого подреберья водорастворимый гель и исследуют орган, передвигая специальный датчик по коже живота.
При необходимости УЗИ печени дополняют ультразвуковым исследованием желчного пузыря, поджелудочной железы или селезенки, допплерометрией сосудов печени. Процедура абсолютно безболезненна и не доставляет неприятных ощущений. Продолжительность исследования составляет около 10 минут. После завершения УЗИ печени с живота вытирают остатки геля. Больному сообщают, когда можно прийти за заключением. В зависимости от загруженности специалиста подготовка документов может занять от 30 минут до 1 суток.
Как выглядит на УЗИ патология
При патологических изменениях паренхима печени становится неоднородной. При повышении эхогенности (гиперэхогенности) печени картинка становится более светлой. Увидев в заключении УЗИ фразу об гиперэхогенности печёночной ткани, врач может сделать косвенный вывод о наличии патологии.
Изменение картины на снимке означает изменение ткани органа. Гепатоциты (рабочие клетки печени, составляющие основную массу органа) могут быть заменены всего двумя видами ткани:
- Рубцы (фиброз) — грубые коллагеновые или эластические волокна, которые начинают «опутывать» пострадавшие (или погибшие) гепатоциты. Это картина цирроза.
- Жировые клетки (адипоциты) — жировая дегенерация, или жировое перерождение печёночной ткани. Гибнущие клетки вытесняются жировой тканью.
И при том, и при другом результате оттенок на снимке УЗИ будет отличаться от нормального состояния, то есть от средней эхогенности печёночной ткани. В любом случае, причиной страдания печёночных клеток всегда являются какие-то процессы, которые происходят в организме. Расскажем о них подробнее.
Ответы на наиболее часто задаваемые вопросы в случае возникновения заболеваний или патологий печени
Скриннинг печени проводится пациентам с гепатитом В и С, циррозным поражением печени и жителям тех регионов, в которых зафиксированы высокие показатели заболевания раком печени. Скриннинг аутоиммунного поражения печени необходим для обнаружения аутоиммунного гепатита и первичного билиарного цирроза. Представляет собой забор крови из вены, на основе которого выявляется наличие антител:
- К митохондриям.
- К гладким мышцам.
- К микросомам почек и печени.
- К обкладочным клеткам желудка.
Функция эхографии во время пункции
С помощью аппарата определяется место введения иглы. После проникновения иглы в узел врач смотрит за изменениями изображения. Исчезновение образований говорит о том, что это были гемангиомы, а не злокачественные опухоли.
Стоимость исследования и места его проведения По врачебному направлению эхографию печени проводят в государственных лечебных учреждениях. Цена услуги минимальна или предоставляется бесплатно. В центрах широкого профиля и в частных клиниках цена исследования будет колебаться в пределах 700-1200 р.
Выводы
Наша клиника УЗИ предлагает полное обследование печени, включающее консультацию высококвалифицированного врача, полный спектр анализов крови и мочи, а также УЗИ-диагностику.
Рекомендовано пройти обследование печени мужчинам в возрасте старше 40 лет и женщинам после 50, а также лицам более молодого возраста, работающим на предприятиях тяжёлой промышленности, жителям мегаполисов, а также пациентам, в роду у которых имелись случаи печёночных патологий.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter